Introducción
Actualmente, el trasplante renal es la modalidad terapéutica preferida para los pacientes con enfermedad renal crónica.1 La introducción de nuevos tratamientos inmunosupresores ha mejorado las tasas de supervivencia del injerto y del paciente. Irónicamente, los efectos secundarios de los inmunosupresores desempeñan un papel importante en la morbilidad y mortalidad a largo plazo debido a que aumentan el número de infecciones postrasplante.2.3
En México, se carece de suficientes estudios sobre la epidemiología del trasplante renal. Los objetivos del presente estudio fueron recolectar y analizar datos de pacientes con trasplante renal en un hospital de tercer nivel ubicado en el centro de México y describir los agentes patógenos implicados en las infecciones que presentan.
Métodos
Se realizó un estudio observacional, longitudinal y descriptivo de 103 pacientes sometidos a trasplante renal en el Hospital Regional de Alta Especialidad del Bajío. Los pacientes fueron seguidos durante un periodo promedio de 5.07 ± 1.28 años.
Para cada aislamiento se realizó la prueba de susceptibilidad antimicrobiana mediante el método de difusión en disco conforme a las recomendaciones del Clinical and Laboratory Standards Institute (2014). La producción de betalactamasas de espectro extendido (BLEE) se determinó mediante la prueba de difusión en doble disco con cefotaxima (30 mg) y ceftazidima (30 mg), sola y en combinación con ácido clavulánico (10 mg) (BBL®, BD®, Ciudad de México, México).
Este estudio fue aprobado por el Comité de Ética del Hospital Regional de Alta Especialidad del Bajío (número de aprobación 020-10). Los participantes suministraron su consentimiento informado por escrito. Los datos de privacidad y confidencialidad de los pacientes se mantuvieron de acuerdo con la Declaración de Helsinki.
Las variables cuantitativas se describieron mediante media ± y desviación estándar, y los datos categóricos mediante frecuencias absolutas y relativas. Se utilizó una tabla de supervivencia de Kaplan-Meier para estimar las tasas de supervivencia del injerto y del paciente según el tipo de donante. Un modelo de riesgos proporcionales de Cox ajustado por edad sirvió para evaluar las tasas diferenciales de supervivencia del injerto y de los pacientes según el tipo de donante. El análisis estadístico se realizó con el programa STATA 15. Se consideró significativo un valor de p < 0.05.
Resultados
En el estudio se incluyeron 103 pacientes, 74 varones (71.84 %) y 29 mujeres (28.16 %). El trasplante renal de donante vivo fue el más frecuente, en 64.1 %. Tras el periodo de seguimiento se registró la pérdida del injerto en 15 individuos y la defunción de 11 (Tabla 1).
Tabla 1 Características generales de los pacientes del estudio
| Característica | Grupo de estudio (n = 103) | |
|---|---|---|
| Sexo masculino/femenino (n/n) | 74/29 | |
| Media ± DE | ||
| Edad promedio al inicio del estudio (años) | 26.97 ± 13.36 | |
| Tiempo de isquemia en frío en injertos de donadores vivos (minutos) | 67.94 ± 33.94 | |
| Tiempo de isquemia en frío en injertos de donadores fallecidos (minutos) | 860.62 ± 159.96 | |
| n | % | |
| Etiología de la enfermedad renal crónica | ||
| Idiopática | 83 | 80.6 |
| Diabetes mellitus tipo I y II | 4 | 3.9 |
| Hipertensión arterial sistémica | 2 | 1.9 |
| Glomerulonefritis | 3 | 2.9 |
| Enfermedad poliquística renal | 2 | 1.9 |
| Otras | 9 | 8.74 |
| Terapia de reemplazo renal previa al trasplante renal | ||
| Hemodiálisis | 62 | 60.19 |
| Diálisis peritoneal | 41 | 39.81 |
| Tipo de donación | ||
| Vivo relacionado | 61 | 59.2 |
| Vivo no relacionado | 5 | 4.9 |
| Fallecido | 37 | 35.9 |
| Técnica de anastomosis ureteral de Lich-Gregoir | 103 | 100 |
| Complicaciones quirúrgicas | 9 | 8.73 |
| Inducción del tratamiento inmunosupresor | ||
| Basiliximab | 47 | 45.63 |
| Rituximab | 1 | 0.97 |
| Sin inducción | 55 | 53.40 |
| Inmunosupresión de mantenimiento | ||
| Ciclosporina-micofenolato-prednisona | 68 | 66 |
| Tacrolimus-micofenolato-prednisona | 27 | 26.2 |
| Micofenolato-prednisona | 8 | 7.8 |
| Riesgo de infección por citomegalovirus | ||
| Bajo | 7 | 6.80 |
| Intermedio | 80 | 77.67 |
| Alto | 16 | 15.53 |
| Pacientes que desarrollaron enfermedad por citomegalovirus | 4 | 3.9 |
| Antecedentes de rechazo de injerto renal | 14 | 13.59 |
| Pérdida del injerto | 15 | 14.56 |
| Tasa de mortalidad global | 11 | 10.68 |
| Causa de muerte (n = 11) | ||
| Falla orgánica múltiple | 3 | 27.27 |
| Neumonía | 3 | 27.27 |
| Neoplasias malignas | 2 | 18.18 |
| No reportada | 2 | 18.18 |
| Complicaciones relacionadas con el trasplante | 1 | 9.09 |
| Supervivencia global del injerto renal al final del estudio | 84 | 81.55 |
| Supervivencia global de los receptores del trasplante renal al final del estudio | 92 | 89.32 |
El análisis de Kaplan-Meier mostró que las tasas de supervivencia de los pacientes que recibieron trasplantes de órganos de donantes vivos a uno, tres y cinco años fueron de 98.5, 98.5 y 97 %, respectivamente; la supervivencia de los receptores de trasplantes de órganos de donantes fallecidos fue de 86, 81 y 78 %.
Para realizar el modelo de regresión de Cox se consideraron los trasplantes de donadores vivos relacionados y vivos no relacionados como un único grupo. Al ajustar la regresión solo por la edad del receptor, el cociente de riesgo (HR, hazard ratio) fue de 0.31 (IC 95 % = 0.07-1.33, p = 0.115) en los receptores de trasplante de donadores vivos y de 3.04 (IC 95 % =0.69-13.32 p = 0.141) en aquellos de donador fallecido.
Las tasas de supervivencia por el método de Kaplan-Meier de los injertos de donadores vivos a uno, tres y cinco años fueron de 97, 94 y 91 %, respectivamente; y las de los injertos de donadores fallecidos fueron de 91, 81 y 78 %. Mediante la regresión de Cox ajustada por edad, el HR fue de 0.39 (IC 95 % = 0.13-1.15, p = 0.089) en los receptos de injertos de donadores vivos, y de 2.44 (IC 95 % = 0.81-7.31 p = 0.110) en los receptos de injertos de donante fallecido (Tabla 2).
Tabla 2 Riesgo de muerte del receptor de trasplante renal y riesgo de pérdida del injerto en relación con el tipo de donador, cultivos bacterianos y cultivos bacterianos positivos para cepas productoras de BLEE
| HR | p* | IC 95% | |
|---|---|---|---|
| Receptores de trasplante renal | |||
| Donador vivo relacionado | 0.31 | 0.115 | 0.07-1.33 |
| Donador fallecido | 3.04 | 0.141 | 0.69-13.32 |
| Cultivo bacteriano+ | 5.66 | 0.014 | 1.42-22.50 |
| BLEE+ | 2.22 | 0.329 | 0.45-11.06 |
| Injerto renal | |||
| Donador vivo relacionado | 0.39 | 0.089 | 0.13-1.15 |
| Donador fallecido | 2.44 | 0.110 | 0.81-7.31 |
| Cultivo bacteriano+ | 4.59 | 0.005 | 1.57-13.41 |
| BLEE+ | 4.25 | 0.028 | 1.17-15.49 |
*Modelo de riesgo proporcional de regresión de Cox ajustado por edad.
BLEE: betalactamasa de espectro extendido; HR: hazard ratio; IC 95 % = intervalo de confianza de 95 %.
En la regresión de Cox, los parámetros bioquímicos y otras variables reportadas en la Tabla 3 no demostraron riesgo protector o predictivo en la supervivencia del injerto o del paciente.
Tabla 3 Parámetros bioquímicos de 103 pacientes antes de la realización de trasplante renal
| Parámetro | Media ± DE |
|---|---|
| Hemoglobina (g/dL) | 10.83 ± 2.39 |
| Hemoglobina corpuscular media (g/dL) | 33.37 ± 1.42 |
| Velocidad de sedimentación globular (mm/h) | 90.74 ± 10.65 |
| Leucocitos×109/L | 5926.16 ± 2582.302 |
| Plaquetas×109/L | 183.38 ± 96.34 |
| Glucosa (mg/dL) | 93.13 ± 24.15 |
| Urea (mg/dL) | 123.88 ± 51.37 |
| Creatinina (mg/dL) | 12.67 ± 10.35 |
| Nitrógeno ureico en sangre (mg/dL) | 58.32 ± 25.11 |
| Ácido úrico (mg/dL) | 6.0 ± 1.86 |
| Albumina (g/dL) | 3.82 ± 0.82 |
| Colesterol (mg/dL) | 164.40 ± 39.79 |
| Sodio (mmol/L) | 140.78 ± 3.57 |
| Potasio (mmol/L) | 5.53 ± 4.50 |
| Cloro (mg/dL) | 98.45 ± 11.07 |
| Calcio (mg/dL) | 8.84 ± 0.98 |
| Fósforo (mg/dL) | 7.41 ± 7.00 |
| Producto calcio-fósforo, CaxP (mg2/dL2) | 57.03 ± 28.28 |
Se realizaron 467 cultivos microbianos, de los cuales se obtuvo aislamiento positivo en 85 (18.2 %). Escherichia coli fue el microorganismo más frecuentemente reportado, 38 aislamientos, de los cuales 16 (42.1 %) eran productores de BLEE (Tabla 4).
Tabla 4 Cultivos bacterianos posteriores el trasplante renal
| Tipo de cultivo (n = 467) | Cultivo bacteriano positivo | Microorganismos aislados | n | % |
|---|---|---|---|---|
| Urocultivo (n = 226) | 46 (20.4 %) | Escherichia coli | 30 | 65.2 |
| BLEE+ Escherichia coli | 12 | 40 | ||
| Klebsiella sp. | 9 | 19.56 | ||
| BLEE+ Klebsiella sp. | 5 | 55.5 | ||
| Pseudomonas sp. | 2 | 4.35 | ||
| Candida no albicans | 3 | 6.52 | ||
| Acinetobacter urae | 1 | 2.17 | ||
| Streptococcus agalactiae | 1 | 2.17 | ||
| Hemocultivo (n = 143) | 16 (11.2 %) | Escherichia coli | 6 | 37.5 |
| BLEE+ Escherichia coli | 3 | 50 | ||
| Burkholderia cepacia | 4 | 25 | ||
| Staphylococcus aureus | 3 | 18.8 | ||
| MRSA | 0 | 0 | ||
| Klebsiella pneumoniae | 1 | 6.3 | ||
| BLEE+Klebsiella pneumoniae | 1 | 100 | ||
| Enterococcus faecalis | 1 | 6.3 | ||
| Staphylococcus warneri | 1 | 6.3 | ||
| Cultivo de esputo/lavado bronquial (n = 21) | 4 (19.05 %) | Pseudomonas aeruginosa | 3 | 75 |
| Escherichia coli | 1 | 25 | ||
| BLEE+Escherichia coli | 1 | 100 | ||
| Líquido pleural (n = 14) | 4 (28.57 %) | Psedomonas aeruginosa | 2 | 50 |
| Acinetobacter iwoffi | 1 | 25 | ||
| Serratia marcescens | 1 | 25 | ||
| Secreción de herida (n = 16) | 8 (50 %) | Klebsiella pneumoniae | 7 | 87.5 |
| BLEE+Klebsiella pneumoniae | 2 | 28.57 | ||
| Candida albicans | 1 | 12.5 | ||
| Punta de catéter venoso central (n = 8) | 3 (37.5 %) | Staphylococcus epidermidis | 1 | 33.3 |
| Burkholderia cepacia | 1 | 33.3 | ||
| Escherichia coli | 1 | 33.3 | ||
| Líquido peritoneal (n = 5) | 2 (40 %) | Psedomonas aeruginosa | 2 | 100 |
| Biopsia de tejidos (n = 2) | 2 (100 %) | Escherichia faecalis | 1 | 50 |
| Nocardia sp. | 1 | 50 | ||
| Otros (n = 36) | 0 (0 %) | — | — | — |
BLEE: betalactamasas de espectro extendido.
De los 103 pacientes, 28 (27.18 %) tuvieron al menos un cultivo bacteriano positivo. El número de aislamientos positivos osciló entre uno y nueve por paciente, con una media de 3.32 ± 2.75, respectivamente.
Característicamente, el modelo de regresión de Cox correspondiente a la tasa de supervivencia de los pacientes mostró un HR = 5.66 (IC 95 % = 1.42-22.50, p = 0.014) en los pacientes con cultivo bacteriano positivo, y HR = 2.22 (IC 95 % = 0.45 -11.06 p = 0.329) en aquellos con cepas productoras de BLEE (Tabla 2, Figuras 1 y 2)

Figura 1 Tasa de supervivencia de los pacientes con trasplante renal respecto al cultivo bacteriano positivo. En el modelo de regresión de Cox ajustado por la edad del receptor, el HR fue de 5.66 (IC 95 % = 1.42-22.50, p = 0.014) en aquellos con cultivo bacteriano positivo.
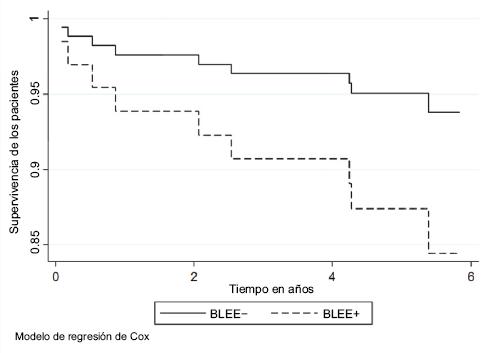
Figura 2 Tasa de supervivencia de los pacientes con trasplante renal respecto a las cepas productoras de BLEE positivas o negativas. En el modelo de regresión de Cox ajustado por la edad del receptor, el cociente de riesgo fue de 2.22 (IC 95 % = 0.45-11.06, p = 0.329) en aquellos con cepas BLEE positivas. BLEE: betalactamasas de espectro extendido.
En cuanto a la supervivencia del injerto, se observó HR = 4.59 (IC 95 % = 1.57-13.41, p = 0.005) en los pacientes con cultivo bacteriano positivo y HR = 4.25 (IC 95 % = 1.17-15.49, p = 0.028) en aquellos con cepas productoras de BLEE (Tabla 2, Figuras 3 y 4).
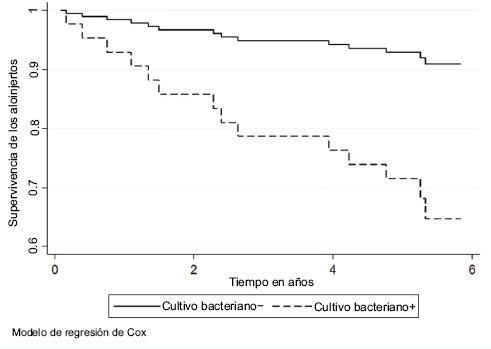
Figura 3 Tasa de supervivencia de los aloinjertos en los receptores de trasplantes renal respecto al cultivo bacteriano positivo o negativo. En el modelo de regresión de Cox ajustado por la edad del receptor, el HR fue de 4.59 (IC 95 % = 1.57-13.41, p = 0.005) en los pacientes con cultivo bacteriano positivo.
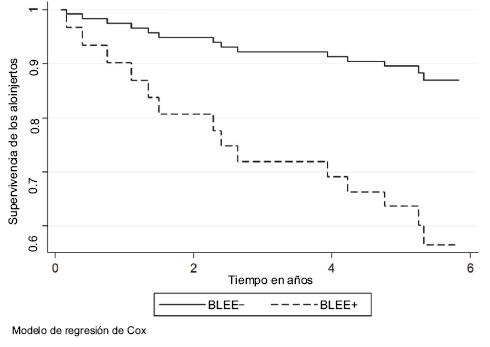
Figura 4 Tasa de supervivencia alogénica en receptores de trasplantes renal respecto a las cepas productoras de BLEE positivas o negativas. En el modelo de regresión de Cox ajustado por la edad del receptor, el cociente de riesgo fue de 4.25 (IC 95 % = 1.17-15.49, p = 0.028) en los pacientes con cepas BLEE positivas. BLEE: betalactamasas de espectro extendido.
Discusión
En nuestro estudio, la proporción de trasplantes de donador vivo fue de 64.1 % y la de donador fallecido de 35.9 %, lo cual concuerda con los registros del informe anual del Centro Nacional de Trasplantes de México de 2019, que cita un total de 2959 trasplantes renales realizados en el país, 69.28 % de donantes vivos y 30.72 % de donantes fallecidos.4 Por el contrario, el Sistema de Datos Renales de Estados Unidos informó que de los 29,450 trasplantes renales efectuados en Estados Unidos durante 2017, 28 % provino de donantes vivos y 72 % de donantes fallecidos.5 Las diferencias culturales respecto a la donación de órganos podrían explicar la mayor proporción de trasplantes de riñón de donantes fallecidos en ese país en comparación con México.
La tasa de supervivencia global de los pacientes posterior al trasplante renal en nuestro estudio fue de 89.32 %, similar a la reportada en el Instituto Nacional de Ciencias Médicas y Nutrición “Salvador Zubirán” y en el Centro Médico Nacional Siglo XXI, donde se indican tasas de supervivencia a cinco años de 86.8 y 91.8 %, respectivamente;6,7 y más alta que la informada en el registro renal español en 2013, en el que la tasa de supervivencia de los pacientes a cinco años fue de 57 %.8
La tasa de supervivencia de los pacientes que recibieron trasplantes de donantes vivos a uno y cinco años fueron de 98.5 y 97 %, respectivamente; en cambio, las tasas de supervivencia de quienes recibieron trasplantes de órganos de donadores fallecidos fueron de 86 y 78 %. Mejores tasas de supervivencia en pacientes e injertos de donantes vivos ya habían sido reportadas previamente por otros investigadores, por ejemplo, Wang et al. encontraron tasas de supervivencia de 98.7 y 93.1 % a uno y cinco años en receptores de donadores vivos; mientras que en receptores de donadores fallecidos, las tasas de supervivencia fueron de 97 y 86.1 %.9
En nuestro estudio, la tasa de supervivencia de injertos de donadores vivos a uno y cinco años fue de 97 y 91 %, respectivamente; y la de injertos procedentes de donante fallecidos, de 91 y 78 %. Similar a nuestro estudio, Wang et al. reportaron tasas de supervivencia más bajas en los injertos de donadores fallecidos, de 92.5 y 72.4 % a uno y cinco años, en comparación con 97.2 y 84.6 % en el aloinjerto de los trasplantes de donadores vivos.
En trasplante renal, la infección del tracto urinario es la enfermedad infecciosa más frecuente posterior a la cirugía; 46 (54.12 %) de los 85 cultivos microbianos positivos procedían de aislamientos en orina. En otros estudios, la frecuencia de infección del tracto urinario tras el trasplante renal ha oscilado entre 35 y 79 %.3 Escherichia coli fue el uropatógeno más frecuentemente en las infecciones del tracto urinario. En dos análisis diferentes, la proporción de Escherichia coli aislada en los cultivos de orina fue de 32 y 31 %,10,11 mientras que en nuestro estudio la proporción fue de 65 %, considerablemente superior.
En total se identificaron 16 hemocultivos positivos (18.82 %). Esto es importante, ya que la infección del torrente sanguíneo es una complicación potencialmente mortal en los receptores de trasplantes de órganos sólidos. Su incidencia oscila entre 8.6 y 26 %, dependiendo del tipo de trasplante.12 Escherichia coli fue el patógeno más frecuentemente aislado, en 37.5 %, lo que coincide con otros estudios, por ejemplo, hospitales de Grecia y Londres han informado frecuencias de 23 y 46.6 %, respectivamente.13,14
La prevalencia de enterobacterias productoras de BLEE ha aumentado en los pacientes con trasplante renal en los últimos años.15 En nuestro estudio, la frecuencia global de cepas positivas para BLEE en los cultivos de orina fue de 37 %. En 2017, Masoomeh et al. informaron la presencia de enterobacterias productoras de BLEE en 58.3 % de receptores iraníes con infección del tracto urinario. El mismo estudio encontró 30.6 % de cepas de Escherichia coli positivas a BLEE,16 lo que coincide con el 40 % observado en nuestro estudio.
Encontramos que la proporción de Eschericha coli productora de BLEE en los hemocultivos fue de 50 %. En 2018, Cowan et al. informaron que ninguno de los aislamientos de hemocultivos de Escherichia coli produjo betalactamasas de espectro extendido.17 De ahí que esta sea un área por mejorar en nuestro hospital, ya que las enterobacterias productoras de BLEE se han asociado a mayor mortalidad en los pacientes con trasplante.
Se identificó que 27.18 % de los pacientes del estudio tuvieron al menos un cultivo positivo; el número de aislados positivos osciló entre uno y nueve por paciente, con una media de 3.32 ± 2.75. Estos resultados son similares a los de Cowan et al., quienes registraron que 31 % tenía al menos un cultivo positivo y el número de infecciones oscilaba entre uno y 10 por paciente, con una media de 2.3.17
En nuestro estudio, 3.9 % de los receptores de riñón presentó enfermedad por citomegalovirus histológicamente demostrada. Alangaden et al. y Cowan et al. no encontraron casos de enfermedad invasiva por citomegalovirus en los tejidos.3,17 Lo anterior probablemente se deba al uso más agresivo de los agentes antivirales y a que 93.2 % de nuestros pacientes fueron clasificados con riesgo intermedio o alto de infección por citomegalovirus antes del trasplante.
En este estudio, las principales causas de muerte fueron neumonía y disfunción orgánica, en 27.27 % cada una. Este resultado coincide con los de otros reportes de países en desarrollo, donde las enfermedades infecciosas son la principal causa de muerte, por ejemplo, en la India, Prakash et al. informaron que la sepsis era la causa más común de muerte, en 37 %.18 Por el contrario, en Estados Unidos, Awan et al. observaron que las enfermedades cardiovasculares constituyen las principales causas de muerte (24.7 %), seguidas de las complicaciones infecciosas (15.2 %).19
El hecho de que las infecciones fueran de las principales causas de muerte en nuestro estudio, correlaciona con el riesgo incrementado de muerte (HR = 5.66) en los receptores de riñón con cultivo bacteriano positivo, así como con el riesgo incrementado de pérdida del injerto en pacientes con cultivo bacteriano positivo (HR = 4.59) y aislamientos positivos de enterobacterias productoras de BLEE (HR = 4.25). Característicamente, existen pocos estudios que relacionen el riesgo de muerte o pérdida del injerto en pacientes con infecciones por enterobacterias productoras de BLEE. En 2011, Emmanuel Canet et al. observaron un mayor riesgo de muerte (RM = 2.53) en sujetos con trasplante e infección bacteriana que fueron ingresados en la unidad de cuidados intensivos.20 En relación con las enterobacterias productoras de BLEE, Brakemeier et al. 15 informaron que la supervivencia a cinco años era menor en quienes presentaban una infección del tracto urinario relacionada con BLEE (91.2 % versus 83.5 %, p = 0.034).
Conclusiones
Las tasas de supervivencia del injerto y del paciente fueron mayores cuando las fuentes de los órganos fueron donadores vivos; en este sentido, el tamaño de la muestra constituyó una limitante del estudio. Por otro lado, se encontró riesgo significativo de muerte en los receptores de trasplante renal con cultivo bacteriano positivo, así como mayor riesgo de pérdida del injerto en pacientes con cultivo bacteriano positivo y también en aquellos con aislamientos positivos de enterobacterias productoras de BLEE. La proporción de aislamientos positivos a enterobacterias productoras de BLEE fue elevada (más de 40 %), lo que apunta a la necesidad de estrategias más estrictas para controlar el uso de antibióticos profilácticos y terapéuticos.











 nueva página del texto (beta)
nueva página del texto (beta)


