Introducción
El SARS-CoV-2 es un agente que apareció en diciembre de 2019 y que causa COVID-19.1 Pertenece al mismo grupo de virus ARN que ocasionan enfermedades respiratorias graves como SARS y MERS.2 La principal manifestación de la infección por SARS-CoV-2 es una neumonía viral que puede evolucionar a síndrome de dificultad respiratoria aguda grave; por lo tanto, el brote de este virus demanda más hospitalizaciones en urgencias y unidades de cuidados críticos, con una alta proporción de requerimiento de ventilación mecánica.
El uso de la ultranosografía pulmonar (LUS) como herramienta diagnóstica en pacientes críticos para establecer el grado de afectación parenquimatosa, evaluar la respuesta al tratamiento y durante el seguimiento es una práctica común que se ha convertido en un estándar de alta calidad para la atención al lado de la cama del paciente.3,4
Múltiples estudios han descrito que la tomografía axial computarizada y el LUS muestran una importante correlación con los principales síndromes pulmonares, como los síndromes intersticiales, el neumotórax, la consolidación pulmonar y el derrame pleural.5 La implementación del LUS puede disminuir las solicitudes de radiografía de tórax y tomografía computarizada, lo cual es particularmente relevante para mejorar las políticas de seguridad hospitalaria con el fin de limitar la exposición del personal al de SARS-CoV-2.6
A pesar del tiempo transcurrido desde el primer caso de COVID-19 en Wuhan, China, los grupos de trabajo de todo el mundo están tratando de responder preguntas sobre cómo los protocolos pueden aumentar el poder diagnóstico del LUS y proporcionar elementos predictivos de resultados hospitalarios.7 Un estudio unicéntrico reciente mostró que la observación en el LUS de una mayor afectación predice mortalidad y la necesidad de ventilación mecánica;8 sin embargo, esos hallazgos no se han probado en otros lugares. El objetivo de este estudio fue evaluar la utilidad de un protocolo de LUS en pacientes con infección por COVID-19 para predecir la mortalidad intrahospitalaria.
Método
Este estudio transversal incluyó a 101 pacientes adultos con infección confirmada por COVID-19 (mediante RT-PCR, reacción en cadena de la polimerasa con transcripción inversa en tiempo real para detección de ARN del SARS-CoV-2), ingresados en la Unidad de Cuidados Intensivos del Instituto Nacional de Cardiología "Ignacio Chávez", Ciudad de México, entre el 1 de abril y el 15 de agosto de 2020. La evaluación se realizó mediante la técnica de LUS indicada en el protocolo ORACLE.4 El comité institucional del Instituto aprobó la investigación. El paciente o un representante legalmente autorizado proporcionó el consentimiento informado por escrito.
Adquisición y cuantificación de imágenes
El protocolo fue diseñado para permitir la adquisición rápida de imágenes al lado de la cama del paciente y el análisis de la imagen se realizó fuera de su habitación. El estudio fue realizado por cardiólogos y especialistas en cuidados críticos con experiencia en grabación e interpretación de ultrasonido en pacientes en estado crítico. En todos los casos, la evaluación completa del LUS se realizó al ingreso del paciente a la Unidad de Cuidados Intensivos en menos de cinco minutos. Se aplicaron las siguientes medidas para minimizar la exposición del personal a la infección:
- Todos los estudios a los pacientes se realizaron durante las rondas regulares o de rutina.
- La máquina y la sonda sectorial se desinfectaron adecuadamente entre cada evaluación.
- Todo el personal tuvo equipo de protección personal adecuado.
- Las mediciones se realizaron fuera de la habitación del paciente.
El operador obtuvo las imágenes con una sonda sectorial en fase, a 2 o 3 mHz, desde el lado derecho o izquierdo del paciente, en cualquier plataforma y con los modos M y 2D, con una profundidad de 10 a 15 cm. En cada hemitórax se evaluaron los siguientes puntos, comenzando por el lado derecho y con el marcador de la sonda hacia la cabeza del paciente:
- Anterosuperior: segundo espacio intercostal, línea medioclavicular (puntos 1 y 7).
- Anteroinferior: quinto espacio intercostal, línea medioclavicular (puntos 2 y 8).
- Laterosuperior: segundo espacio intercostal, línea axilar anterior (puntos 3 y 9).
- Lateroinferior: quinto espacio intercostal, línea axilar anterior (puntos 4 y 10).
- Posterosuperior: segundo espacio intercostal, línea axilar media a posterior (puntos 5 y 11).
- Posteroinferior: quinto espacio intercostal, línea axilar media a posterior (puntos 6 y 12).
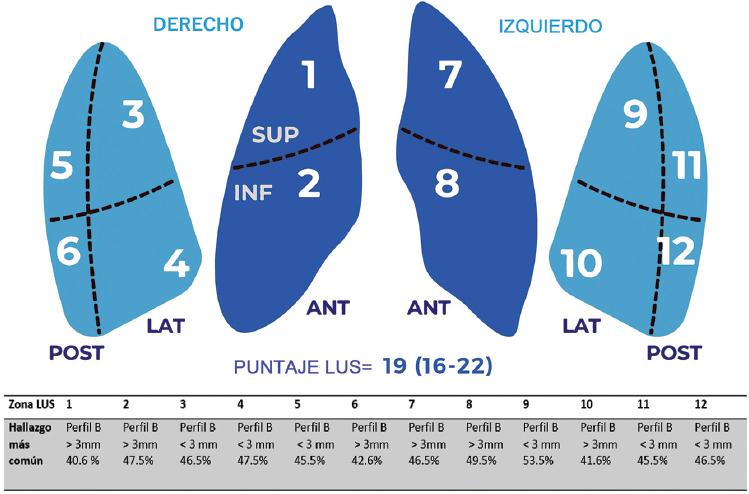
En cada punto se aplicaron las siguientes puntuaciones y se calculó la suma total de los 12 puntos (Figura 1):
- 0, perfil A: presencia de líneas A con menos de tres líneas B.
- 1, perfil B: presencia de tres o más líneas B con separación > 3 mm.
- 2, perfil B: presencia de tres o más líneas B con separación ≤ 3 mm.
- 3: perfil C: consolidación, señal de trituración o perfil A/B.4
Para determinar la puntuación RALE, cada radiografía se dividió en cuadrantes, definidos verticalmente por la columna vertebral y horizontalmente por la primera rama del bronquio principal izquierdo. A cada cuadrante se le asignó una puntuación de consolidación de 0 a 4 para cuantificar la extensión de las opacidades alveolares. Para calcular la puntuación RALE final, se sumó el producto de la puntuación de consolidación de cada cuadrante.9 La puntuación RALE fue calculada por un especialista en medicina cardiopulmonar.
Análisis estadístico
Para las variables continuas se utilizó la prueba de normalidad de Shapiro-Wilk; después de conocer su distribución fueron registradas con media y desviación estándar si eran paramétricas, y mediana y rango intercuartilar (RIC) si eran no paramétricas. Las comparaciones entre las variables continuas se realizaron con la prueba U de Mann-Whitney. Las variables categóricas fueron descritas con frecuencias y porcentajes; para las comparaciones se utilizaron las pruebas χ2 y exacta de Fisher, según correspondiera conforme a los valores esperados.
Con el fin de establecer un punto de corte para las líneas B, utilizamos el análisis ROC, en el que 19 o más líneas B arrojaron la mayor sensibilidad, especificidad y probabilidad predictiva. Realizamos un modelo de regresión logística, ajustado por edad y sexo, para conocer las variables que predecían la mortalidad. Con gráficos de Kaplan-Meier se comparó la mortalidad entre los grupos. Todos los análisis estadísticos se consideraron significativos con un valor de p < 0.05. El análisis estadístico se realizó con STATA versión 14.
Resultados
Se recopilaron datos clínicos de 101 pacientes consecutivos con infección confirmada por COVID-19.
La mayoría de los pacientes fueron hombres (76.2 %), con una mediana de edad de 56 (RIC = 48-65) años, y las comorbilidades más frecuentes fueron la hipertensión y la diabetes tipo 2 (38 y 33 %, respectivamente). La mediana de la presión arterial de oxígeno/fracción inspirada de oxigeno (PaO2/FiO2) fue 190. Los pacientes estuvieron hemodinámicamente estables al ingreso, con una mediana de la frecuencia cardiaca de 80 (70-92) lpm, presión arterial sistólica de 125 (110-134) mm Hg y presión arterial diastólica de 74 (67-80) mm Hg. Los estudios de laboratorio revelaron niveles elevados de la fracción N-terminal del propéptido natriurético de tipo B (NT-proBNP), dímero D, proteína C reactiva y ferritina al ingreso. La mediana de la puntuación RALE fue 6 (Tabla 1). El 59 % de los pacientes requirió ventilación mecánica y la mortalidad hospitalaria fue de 39.4 %; en los pacientes con puntuación de LUS ≥ 19, la mortalidad fue mayor (50 %) que en los que tuvieron puntuación < 19 (Tabla 2). En un subanálisis, únicamente la sobreinfección (cociente de riesgo [HR] = 3.42, p = 0.001) predijo la necesidad de ventilación mecánica.
Tabla 1 Características clínicas y demográficas
| Variable | Total | Puntuación de LUS | p | ||||
|---|---|---|---|---|---|---|---|
| < 19 | ≥ 19 | ||||||
| n | (%) | n | (%) | n | (%) | ||
| Hombres | 77 | 76.2 | 33 | 73.3 | 44 | 78.6 | 0.64 |
| Mujeres | 24 | 23.8 | 12 | 26.7 | 12 | 21.4 | 0.64 |
| Hipertensión | 38 | 37.6 | 19 | 42.2 | 19 | 33.9 | 0.39 |
| Diabetes mellitus | 33 | 32.7 | 17 | 37.8 | 16 | 28.6 | 0.32 |
| Tabaquismo | 30 | 29.7 | 16 | 35.6 | 14 | 25 | 0.24 |
| Dislipidemia | 17 | 16.8 | 9 | 20 | 8 | 14.3 | 0.44 |
| Mediana | RIC | Mediana | RIC | Mediana | RIC | ||
| Edad, años | 56 | 48-65 | 57 | 50-63 | 56 | 47-66 | 0.85 |
| PaO2/FiO2 | 198 | 145-260 | 200 | 156-260 | 190 | 142-257 | 0.75 |
| - Frecuencia cardiaca, lpm | 80 | 73-92 | 80 | 75-88 | 88 | 70-95 | 0.24 |
| - Tensión arterial sistólica, mm Hg | 125 | 110-134 | 128 | 110-133 | 124 | 113-135 | 0.77 |
| - Tensión arterial diastólica, mm Hg | 74 | 67-80 | 75 | 65-80 | 74 | 67-81 | 0.76 |
| Troponina I al ingreso, pg/mL (14-42.9 pg/mL) | 15 | 7-58 | 22 | 7.7-73 | 14 | 6-44 | 0.30 |
| Troponina I máxima (pg/mL) | 93 | 23-265 | 123 | 24-354 | 83 | 20-238 | 0.39 |
| Dímero D al ingreso (ng/mL)(< 500 ng/mL) | 610 | 272-1732 | 590 | 271-2588 | 610 | 272-1420 | 0.74 |
| Dímero D máximo (ng/mL) | 1890 | 690-5620 | 3555 | 690-8084 | 1450 | 720-2855 | 0.20 |
| NT-proBNP al ingreso, pg/mL (15-125 pg/mL) | 759 | 220-3475 | 716 | 299-4058 | 900 | 205-3261 | 0.97 |
| NT-proBNP máximo, pg/mL | 1114 | 409-7004 | 943 | 409-5367 | 1186 | 339-7004 | 0.77 |
| Creatinina al ingreso, mg/dL | 0.9 | 0.7-1.45 | 0.9 | 0.7-1.8 | 0.9 | 0.6-1.2 | 0.69 |
| Creatinina máxima, mg/dL | 1.2 | 0.9-2.7 | 1.1 | 0.9-2.9 | 1.3 | 0.9-2.6 | 0.79 |
| Proteína C reactiva al ingreso, mg/dL (1-3 mg/L) | 128 | 61-246 | 119 | 42-209 | 136 | 66-262 | 0.43 |
| Proteína C reactiva máxima, mg/dL | 261 | 139-346 | 239 | 137-321 | 278 | 147-362 | 0.32 |
| Ferritina al ingreso, mg/dL (23.9- 336 ng/mL) | 744 | 409-1306 | 784 | 430-1110 | 667 | 366-1352 | 0.91 |
| Ferritina máxima, mg/dL | 1069 | 560-2000 | 955 | 540-1470 | 1224 | 656-2000 | 0.13 |
| Puntuación RALE | 6 | 4-7 | 6 | 4-7 | 6 | 4-7 | 0.67 |
IRC = rango intercuartilar NT-proBNP = péptido natriurético tipo N-terminal B.
Tabla 2 Desenlaces intrahospitalarios
| Variable | Total | Puntuación de LUS | p | ||||
|---|---|---|---|---|---|---|---|
| < 19 | ≥ 19 | ||||||
| n | (%) | n | (%) | n | (%) | ||
| Ventilación mecánica | 59 | 58.4 | 22 | 48.9 | 37 | 66.1 | 0.10 |
| Muerte | 39 | 39.4 | 12 | 26.7 | 27 | 50 | 0.01 |
| Otra infección | 11 | 10.9 | 4 | 8.9 | 7 | 12.5 | 0.75 |
| Mediana | RIC | Mediana | RIC | Mediana | RIC | ||
| Días en ventilación mecánica | 6 | 0-15 | 0 | 0-18 | 8 | 0-14 | 0.55 |
| Días de hospitalización | 15 | 10-24 | 17 | 11-26 | 13 | 10-21 | 0.20 |
RIC = rango intercuartilar.
Se documentó una puntuación mediana de LUS de 19 puntos. En la Figura 1 se representa el hallazgo ecográfico más frecuente en cada punto pulmonar. El modelo de regresión logística múltiple para la predicción de la mortalidad mostró que la puntuación de LUS ≥ 19 se asoció significativamente con el resultado (HR = 2.55, p = 0.01), Tabla 3. En los pacientes con puntuación de LUS ≥ 19, la mortalidad hospitalaria fue significativamente mayor (log rank p = 0.006) (Figura 2).
Tabla 3 Modelo de regresión logística múltiple para la predicción de mortalidad
| Variable | HR | EE | p | IC 95 % |
|---|---|---|---|---|
| Edad | 1.02 | 0.01 | 0.12 | 0.99-1.05 |
| Sexo masculino | 1.08 | 0.43 | 0.84 | 0.49-2.38 |
| Hipertensión | 1.42 | 0.51 | 0.32 | 0.70-2.90 |
| Diabetes | 1.02 | 0.36 | 0.94 | 0.51-2.04 |
| Ventilación mecánica | 3.21 | 1.73 | 0.03 | 1.11-9.27 |
| Otra infección | 2.09 | 0.94 | 0.10 | 0.86-5.07 |
| ≥ 19 líneas B | 2.55 | 0.93 | 0.01 | 1.24-5.23 |
| Troponina > 20 pg/mL | 2.16 | 0.75 | 0.02 | 1.09-4.29 |
| NT-proBNP > 800 pg/mL | 2.55 | 1.09 | 0.02 | 1.10-5.92 |
| Dímero D > 600 ng/mL | 1.12 | 0.40 | 0.74 | 0.55-2.26 |
| Proteína C reactiva > 100 mg/dL | 1.72 | 0.66 | 0.16 | 0.80-3.68 |
| Ferritina > 700 mg/dL | 2.09 | 0.98 | 0.11 | 0.833-5.28 |
| Puntuación RALE > 6 puntos | 1.06 | 0.36 | 0.85 | 0.54-2.07 |
HR = cociente de riesgo (hazard ratio), EE = error estándar, IC 95 % = intervalo de confianza de 95 %.
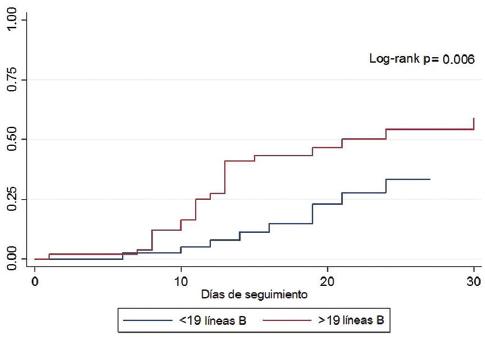
Figura 2 Gráfica de Kaplan-Meier en la que se compara la mortalidad entre pacientes conforme las puntuaciones de LUS.
En el modelo de regresión logística múltiple, la ventilación mecánica (HR = 3.2, p = 0.03), la troponina I > 20 pg/mL (HR = 2.1, p = 0.02) y la NT-proBNP > 800 pg/mL (HR = 2.55, p = 0.02) predijeron mortalidad (Tabla 3).
Discusión
En nuestro estudio mostramos que una evaluación estructurada con LUS y el hallazgo de una puntuación elevada de este al ingreso hospitalario predijeron mortalidad en pacientes con COVID-19.
En cuanto a las variables clínicas, no hubo variación significativa entre la presencia de una puntuación de LUS ≥ 19 y los niveles de PaO2/FiO2, lo que sugiere que ya existe un grado significativo de afectación parenquimatosa pulmonar al ingreso antes de que las puntuaciones de oxigenación alcancen niveles críticos; la misma situación ocurre con la puntuación radiográfica RALE. El claro aumento de la mortalidad ante la mayor afectación parenquimatosa documentada mediante LUS sugiere que la identificación precoz de este hallazgo podría orientar al clínico a establecer un tratamiento más agresivo al ingreso. El LUS podría ayudar a prever los desenlaces e, incluso, la necesidad de trasladar al paciente tempranamente a un área de cuidados críticos.
También es de destacar que en la evaluación con LUS de los 12 puntos pulmonares, el hallazgo más común en todos los casos fue la presencia de perfil B, lo que sugiere un proceso intersticial como principal mecanismo fisiopatológico de la enfermedad, con baja frecuencia de consolidaciones y derrame pleural. Otros hallazgos secundarios sugieren que la ventilación mecánica y los biomarcadores cardiacos elevados (troponina I y NT-proBNP) también se asocian a resultados adversos. Ninguno de los médicos que realizaron la ecografía resultó infectado, lo que se comprobó mediante dos pruebas virales (identificación en hisopo nasal de ácido nucleico viral por RT-PCR y prueba de anticuerpos IgG).
El LUS tiene varias ventajas:
- Está disponible en la mayoría de los centros.
- Es de rápida realización.
- La curva del aprendizaje que se requiere es relativamente corta.
- Permite realizar una evaluación de múltiples regiones pulmonares.
- Limita el riesgo de exposición del personal médico y otro personal de salud.
- Disminuye el movimiento del paciente fuera de la cama de hospitalización.
- Muestra un impacto en la predicción de resultados adversos.
Por lo anterior, consideramos al LUS como una herramienta invaluable en el diagnóstico y seguimiento de los pacientes con COVID-19 y enfermedad del parénquima pulmonar.
Limitaciones
Este estudio se realizó en un solo centro hospitalario. Por otra parte, se deberá hacer un seguimiento de los pacientes que sobrevivieron, para evaluar la mortalidad, las complicaciones a largo plazo después del alta y el grado de secuelas pulmonares.
Conclusión
El LUS es una herramienta clínica de fácil acceso, segura y de rápida realización que se puede llevar a cabo al lado de la cama del paciente. Una puntuación de LUS elevada ayuda a predecir la mortalidad intrahospitalaria.
Proponemos que este estudio se aplique de forma rutinaria en los pacientes con COVID-19 para predecir el desenlace, establecer una terapia agresiva y ayudar en el ingreso temprano a una unidad de cuidados críticos.











 nueva página del texto (beta)
nueva página del texto (beta)