Introducción
La lactancia materna es una forma de alimentación exclusiva de los mamíferos y se produce a partir del nacimiento. Se sabe que la lactancia favorece un adecuado crecimiento y desarrollo del recién nacido (RN) debido a que proporciona los nutrientes de calidad de forma equilibrada y suficiente, además de ser un agente protector contra infecciones. Diversos estudios han reportado que los RN amamantados tienen seis veces más probabilidades de sobrevivir, ya que esta brinda un efecto protector en relación con la incidencia de las diarreas, así como la gravedad de los episodios.1,2 Por otro lado, también se ha observado un mejor pronóstico en el curso de infecciones respiratorias. Esto se ha visto reflejado en la reducción de la mortalidad y morbilidad neonatal.3,4
Sin embargo, en la actualidad existe aún desinformación y muy poca promoción y aseguramiento de la lactancia materna. Algunos datos muestran que en el mundo solo el 41% de los menores de 6 meses reciben lactancia materna exclusiva (LME). En México, solo el 30% de los lactantes mantienen LME, con una media 9.8 meses.5,6
Es importante enfatizar que la implementación de la lactancia materna no solo tiene beneficios para el RN. Se ha observado una disminución en la predisposición de padecer cáncer de mama, ovarios y menor riesgo de desarrollar diabetes en las mujeres que amamantan.6 No obstante, existen diversas barreras para llevar a cabo la lactancia materna en nuestro país, que parten desde el pensamiento individual hasta las relacionadas con el ambiente sociocultural y políticas públicas.7 Para mantener la implementación de la LME es necesario informar a la población, así como brindar apoyo prenatal y posnatal, no solo a la madre sino también a la familia, sobre la importancia de llevar a cabo las prácticas correctas. Por otro lado, es necesario capacitar a los profesionales de la salud para promover y difundir los beneficios de alimentar a los lactantes exclusivamente con leche humana.7
Etapas del proceso de la transición a la leche materna
La lactancia en el humano tiene diferentes etapas y cada una tiene características especiales que varían en su composición y duración.
Calostro
Es la primera secreción que aparece después del nacimiento o en mujeres con su primer embarazo después de los primeros días del parto.8 Es de color amarillo y de consistencia pegajosa, y contiene betacarotenos, inmunoglobulina (Ig) A, vitaminas liposolubles, lactoferrina, sodio y zinc. Por medio de la leche se transfiere inmunidad pasiva al RN debido a la cantidad de linfocitos y macrófagos que esta contiene y que le confieren propiedades de protección. La producción aumenta a medida que el RN succiona y es suficiente para cubrir sus necesidades nutrimentales.9
Leche de transición
Su producción se presenta entre el día cinco y el diez después del nacimiento e incrementa de manera considerable las concentraciones de lactosa, colesterol, fosfolípidos y vitaminas hidrosolubles; dicha producción aumenta hasta alcanzar 650 ml aproximadamente. Tiene color blanco debido a la presencia de calcio.
Leche madura
Se produce a partir del decimo día posnatal y su producción puede llegar hasta 800 ml.
La concentración y el volumen de los componentes de la leche materna varían de acuerdo con la etapa de producción. En la Tabla 1 se describen algunos de los macronutrientes y micronutrientes de la leche.
Table 1 Macronutrientes y micronutrientes de la leche materna. En la leche materna se encuentran componentes esenciales para que el neonato pueda crecer y desarrollarse, estos se dividen en macronutrientes, como carbohidratos, grasas (lípidos) y proteínas, y micronutrientes, que esencialmente son las vitaminas y los minerales
| Componentes de la leche materna (macronutrientes y micronutrientes) | Descripción | |
|---|---|---|
| Agua |  |
88-90%. Depende de la hidratación de la madre. |
| Carbohidratos |  |
Lactosa, galactosa y glucosamina. Conforman 7.3 g
por cada 100 ml aproximadamente El rincón de Calmécac10 Ares Segura et al.11 |
| Lípidos |  |
Triglicéridos, fosfolípidos, colesterol y ácidos
grasos poliinsaturados (entre estos el ácido docosahexaenoico
[DHA], esencial para el desarrollo cerebral) Pérez Conesa et al.12 |
| Proteínas |  |
Caseína (40%), lisozima, lactoferrina. |
| Vitaminas |  |
Liposolubles: A, K, D y E. Hidrosolubles: vitamina C y B (B1, B3, B5, B6, B9, B12). Molinari et al.13 Hampel et al.14 |
| Minerales |  |
Hierro (Fe), zinc (Zn), flúor (Fl), calcio (Ca),
fósforo (P), potasio (K), magnesio (Mg) y sodio (Na) tienen
múltiples funciones, como la correcta funcionalidad de las
células inmunitarias. Molinari et al.13 |
Componentes esenciales de la leche materna
También se han identificado en la leche materna diversos elementos, como algunos aminoácidos, hormonas, anticuerpos, enzimas, nucleótidos, inmunomoduladores, microARN, algunas biomoléculas y diversos componentes de la microbiota (Figura 1).
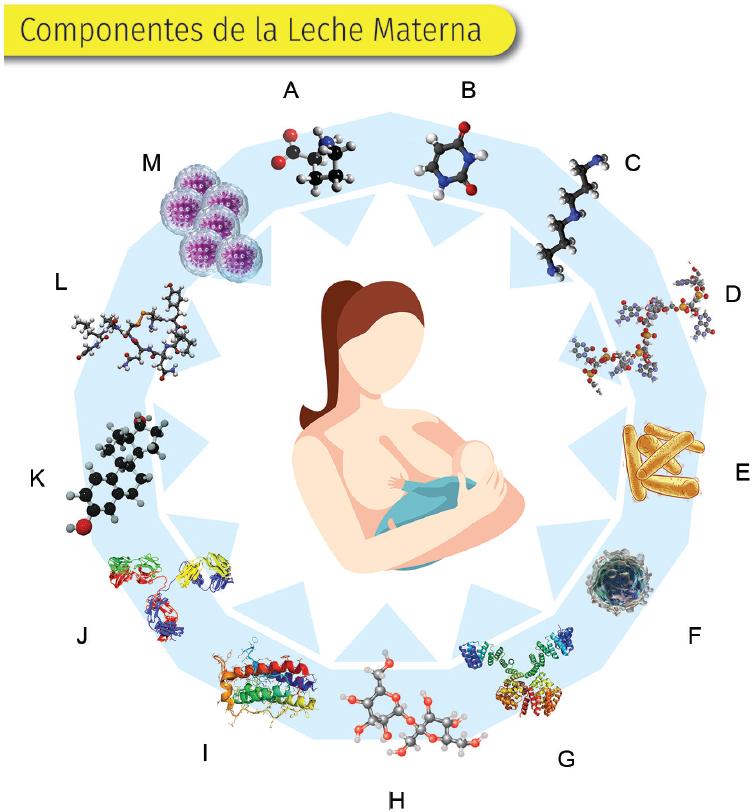
Figura 1 Componentes de la leche materna. Aparte de los nutrientes indispensables para el crecimiento y desarrollo de los infantes, la leche materna también contiene: aminoácidos (A), nucleótidos (B), poliaminas (C), microRNA (D), microbiota (E), leucocitos (F), enzimas (G), oligosacáridos (H), factor de crecimiento (I), anticuerpos (J), moduladores de la inflamación (K), hormonas (L) y células madre (M) (adaptada de El rincón de Calménac, 201910).
Algunas funciones de los componentes se describen a continuación:
- Aminoácidos. Aunque el significado biológico aún no se define por completo, se piensa que los aminoácidos pueden jugar un papel importante en el desarrollo posnatal temprano.15
- Nucleótidos. Los nucleótidos se transmiten a partir de las células epiteliales desde la glándula mamaria a la leche. Tienen múltiples funciones; actúan como reguladores metabólicos y de las actividades enzimáticas.16
- Poliaminas. Su presencia es vital para la maduración posnatal del sistema inmunológico del intestino delgado y se ha demostrado su relación con las alergias.17
- MicroARN. Se piensa que están asociados con la protección y desarrollo somático infantil. Son un componente bioactivo con múltiples funciones importantes para el neurodesarrollo.18
- Enzimas. Son un componente abundante en la leche materna. Participa en el correcto funcionamiento del sistema digestivo e inmunitario en el infante.19
- Factores de crecimiento (factor bífido). Promueve la colonización intestinal de Lactobacillus que modifican el pH intestinal, inhibiendo la colonización de bacterias gramnegativas, amibas y hongos.20
- Hormonas. La leche materna contiene una diversidad de hormonas cuya función radica en mandar mensajes químicos a través de los tejidos y órganos para coordinar su buen funcionamiento en los procesos inmunitarios.21
- Inmunoglobulinas. En la leche materna se han identificado IgG, IgM, IgD, IgE e IgA. Sin embargo, se ha demostrado que la concentración de IgA es alta. Esta es sintetizada en las células alveolares de la glándula mamaria, y su función biológica es la de proporcionar protección local y enteral contra enteropatógenos como Escherichia coli y Vibrio cholerae y Salmonella.20,22
Componentes celulares de la leche materna
Por otro lado, la leche materna contiene millones de células vivas, entre las que se encuentran las células madre (cuyo papel aún no se encuentra bien determinado), macrófagos, neutrófilos, linfocitos B y linfocitos T. El hecho de encontrar esta diversidad de células en la leche tiene una gran relevancia, ya que ningún otro alimento artificial puede sustituir o realizar las funciones de dichas células.22
- Macrófagos. Su función principal es la fagocitosis de microorganismos, bacterias y la producción de los componentes del complemento C3 y C4, lisozimas y lactoferrina, fundamentales en la defensa contra virus, bacterias, protozoarios y hongos.23
- Neutrófilos. Su función es rodear y destruir las bacterias nocivas y otros patógenos.24
- Linfocitos B. Actúan de manera específica contra un patógeno mediante la producción de anticuerpos. A través de las inmunoglobulinas presentes en la superficie de las células B se unen a sus antígenos complementarios para diferenciarse a células plasmáticas secretoras de anticuerpos.22
- Linfocitos T. Son una subpoblación celular de defensa mientras las células del neonato adquieren su propia capacidad funcional.23
Microbiota intestinal neonatal
Son un conjunto de microorganismos que residen en diversas zonas de órganos dependiendo de diversos factores fisiológicos como nutrientes, humedad y temperatura. La microbiota materna es lo primero que se transfiere al feto, después del nacimiento va aumentando poco a poco y los microorganismos que la forman conviven en nuestro cuerpo durante toda la vida.25,26 Se ha descubierto que la microbiota juega un papel fundamental después del nacimiento.27 El desarrollo de la microbiota intestinal es un proceso relacionado con el ambiente, el canal de parto, la dieta, la prematuridad y los factores genéticos.27
La leche materna protege al RN de un número elevado de infecciones provocadas por bacterias o virus y parásitos, esto se debe a que la leche materna contiene diversos antígenos del medio ambiente. Se ha observado que esto constituye un eje entero-mamario. Se sabe que los antígenos que entran por vía área y pasan a los pulmones llegan al íleon, que cuenta con un gran número de folículos linfáticos. Posteriormente, las células M captan a los antígenos y los transportan hasta las placas de Peyer, donde se generan antígenos y aparecen los linfocitos T y subpoblaciones de linfocitos B, estos viajan a la glándula mamaria y ahí sintetizan y producen más anticuerpos (Figura 2).22 Después del nacimiento los riesgos de salud para el RN son diversos, de ahí la importancia de haber llevado una vida saludable durante el embarazo, ya que estos pudieron haberse programado durante la etapa fetal y tener impacto en la salud y el futuro desarrollo de enfermedades cronicodegenerativas.
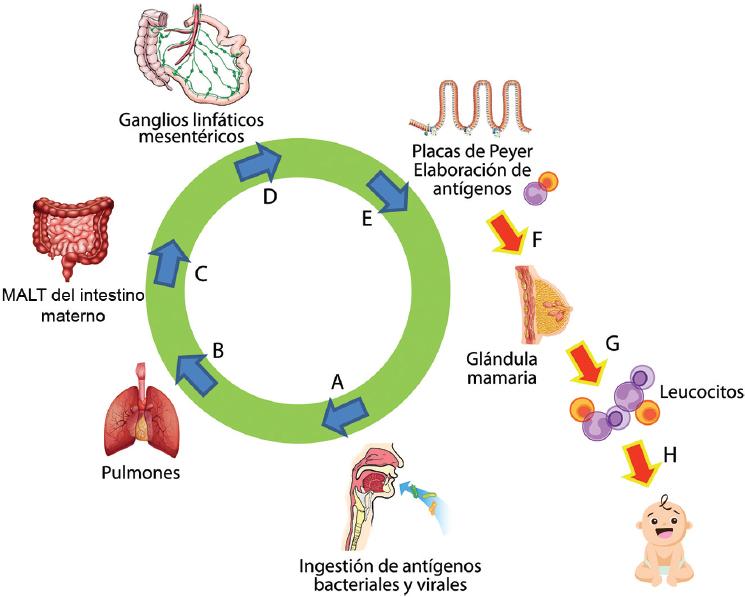
Figura 2 Eje entero-mamario. La producción de antígenos se lleva a cabo mediante la ingestión de estos de bacterias y virus (A), para llegar a los pulmones (B) y posteriormente en intestino (C) y a través de los ganglios linfáticos (D) se alojan en la placas de Peyer (E), donde comienzan a producirse más antígenos; a través de las glándulas mamarias (F) el recién nacido (G y H) ingiere estas células llamadas leucocitos y comienza a generar inmunidad. MALT = tejido linfoide asociado a mucosas.
La lactancia materna y la COVID-19
Se sabe que el coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2) se propaga por el contacto directo entre personas, a través de las gotículas de una persona infectada cuando tose o estornuda. Esto se convirtió en una preocupación para las futuras madres o las que se ya encontraban amamantando debido a la posible transmisión del virus por medio de la lactancia. Hasta el momento no se tiene evidencia científica suficiente de que el virus se encuentre en la leche de madres con sospecha o confirmación de enfermedad por coronavirus 2019 (COVID-19) y que exista transmisión del virus al lactante por medio de la leche materna.28 En un estudio realizado con nueve mujeres con COVID-19 que se encontraban en el tercer trimestre de embarazo se analizó la sangre del cordón y líquido amniótico y no se comprobó trasmisión vertical al final del embarazo.29 Por otro lado, mujeres infectadas con COVID-19 en el segundo y tercer trimestre del embarazo también demostraron que no existe una transmisión vertical.30,31 Existen diversos estudios en mujeres que presentaron COVID-19 confirmada por pruebas de laboratorio en el último trimestre de la gestación o en el periodo de lactancia en los cuales se demostró la presencia del ARN del virus en la leche materna. Sin embargo, este no tenía la capacidad de replicación o no era viable, por lo cual no se debía considerar un riesgo de infección para el RN por la lactancia materna.32,33
Por ello, se considera que la leche materna es segura y sigue siendo la fuente óptima de alimento para el RN.
Recomendaciones para la lactancia en COVID-19
Se debe asegurar la implementación de acciones para prevenir contagios durante la LME como el lavado correcto de manos con agua y jabón, uso de soluciones alcoholadas al 70% antes y después de lactar, uso de cubrebocas al alimentar al RN y desecharlo cuidadosamente después del proceso, cubrirse la boca y nariz al estornudar y toser, así como mantener la sana distancia con otras personas.
Si una madre con COVID-19 o con sospecha de infección se encuentra asintomática o con síntomas leves en el momento del parto, se recomienda seguir con la lactancia materna con estrictas medidas de control para evitar la infección al RN. Sin embargo, si una madre presenta síntomas graves el RN será separado de la madre independientemente de si presenta síntomas o no y debe ser alimentado con leche materna recién extraída, sin necesidad de pasteurizarla, ya que no se considera como un vehículo del virus.34,35 En caso de optar por la extracción de leche se debe limpiar la superficie exterior del envase con solución desinfectante y colocar los recipientes limpios en una rejilla para que se sequen antes de almacenarlos.36 En caso de imposibilidad de que la madre pueda ejercer la lactancia, se propone que el padre pueda realizar esta actividad con la leche que se extrae de la madre y así fomentar el vínculo afectivo y asegurar su buena alimentación.37
Impacto de las políticas de separación de la lactancia materna
La mayoría de los casos reportados hasta el momento han demostrado que los niños infectados por el SARS-CoV-19 fueron contagiados por causas ajenas a la lactancia y la mayoría de ellos se mostraron asintomáticos o con un curso leve de la enfermedad.38 Sin embargo, la evidencia actual sugiere que el riesgo de transmisión longitudinal en el ARN es igual al de la población general.21,39 Otros autores sugieren evitar la lactancia materna directa, debido al riesgo de contagio, con el objetivo de disminuir las probabilidades de que el RN se infecte a través de las gotículas de la madre. Por otro lado, existe un gran riesgo de que se dañe el vinculo afectivo madre-hijo y se interrumpa la lactancia, definitivamente con graves consecuencias para la nutrición y el desarrollo del RN. 31,37,40 Las consecuencias de las políticas de separación se basan en el riesgo de contagio, pero ello no garantiza que exista una exposición viral menor y no consideran el impacto a largo plazo de la separación, la pérdida de la protección que brinda la leche materna al RN. Todo lo anterior puede alterar la fisiología neonatal y favorecer el desarrollo de enfermedades respiratorias.41,42
Conclusiones
Es fundamental asegurar la implementación y continuidad de la LME debido a sus múltiples beneficios, ya que es un alimento natural, renovable, que no requiere envase y se produce de acuerdo con las necesidades del RN. Aporta los nutrientes necesarios, reduce el riesgo de padecer infecciones o diarreas en los RN, disminuye la morbimortalidad neonatal y en la etapa adulta reduce la prevalencia de enfermedades crónicas no transmisibles. Debido a que no existe evidencia científica de la transmisión vertical de la COVID-19, las políticas de suspensión de LME en la separación de la madre-hijo es errónea.
La LME debe asegurarse especialmente durante la pandemia por COVID-19, debido a que existen mayores beneficios en la relación, nutrición, inmunidad y protección ante el SARS-CoV-2. En aquellos lactantes con COVID-19, la LME podría cambiar el curso de la enfermedad. Se debe asegurar la LME mediante el uso de leche extraída o, de ser posible, utilizar leche donada de una madre sana o de un banco de leche.











 nueva página del texto (beta)
nueva página del texto (beta)


