Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta médica de México
versión On-line ISSN 2696-1288versión impresa ISSN 0016-3813
Gac. Méd. Méx vol.142 no.2 Ciudad de México mar./abr. 2006
Artículo original
Envenenamiento en niños por mordedura de la araña "Latrodectus Mactans" (Viuda Negra). Características clínicas y tratamiento
Poisoning caused by Latrodectus Mactans (Black Widow) spider bite among children. Clinical features and therapy
Norberto Sotelo–Cruz,ª* Jaime Gabriel Hurtado–Valenzuela,b Norberto Gómez–Riverac*
ª Servicio de Medicina Interna,
b Especialidades Médicas, y
c Urgencias, Hospital Infantil del Estado de Sonora, Hermosillo, Sonora, México
Recibido en su versión modificada: 23 de noviembre 2005
Aceptado: 2 de diciembre de 2005
Correspondencia y solicitud de sobretiros:
Dr. Norberto Sotelo–Cruz,
Servicio de Medicina Interna, Hospital Infantil del Estado de Sonora.
Reforma No. 355 Norte, Col. Ley 57,
C.P. 83100, Hermosillo, Sonora, México.
Correo electrónico: nsotelo@hmo.megared.net.mx
Resumen
Introducción: El envenenamiento por mordedura de araña "viuda negra" es poco frecuente en edades pediátricas sin embargo no está exento de complicaciones y si no se trata a tiempo puede causar la muerte. En México se desconoce el número exacto de estos accidentes.
Objetivo: Identificar los signos y síntomas característicos, evolución y tratamiento de los niños atendidos por morderua de araña en el Hospital Infantil del Estado de Sonora, con el propósito de establecer el tratamiento oportuno.
Material y Métodos: Se revisaron 43 expedientes de niños hospitalizados por mordedura de araña "viuda negra" entre 1978–2004, las variables consideradas fueron: edad, género, lugar de origen, sitio del accidente, área corporal afectada, tratamiento previo; grado de envenenamiento por signos y síntomas, tratamiento, evolución clínica.
Resultados: Predominó el género masculino 69.7%; sin diferencias entre el número de menores de seis años, escolares y adolescentes. El 44 y 37% de los casos se presentaron en el verano y en horas de la tarde, respectivamente. El 74% de los pacientes tuvieron el contacto con el arácnido dentro del domicilio; las áreas anatómicas más afectadas fueron, miembros superiores y tronco; los signos y síntomas más notables en lactantes y preescolares fueron: irritabilidad, llanto constante, sialorrea, agitación, eritema en área de lesión convulsiones. En escolares y adolescentes fueron los signos y sínotmas dolor en sitio de lesión, dolor abdominal, dolor torácico, ansiedad, espasmos musculares y temblor fino. Los pacientes que recibieron tratamiento con faboterapia específica tuvieron mejor evolución y menor tiempo de hospitalización, cabe señalar que no se presentó mortalidad.
Conclusiones: La adecuada identificación de los signos y síntomas ocasionados por la morderura de araña en lactantes y preescolares permite el diagnóstico oportuno y ofrece la mejor alternativa de tratamiento.
Palabra clave: Latrodectus mactans, araña viuda negra, araña capulina, faboterapicos
Summary
Introduction: Poisoning caused by "black widow" spider bite, is not commonly observed during childhood, it is not exempt from complications, and must be treated in time or the patient can die. In Mexico we do not have accurate data on the exact number of accidents due to this condition.
Objective: Identify the signs and characteristic symptoms of children treated at the Children 's Hospital from the state of Sonora with the aim of starting early treatment.
Material and Methods: We reviewed 43 clinical records of hospitalized patients admitted for "black widow" spider bite between 1978 – 2004. Demographic variables were: age, gender, place of origin, place where accident took place, treatment given prior to hospital admittance, degree of envenomation measured by signs and symptoms, treatment and clinical evolution.
Results: 69.7% of cases were male, we did not find differences in the number of patients between infant, pre–school, elementary school children and teenagers. During summer and afternoon hours we registered 44% and 37% cases respectively; 74% patients were poisoned by the spider at home; the anatomical areas most affected were: arms, hands and thorax. Signs and symptoms in infants were: irritability, constanty cry, sialorrea, agitation erythema on wounded areas and seizures. Among elementary school children and teenagers signs included pain in wounded area, abdominal and thoracic, muscle spasms, fine tremor and residual signs. Patients who received fabotherapic treatment had better evolution and less time of hospitalization. No deaths were reported.
Conclusions: The different signs and symptoms between infants, preschool, elementary school children and teenagers allow ed us to clearly identify evenommation and differentiate it form confounding diseases. In our study, specific fabotherapy constituted the best treatment choice.
Key words: Latrodectus mactans, black widow spider, "capulina" spider, fabotherapy
Introducción
El envenenamiento resultante del contacto accidental con artrópodos del tipo Latrodectus mactans (araña viuda negra) es relativamente poco frecuente y en ocasiones resulta difícil identificarlo. Se considera que los signos y síntomas clínicos deben ser reconocidos con oportunidad a fin de ofrecer un tratamiento oportuno, ya que los efectos de las neurotoxinas del veneno producen complicaciones que pueden causar la muerte particularmente en edades pediátricas.1,2
En México no se conoce el número exacto de personas lesionadas por este artrópodo; el Instituto Mexicano del Seguro Social (IMSS), informó que en 1998 hubo 4142 personas que sufrieron picadura o mordedura por arañas, y en el lapso de 1998 a 2001, hubo 759 casos en las ciudades de León Guanajuato y Guadalajara, Jalisco.1–5 Las estadísticas oficiales de la Secretaría de Salud (SSA) indican que de todos los casos de intoxicaciones por animales ponzoñosos, 11% es debido a mordedura de arañas. Tal parece que hay un subregistro de estos casos, en los anuarios estadísticos de la SSA aún no tienen apartados específicos para precisar el tipo de araña implicada en el accidente reportado.1,3–6
La potencia tóxica del veneno de latrodectus mactans, es con mucho superior al de las serpientes de cascabel; y su efecto es más importante a nivel de sistema nervioso. Las manifestaciones clínicas están relacionadas con la acción del veneno que actúa selectivamente en membranas celulares, liberando neurotransmisores. La gravedad del envenenamiento depende del número de mordeduras, edad del sujeto y condición física del mismo; suele ser más severo en edades extremas de la vida, existiendo diferencias entre lactantes, preescolares y adolescentes. En estos últimos los síntomas son similares a los del adulto por lo que en estas edades es preciso identificar si las manifestaciones corresponden a mordedura por viuda negra y proporcionar el tratamiento correcto con antivenenos faboterápicos y evitar complicaciones y la muerte de los pacientes afectados.1–8 En este trabajo presentamos la experiencia en un hospital pediátrico del segundo nivel de atención en el noroeste de México.
Material y métodos
En el Hospital Infantil del Estado de Sonora se revisaron de manera retrospectiva los expedientes de 43 pacientes hospitalizados por mordedura de araña "viuda negra" (Latrodectus mactans) en el período comprendido de enero de 1978 a diciembre del 2004; las variables consideradas fueron: procedencia, edad, género, sitio del accidente, área corporal de lesión medidas utilizadas previas a la admisión, tiempo transcurrido entre la mordedura y la atención, signos y síntomas en lactantes, preescolares, escolares y adolescentes, grado de envenenamiento; estudios de laboratorio, tratamiento durante su internamiento, período de estancia hospitalaria, complicaciones y evolución. Se utilizó estadística descriptiva para la expresión de los resultados.
Resultados
De los 43 casos revisados 30 (69.7%) correspondieron al género masculino y 13 al femenino (30.2%). Las edades fueron: entre cuatro y 11 meses, 6 (13.9%), de éstos cuatro, eran menores de nueve meses. En el grupo de uno a dos años encontramos cinco pacientes (11.6%) de tres a cinco años, 9 (20.9%), entre 6 a 10 años, 13 (30.2%) y 10 de 11 a 18 años (23.2%) (Cuadro I).

Respecto al área de procedencia 28 eran del área urbana (65.1%), 8 del área rural (18.6%) y seis del área suburbana (13.9%).
La época del año en que se presentó el evento fue: verano 19 (44%), primavera 12 (27.9%), otoño 8 (18.6%), invierno 4 (9.3%). La hora en que ocurrió el contacto con el arácnido fue: durante la mañana entre 8:00 am y 1 1am en 11 casos (25.5%); entre las 12:00 a 17:00pm en 16 (37.2) y de las 18:00 a 24:00pm en 16 (37.2%).
Respecto al lugar donde ocurrió la mordedura; en el interior del hogar en 32 (74.4%), de este grupo, en siete fue en el piso de la casa (16.2%), en la cama en 12 (37.9%) y en tres al colocarse la ropa (6.9%). En un caso el arácnido estaba en el calzado, y en otro más al introducir el niño su mano en un mueble sin uso. En el jardín dos niños y en 11 no se especificó el lugar del contacto con la araña.
De acuerdo al área anatómica de la lesión, en piernas 10 casos (23.2%), tronco y abdomen 10 (23.2%), pies 8 (18.6%), brazo, manos y dedos 10 (23.2%), muslo en dos casos y glúteos otros dos pacientes; en uno no se especificó.
Tratamiento previo a la admisión en el hospital: a dos pacientes les proporcionaron ajo y leche, a uno aspirina y a otro difenihidramina.
Tiempo transcurrido entre la lesión y la atención en el hospital: 20 pacientes (46.5%) recibieron atención en menos de una hora, 16 entre dos y cincos horas (37.2%); tres de seis a 12 horas (6.9%) uno en las siguientes 24 horas a la media noche y 48 horas en dos casos.
Signos y síntomas registrados: los lactantes y preescolares sumaron 20 pacientes, los signos y síntomas predominantes según las diferentes fases y grados de envenenamiento fueron: irritabilidad, llanto constante, sialorrea, eritema en sitio de lesión y agitación, entre las dos y seis horas de evolución se agregaba debilidad, polipnea y parestesias en quienes podrían expresarlo, seis pacientes presentaron incapacidad para la deambulación, dos manifestaban tetania marcada y dos presentaron crisis convulsivas; entre seis y 48 horas los signos y síntomas se exacerbaron registrándose dificultad respiratoria con abundantes estertores, nistagmas, taquicardia y arritmias, en el 90% de los pacientes los signos y síntomas disminuyeron en las siguientes 72 horas de su inicio (Cuadro II).
En 23 escolares y adolescentes, el cuadro clínico predominante fue dolor local, palidez y eritema en el sitio de la mordedura, dolor en toda la extremidad, dolor abdominal, ansiedad marcada, espasmos musculares dolorosos, temblor fino, facies de angustia, sudoración profusa, y a mayor severidad del envenenamiento se registró nistagmos, vómito, taquicardia, hipertensión, en este grupo de edad las manifestaciones residuales ocurrieron en seis pacientes como se observa en el cuadro III.
De los estudios de laboratorio, en 13 casos (30.2%) se encontró leucocitosis, cuatro tuvieron menos de 10 gramos de hemoglobina, dos hipocalcemia menor de 8gr./dL y en un caso glicemia mayor de 120 mg/dL.
El tratamiento antes del uso del antiveneno específico consistió en soluciones mixtas con glucosa, solución salina, hidrocortisona, antihistamínicos, gluconato de calcio, metocarbamol, neostigmina. Un número menor recibió diazepam, fenobarbital, y nalbufina. El uso de faboterápico antiarácnido se inició en 1999, por lo que a partir de ese año lo recibieron 20 pacientes (cuadro IV).
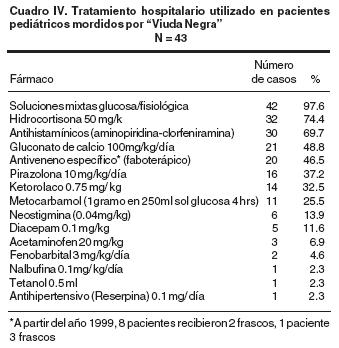
El tiempo de internamiento fue: entre 13 y 24 horas en (53.4%) de los casos, menor de 12 horas en ocho (18.6%), en este lapso egresaron cuatro lactantes menores de 11 meses tratados con faboterápico; 12 pacientes permanecieron entre 72 horas y siete días. Todos los casos evolucionaron a la mejoría.
Discusión
La araña "viuda negra" (Latrodectus mactans) conocida en México también como "araña capulina", "casam" o chichatlaua, pertenece a los artrópodos, es de la orden arácnida, tiene un tamaño de 2–3 cm de color negro brillante y con una mancha rojiza en su vientre. El macho, de tamaño más pequeño y variando en su coloración según la especie, es de hábitos nocturnos, se encuentran durante el verano y habitan en cualquier lugar, dentro y fuera de las casas, generalmente en armarios, muebles sin uso, debajo de las camas, en la ropa de invierno y en el calzado, en letrinas, en maceteros con plantas, debajo de leños; lo que concuerda con lo observado en este trabajo. Los pacientes procedían en su mayoría del área urbana; el accidente se presentó más en verano y primavera; el mayor número de niños lesionados se presentó en la tarde y noche; dentro del hogar, en camas, piso y vestidos. El sitio de lesión, correlacionó con el lugar donde se estableció el contacto con el artrópodo.1–7
Respecto al veneno de la araña "viuda negra" y sus efectos, es conveniente mencionar que está compuesto por varias toxinas, entre éstas se encuentran las latrodectina alfa, latrotoxina alfa, latrocrustotoxina, latroinsectotoxina, neurexinas, proteínas con afinidad por las terminaciones nerviosas e interactúan con sinaptotagmina que es una proteína vesicular sináptica, cuyo complejo es un importante secretor de nerutoransmisores. Se menciona también que las neurexinas están involucradas en el reconocimiento celular del sistema nervioso de la proteína latrodectrina. Otras proteínas presentes en el veneno tienen otros componentes, uno de ellos conocido como struerabutoxina–A, parecido a la serpiente marina, cuyo veneno es también muy neurotóxico.
Las toxinas latrotoxina y latrodectina interactúan también con la doble capa de lípidos de la membrana celular de las terminaciones presinápticas, haciéndola más permeables pues se agrandan los poros y se abren canales catiónicos; con la participación de dos moléculas de calcio, las toxinas pasan al interior de la célula, por endocitosis liberado de ácido gamma aminobutírico, que no depende de la acción del calcio. Como resultado de estos eventos ocurre la despolarización de la unión neuromuscular con hiperreactividad autonómica y agotamiento de la acetilcolina, lo que explica algunas de las manifestaciones clínicas que se describen en la intoxicación.1,2,5,7,8
Para establecer el diagnóstico es conveniente tener presente las siguientes consideraciones: entre los 15 minutos a una hora después del accidente se presenta dolor en el sitio afectado, donde pueden observarse huellas de la lesión, (producida por el doble pinchazo de los quelíceros): se aprecia en la piel un halo de palidez moderada y eritema circundante con disminución de temperatura, prurito, diafore–sis y piloerección local. A medida que las horas avanzan se agregan otros signos y síntomas como: cefalea de intensidad variable, náusea que puede llegar al vómito, parestesias generalizadas que el paciente describe como sensación de "hormigueo", mialgias, artralgias, temblores generalizados, temblor fino, sensación de cansancio, inquietud, sialorrea y sudoración intensa y generalizada, aunque no en todos los casos; puede presentarse también priapismo: si el envenenamiento persiste sin que se inicie el tratamiento, y a estas manifestaciones se agrega dolor abdominal, puede confundirse con abdomen agudo quirúrgico; el dolor torácico es intenso y aumenta durante las crisis; aparece nistagmo, los espasmos musculares son intensos y se acentúa el temblor fino distal, se presentan taquicardia y arritmias, hipertensión, crisis convulsivas, edema pulmonar, colapso vascular y choque; en adolescentes y adultos el dolor torácico puede ser más intenso con sensación de asfixia, las personas muy ansiosas describen como de "muerte inminente" lo que puede confundirse con infarto del miocardio. Es frecuente apreciar en la cara una expresión de angustia, con diaforesis facial; algunos de éstos eventos fueron registrados en al menos 10 de los pacientes del grupo de escolares y adolescentes (Cuadro III).1–16
En niños lactantes las manifestaciones menores pueden confundirse con envenenamiento por picadura de alacrán; en el niño que puede expresarse refiere dolor muscular, abdominal y torácico intenso además de las crisis espasmódicas, esto es útil para diferenciarlo de la sintomatología y signología de la picadura de alacrán.
En el trabajo que describimos se puede observar que las principales características clínicas entre lactantes y preescolares, estuvieron dominadas por irritabilidad y llanto, signos que por otro lado son también comunes en las picaduras por alacrán,1–7 como se advierte en los cuadros II y III.
En el grupo de escolares y adolescentes los síntomas más notables fueron relacionados con dolor, ansiedad, parestesias y espasmos musculares dolorosos, así mismo, el dolor torácico y abdominal, que puede incluso dar lugar a confusión con apendicitis y otras patologías pulmonares y vasculares.2,9,16 Como se señaló para el diagnóstico diferencial; es preciso tener presentes estos síntomas para diferenciarlos de los siguientes padecimientos: apendicitis, aneurisma abdominal, colecistitis, isquemia intestinal, hipocalcemia, tétanos, intoxicación por organofosforados2,7–16 (Cuadro III).
Por otro lado, es posible que estos síntomas se vean magnificados por la percepción consciente de la mordedura a esta edad al igual que en el adulto puede tener más posibilidades de establecer fácilmente un estado de mayor contenido psicógeno.8,11,12,16 En todo caso debemos poner especial énfasis en tratar de establecer de manera correcta la fase y grado de envenenamiento e iniciar las medidas terapéuticas oportunas.
No existen estudios de laboratorio específicos para el diagnóstico, puede encontrarse en algunos casos leucocitosis, y elevación de la creatinfosfoquinasa y en algunos casos complicados pueden haber anemia con hemólisis, retención de elementos azoados o alteración en las enzimas hepáticas.
En México se han usado distintos lineamientos terapéuticos, utilizándose en el tratamiento de estos enfermos diversos medicamentos, hasta que se tuvieron disponibles los antivenenos específicos. Antes de esto, el tratamiento estaba dirigido a disminuir los síntomas; entre los fármacos (aún empleados) se encuentran: soluciones electrolíticas, relajantes musculares (metocarbamol), diacepam, hidrocortisona, clorfeniramina, aminopirina, gluconato de calcio y neostigmina entre otros.
Ahora se sabe que los efectos del calcio son contraproducentes. De acuerdo a los aspectos fisiopatológicos de esta intoxicación, el calcio favorece el ingreso de toxinas a la células; se conoce que la aplicación de esteroides no tiene efecto alguno, excepto si se usa ante reacciones alérgicas severas o como parte del tratamiento para bloquear una reacción alérgica. Los relajantes como metacarbamol son de utilidad dudosa, a menos que hubiese espasmo muscular, la neostigmina que se supone que mejoraría el efecto del veneno sobre la placa, neuromuscular, tiene más efectos indeseables que favorables por lo que ya no se recomienda.
Actualmente el uso de faboterápicos específicos altamente purificados reduce la presencia de reacciones alérgicas por el suero, así como las complicaciones y la mortalidad.7–19 En México se produce un antiveneno faboterápico polivalente, antiarácnido modificado por digestión enzimática y libre de albúmina. Se estima que este producto neutraliza el veneno de 180 glándulas del arácnido (6000 dl50), además contiene cresol como aditivo (<0.4%); el producto esta adicionado de una ampolleta de cloruro de sodio 5 ml, como diluyente.
El antiveneno se prescribe según la severidad de la intoxicación la que es variable en cada caso. Se puede aplicar por vía endovenosa en 20ml de solución fisiológica en 2 minutos, la que se repite cada hora, con evaluación del paciente cada cuatro horas hasta la remisión de los síntomas. Este producto se puede aplicar también por vía intramuscular, en 5ml de solución fisiológica. Por lo general los síntomas remiten con la aplicación de la primera dosis; esto limita el uso de otros medicamentos, como sedantes y relajantes. Sin embargo, en casos en los que el diagnóstico se hace tardíamente es necesario utilizar el número de dosis de antiveneno que sea necesario para la remisión de los síntomas. En nuestra serie ocho pacientes hubo requirieron más de un frasco; en estos casos se recomienda además, el uso de otros medicamentos para disminuir la irritabilidad, el dolor y los espasmos musculares, tales como sedantes benzodiacepinas opiáceos, antihistamínicos y soluciones electrolíticas. El ayuno y medidas adicionales, se indican oportunamente y acorde con las complicaciones que se presenten.7–23
En el Hospital Infantil del Estado de Sonora se utilizaron durante dos décadas los mismos medicamentos (neostigmina, relajantes, analgésicos, calcio), algunos de ellos sin sustento a la luz de los conocimientos actuales; sin embargo, en esta institución como en otras se siguieron utilizando calcio y neostigmina siendo motivo de controversia.10-22 En los casos reportados se puede observar que desde el advenamiento en 1999 de los antivenenos específicos de tipo faboterápico el tiempo de hospitalización fue reducido a 24 horas o menos al reducir o evitar otros medicamentos, algunos pacientes son enviados a su domicilio después de ser atendidos en la consulta de urgencias, así aconteció con 12 pacientes tratados con faboterápicos entre el año 2000 y 2002, a quienes se atendió en dicho servicio, se hizo historia clínica corta que después fue depurada y esos casos no fueron incluidos en este trabajo, sin embargo, fue de utilidad para solicitar al departamento de archivo y estadística no eliminar los expedientes clínicos de los pacientes que sufren este tipo de lesiones,23 en esta serie no se registraron secuelas y no hubo fallecimientos.
Las recomendaciones para el uso de faboterápicos debe basarse en el grado de envenenamiento (Cuadro V).

No resulta difícil que en lactantes y preescolares el cuadro clínico sea confundido con padecimientos de tipo neurológico o bien con intoxicaciones, por lo que los niños estarían expuestos a no recibir el tratamiento adecuado. Es prudente que en aquellos pacientes con sospecha o evidencia fundada, se registre cuidadosamente la hora del evento, se describan los signos y síntomas según la edad para establecer el diagnóstico temprano, y utilizar el antiveneno específico con menores efectos indeseables, preferentemente faboterápicos cuya alta efectividad reduce al mínimo la presentación de hipertensión, crisis convulsivas, edema pulmonar y choque. Por otro lado se deberá elegir también los medicamentos necesarios para disminuir los síntomas, de esta manera con los cuidados médicos y de enfermería el paciente podrá quedar libre de complicaciones y riesgo de muerte.8–22 Es además prudente divulgar las medias de prevención.1–3,21–23
Referencias
1. Chávez–Haro L, Sánchez–Villegas MC, Osnaya–Romero N. Arácnidos de importancia clínica. En: Intoxicaciones. Asociación Mexicana de Pediatría. Martínez Pantaleón O. (Eds). McGraw–Hill, México, 2004. p. 367. [ Links ]
2. Masahisa ORI, Ikeda H. Spider venoms and spider toxins. J Toxicology Toxin Rev 1998; 17;(3):405–426. [ Links ]
3. Cano AG. Animales y plantas venosas. Editores Universidad Kino, Instituto Sonorense de Cultura. Hermosillo, Sonora 1998. p. 7. [ Links ]
4. Hoffman A. El maravilloso mundo de los arácnidos. México Fondo de Cultura Económica. 1993. p.74–84. [ Links ]
5. Better R. Bites and stings of medical important venenous arthopods. Int J Derm 1998; 37:481–489. [ Links ]
6. Anuarios Estadísticos de la Secretaría de Salud y los Servicios de Salud de los Estados. Editorial Dirección General de Estadística e Informática, México, D. F. 1997, 1998, 1999. [ Links ]
7. Kemp ED. Bites and stings of the arthropod kind. Treating reactions that can range from annoying to menacing. Postgrad Med 1998; 103;(6):88–90,93–96, 102 Review. [ Links ]
8. Magazanik LG, Fedrova IM, Kovalevskoya GJ, Pashkov VN, Bulgakov OV, Grishin EV. Selective presynaptic insectotoxin (latroinsectotoxin) isolated from black widow spider venom. Neuroscience 1992; 46;(1):181–188. [ Links ]
9. Woestman R, Perkin R, Van Stralen D. The black widow: is she deadly? Pediatric Emerg Care 1996; 12:360–368. [ Links ]
10. Bush SP, Norris MD, Van DeVoor TJT, Walker SJ, Roberge RJ. Spider envenomation widow. Medicine 2004. p. 1–2. [ Links ]
11. Brayan P. Black widow spider envenomation. Utox Update 2002; (4):1–5. [ Links ]
12. Allen C. Arachnid envenomations. Emerg Med Clinics North Am 1992; 10; (2):269–298. [ Links ]
13. Stiles AD. Priapism following a black widow spider bite. Clin Pediatr (Phila) 1982; 21:174–175. [ Links ]
14. Hoover NG, Fortenberry JD. Use of antivenin to treat priapism after widow black spider bite. Pediatrics 2004; e128 – e129 URL, http://www.pediatrics.org [ Links ]
15. Clark RF. The safety and efficacy of antivenin latrodectus mactans. Clin Toxicol 2001;39;(1):125–127. [ Links ]
16. Alagon–Cano A, González–Juárez C. De la seroterapia a la faboterapia. Envenenamiento por animales ponzoñosos un problema de salud en México. Instituto Bioclon 1998; 2;(4):8–9 [ Links ]
17. Moss HS, Binder LS. A retrospective review of black widow spider envenomation. Ann Emerg Med 1997; 16;(2):188–192. [ Links ]
18. Norris RL. Delayed use of antivenin in black widow spider. J Wild Med 1991; 2:187–192 [ Links ]
19. Maretic Z. Latrodectism: Variations in clinical manifestations provoked by lactrodectus species of spider. Toxicon 1983; 21:457–466. [ Links ]
20. Clark RF, Wethern–Kestner S, Vance MV, et al. clinical presentation and treatment of black widow spider envenomation: a Review of 163 cases. Ann Emerg Med 1992; 21(7):782–787. [ Links ]
21. Tay–Zavala J, Díaz–Sánchez JG, Sánchez–Vega JT, Castillo–Alarcón L, Ruíz–Sánchez D, Calderón–Romero R. Picaduras por alacranes y arañas ponzoñosas de México. Rev Fac Med UNAM 2004; 47;(1):6–12. [ Links ]
22. Calderon–Romero L, Tay–Zavala J, Sánchez–Vega JT, Ruíz–Sánchez D. Los artrópodos y su importancia en medicina humana. Rev Fac Med UNAM. 2004; 47;(5):192–199. [ Links ]
23. Sotelo–C N, Hurtado–Valenzuela JG, Gómez–Rivera N. Envenenamiento en niños por mordedura de araña "latrodectus mactans" (viuda negra). Rev Mex Pediatr 2005; 72;(1):31–35. [ Links ]














