Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta médica de México
versión On-line ISSN 2696-1288versión impresa ISSN 0016-3813
Gac. Méd. Méx vol.141 no.1 Ciudad de México ene./feb. 2005
Artículos originales
Prevalencia de esteatohepatitis no alcohólica en adultos con síndrome metabólico en Oaxaca
Prevalence of non–alcoholic esteatohepatitis in adults with metabolic syndrome in Oaxaca
Héctor Eloy Álvarez–Martínez,*,** Eduardo Pérez–Campos,**,*** Paulina Leyva–Bohórquez****
* Coordinación de Enseñanza e Investigación, Hospital Regional Presidente Juárez, ISSSTE, Oaxaca, Oax. México.
** Centro de Investigaciones Médicas y Biológicas, Facultad de Medicina y Cirugía, UABJO, Oaxaca, Oax. México.
*** Laboratorio de Patología Clínica Dr. Eduardo Pérez Ortega S.A de C.V. Oaxaca, Oax. México.
**** Facultad de Medicina y Cirugía, UABJO, Oaxaca, Oax. México.
Correspondencia y solicitud de sobretiros:
Dr. Héctor Eloy Álvarez–Martínez.
Domicilio: Emilio Carranza No. 313. Col. Reforma.
CP 68050. Oaxaca, Oaxaca, México.
Tel. (951)5–13–87–74 y fax (951)5–20–09–91.
E–mail: heloy_57@yahoo.com.mx, heloy_57@hotmail.com
Recepción versión modificada: 17 de mayo de 2004
Aceptación: 21 de mayo de 2004
Resumen
La esteatohepatitis no alcohólica (EHNA) es una enfermedad crónica del hígado que ocurre en pacientes que no consumen o tienen ingesta mínima de alcohol, caracterizada por esteatosis macrovesicular, necrosis hepatocelular, infiltrado inflamatorio mixto, grados diversos de fibrosis y cuerpos hialinos de Mallory en algunos pacientes. Su prevalencia se desconoce; estudios recientes indican que en la población general es de 3%, si bien las tasas se incrementan en ciertas subpoblaciones, como en la obesidad y diabetes mellitus. El objetivo del trabajo fue determinar la prevalencia de la esteatohepatitis no alcohólica en una muestra de pacientes con síndrome metabólico del Hospital Regional "Presidente Juárez". Fue un estudio observacional, descriptivo y transversal en el cual, mediante muestreo aleatorio simple, seleccionamos una muestra de 110 pacientes con diabetes mellitus tipo 2, hipertensión arterial sistémica, obesidad y dislipidemia, solas o en combinación. Se llevó a cabo evaluación clínica y de laboratorio, seleccionando a los pacientes con hipertransaminasemia persistente, a quienes se les realizaron estudios para descartar otras causas de la anormalidad enzimática. Una vez excluidas, a cinco pacientes se les realizó una biopsia hepática diagnosticando esteatohepatitis no alcohólica. La prevalencia de EHNA fue de 4.54%. Sus características clínicas y de laboratorio se presentan en el cuerpo del artículo.
Palabras clave: Esteatohepatitis no alcohólica, prevalencia, síndrome metabólico
Summary
Nonalcoholic steatohepatitis (NASH) is a chronic liver disease that occurs in patients with no significant alcohol consumption, characterized for macrovesicular steatosis, hepatocellular necrosis, mixed inflammatory infiltrate and various grades of fibrosis and, in some cases, Mallory bodies. The prevalence of this disease is unknown; recent studies indicate that in the general population, incidence is about 3%, although the rates are higher in some subpopulations as are obesity and diabetes mellitus. The goal of this work was to determine the prevalence of nonalcoholic steatohepatitis in one sample of patients with the metabolic syndrome, patients at "Presidente Juárez" Regional Hospital.
It was a cross–sectional and descriptive study in which, by means of random selection a sample of 110 patients with type 2 diabetes mellitus, arterial hypertension, obesity and dyslipidemia, alone or in combination was chosen. We carried out a clinical and laboratory evaluation, selecting those patients with persistent elevation of aminotransferases for whom additional studies were made, in order to exclude other causes of enzyme abnormality. Five patients were selected for percutaneous liver biopsy, all they had NASH. The prevalence of NASH was 4.54%. The clinical and laboratory characteristics of these patients will be discussed in the article.
Key words: Non–alcoholic steatohepatitis, prevalence, metabolic syndrome
Introducción
La esteatohepatitis no alcohólica (EHNA) es una enfermedad crónica del hígado que ocurre en pacientes que no consumen o que tienen una ingesta mínima de alcohol, caracterizada por esteatosis macrovesicular, necrosis hepatocelular, infiltrado inflamatorio mixto, grados diversos de fibrosis y en algunos pacientes cuerpos hialinos de Mallory.1,2
Los primeros reportes de esta enfermedad datan de 1979,3 y en 1980 Ludwig et al. acuñaron el término actual.4 Aunque en su concepto tradicional se ha descrito como una enfermedad benigna, puede progresar y evolucionar a cirrosis hepática y es muy probable que un gran porcentaje de las cirrosis criptogénicas se deban a EHNA no diagnosticadas oportunamente.5,6
En la mayoría de estudios, los pacientes con EHNA han sido mujeres, sujetos con sobrepeso, diabéticos e hiperlipidémicos;7 sin embargo, esta entidad puede presentarse en sujetos no obesos, no diabéticos y del sexo masculino.8–10 Los pacientes con EHNA se encuentran frecuentemente en la edad media de la vida, aunque la enfermedad puede ocurrir en individuos más jóvenes e incluso en niños.11
La prevalencia en la población general se ha señalado en 3%,12 si bien en nuestro país ésta se desconoce; Bernal–Reyes et al.13 en una muestra de 105 voluntarios del IMSS en el Estado de Hidalgo, encontraron una prevalencia general de EHNA de 10.3%, con 7.1 % en no diabéticos y 18.5% en diabéticos. Más recientemente, también en nuestro país, en una muestra de 35 pacientes con obesidad mórbida y con IMC de 43.62 ± 7.92, se encontró una prevalencia de EHNA de 91 %, en pacientes que fueron sometidos a derivación yeyuno–ileal para tratamiento de la obesidad.14 La enfermedad suele ser asintomática y la alteración de laboratorio más prevalente, en 70 a 100% de casos, es la elevación de aminotransferasas,15 principalmente la alaninaminotransferasa (ALT), cuyo nivel sérico es mayor que el de la aspartatoaminotransferasa (AST). Esta elevación puede variar desde cifras ligeramente arriba de las normales (< 40 U/ L), hasta cuatro veces su valor,16 aunque las cifras normales no excluyen el diagnóstico de la EHNA.17,18 También puede encontrarse elevación de la fosfatasa alcalina, pero las demás pruebas hepáticas son normales en ausencia de cirrosis.19
Mediante ultrasonido la esteatosis hepática se identifica por un aumento difuso en su ecogenicidad (hígado brillante) cuando ésta es significativa, pero este método no es sensible con grados menores de esteatosis y se ha reportado que tiene una sensibilidad de 67% y especificidad de 77%.20 El diagnóstico de EHNA puede ser establecido sólo en el contexto de la historia clínica y la biopsia hepática constituye el estándar de referencia para este fin, aunque no permite distinguir entre la esteatohepatitis no alcohólica y la alcohólica. La biopsia no sólo es útil para hacer el diagnóstico sino también para determinar la presencia de fibrosis e identificar el riesgo para desarrollar enfermedad hepática progresiva.21,22
Por lo anterior, nos preguntamos ¿cuál es la prevalencia de la esteatohepatitis no alcohólica en pacientes adultos con síndrome metabólico del Servicio de Medicina Interna del Hospital Regional Presidente Juárez del ISSSTE en el Estado de Oaxaca?
El objetivo de nuestro trabajo fue determinar la prevalencia de la esteatohepatitis no alcohólica en una muestra de pacientes adultos con Síndrome metabólico, referidos a la consulta externa de Medicina Interna del Hospital Regional "Presidente Juárez" del ISSSTE en Oaxaca.
Diseño del estudio
Se trató de un estudio observacional, descriptivo y transversal. El tamaño de la muestra se calculó con una confianza (Z2) de 95%, una precisión (d2) de 95%, con a de 0.05 y utilizando una prevalencia estimada de 8%. La muestra estuvo constituida por 110 pacientes mayores de 18 años de edad, de ambos sexos, con diagnósticos de diabetes mellitus tipo 2 y/o hipertensión arterial sistémica y/o obesidad y/o dislipidemia, seleccionados mediante muestreo aleatorio simple de los pacientes referidos al Servicio de Medicina Interna de los demás servicios hospitalarios y/o de las Clínicas del ISSSTE del Estado de Oaxaca. El estudio se realizó durante el período comprendido del 1° de enero al 31 de diciembre del 2002, en los servicios de Medicina Interna y Patología del Hospital Regional "Presidente Juárez" del ISSSTE en la Ciudad de Oaxaca.
Pacientes y métodos
A los pacientes seleccionados se les realizó una historia clínica que incluyó el patrón de consumo de alcohol durante los últimos seis meses, excluyéndose quienes tuvieran hepatopatía conocida al momento de la entrevista o si el consumo de alcohol fue mayor de 20 gramos al día.
Se les realizó somatometría completa y determinaciones de citometría hemática, glucemia en ayunas, urea, creatinina, ácido úrico, colesterol total, HDL–colesterol, LDL–colesterol, triglicéridos, aspartatoaminotransferasa (AST), alaninaminotransferasa (ALT), fosfatasa alcalina (FA), bilirrubinas séricas totales, directa e indirecta, proteínas totales, albúmina y globulinas, tiempo de protrombina (TP), INR y tiempo parcial de tromboplastina (TPT).
A los pacientes que tuvieron elevación de las aminotransferasas en cuando menos dos ocasiones con intervalo de un mes, se les realizó determinación de antígeno de superficie de hepatitis B (HbsAg), anticuerpos (IgM) al antígeno core del virus B (IgM anti–HBc), anticuerpos al virus C (anti–HCV), hierro sérico, saturación de transferrina, capacidad de fijación de transferrina y ultrasonog rafía hepática.
Al descartar otras causas de la elevación de aminotransferasas y/o de las alteraciones ultrasonográficas se les realizó biopsia hepática, previa información y consentimiento escrito. Se consideraron contraindicaciones para la realización de la biopsia: que tuvieran ascitis o lesiones quísticas intrahepáticas, alteraciones de las pruebas de hemostasia, como una trombocitopenia menor de 100,000/mm3 o un tiempo de protrombina mayor de 3 segundos que el control y presentaran complicaciones agudas de la diabetes mellitus, glucemia capilar mayor de 250 mg, estado hiperosmolar no cetósico o cetoacidosis diabética o hipertensión arterial sistémica descontrolada, con cifras tensionales mayores a 140/90 mm Hg.
La biopsia hepática se realizó por punción percutánea con aguja tru–cut, bajo anestesia local con lidocaína al 2%, mediante la técnica descrita por Sherlock.23
Los especímenes fueron procesados para microscopia óptica con hematoxilina–eosina y tricrómico de Masson e interpretadas por un médico patólogo (PLB), quien determinó si en la biopsia existieron datos de esteato–hepatitis, tales como esteatosis hepática, necrosis hepatocelular, infiltrado inflamatorio, cuerpos hialinos de Mallory y fibrosis hepática, estadificándolos de acuerdo a los criterios propuestos por Dixon et al.24
Para los efectos de nuestro trabajo consideramos las siguientes definiciones operacionales:
Síndrome metabólico. Pacientes portadores de diabetes mellitus tipo 2 y/o hipertensión arterial sistémica y/o obesidad y/o dislipidemia.25
Diabetes mellitus. Pacientes con glucemia plasmática con ayuno de más de 8 horas de 126 mg/dL o mayor, o pacientes con síntomas (poliuria, polidipsia y pérdida de peso) y una glucosa plasmática a cualquier hora del día de 200 mg/dL o mayor26 o pacientes que estén recibiendo tratamiento con hipoglucemiantes orales o insulina en cualquier dosis.
Hipertensión arterial sistémica. Se define como la tensión arterial sistólica de 140 mm Hg o mayor y la tensión arterial diastólica de 90 mm Hg o mayor o la utilización de medicamentos antihipertensivos.27
Obesidad. Se consideró como un índice de masa corporal (IMC = peso/talla2) mayor de 27 kg/m2. En individuos con talla baja, definida como una estatura menor de 1.64 metros en varones y menor de 1.51 metros en mujeres, se consideró la presencia de obesidad como un IMC> 25.28
Dislipidemia. Hipertrigliceridemia mayor o igual a 150 mg/dL y/o hipercolesterolemia > 200 mg/dL y/o LDL–colesterol > 130 mg/dL y/o disminución de HDL–colesterol por debajo de 35 mg/dL en varones y de 45 mg/dL en mujeres o pacientes que estén recibiendo fármacos hipolipemiantes.
Aspectos bioéticos
El presente estud io no tiene implicaciones éticas sancionadas por la Asamblea Médica Mundial de Helsinki de 1964 ni el Código Internacional de Ética Médica de 1949, así como por la Ley General de Salud de 1984, ni del Reglamento de la Ley General de Salud en materia de investigación para la salud de 1987. La realización del protocolo fue autorizada por el Comité de Investigación y Bioética del Hospital.
Análisis estadístico
El análisis se realizó mediante estadística descriptiva, utilizando frecuencias simples, porcentajes y proporciones para la descripción de las variables nominales; la prevalencia de la enfermedad se obtuvo dividiendo el número de casos encontrados entre el total de la población estudiada; en el caso de las variables ordinales se utilizó la mediana como medida de tendencia central y la amplitud como medida de dispersión y para el caso de las variables de intervalo se utilizaron la media como medida de tendencia central y la desviación estándar como medida de dispersión.29 Se aplicaron también pruebas estadísticas no paramétricas y para valorar la fuerza de asociación entre variables se utilizó la razón de momios (OR) como medida indirecta del riesgo relativo.
Resultados
Las características demográficas de la muestra se presentan en el cuadro I.
Del total, 42 pacientes (38.1%) fueron del sexo masculino y 68 (61.8%) del sexo femenino. La edad de los pacientes fue de 58.2 ± 10.7 años (29–85). Mediante la prueba de Kolmogorov–Smirnov se estableció con a = 0.05 que la edad de los pacientes tuvo una distribución normal. (Valor máximo de D = 0.02; D = 0.129).
74 (67.2%) de los pacientes tuvieron diabetes mellitus tipo 2; 73 (66.3%) hipertensión arterial sistémica; 89 (80.9%) obesidad y 84 (76.3%) dislipidemia.
La diabetes mellitus tuvo una duración promedio de 11.5 años ± 8.2 años (1 –32). Ochenta y nueve pacientes (80.9%) fueron obesos y 13 de ellos (11.9%) presentaron obesidad mórbida (IMC > 35). La circunferencia de cintura de los pacientes fue de 96.1 ± 11.5 cm; la circunferencia de cadera fue de 96.2 ± 9.5 cm y la proporción cintura/ cadera fue de 1.0 ± 0.05. Ochenta y siete pacientes (79.0%) presentaron dislipidemia, la cual consistió en hipertrigliceridemia en 27 (24.5%), hipercolesterolemia en 14 (12.7%), y ambas en 45 (40.9%).
En el estudio clínico y de laboratorio inicial se encontraron nueve pacientes con hipertransaminasemia persistente, de los cuales, al efectuar la segunda etapa de estudios de laboratorio se documentaron tres pacientes con diagnósticos distintos a EHNA: una de ellas presentó anticuerpos al virus de hepatitis C, otra presentó alteraciones inmunológicas compatibles con hepatitis autoinmune y otra paciente presentó anticuerpos antimitocondriales elevados, corroborándose mediante biopsia hepática los diagnósticos de: hepatitis C crónica, hepatitis autoinmune y cirrosis biliar primaria respectivamente, por lo que fueron eliminados. De los seis pacientes restantes, uno no aceptó el procedimiento por lo que se realizó la biopsia hepática a 5 de ellos, de acuerdo al protocolo. No se presentaron complicaciones inherentes al procedimiento en cuatro pacientes y sólo en un caso ocurrió un hematoma intrahepático de 3cm de diámetro que no requirió tratamiento específico.
De las cinco biopsias realizadas, todas correspondieron a esteatohepatitis no alcohólica, por lo que la prevalencia global de la EHNA en la muestra fue de 4.54%. Las características demográficas y clínicas de los pacientes con EHNA se muestran en el cuadro II.
La obesidad se documentó en cuatro de los cinco pacientes con EHNA, con un índice de masa corporal de 30.8 ± 1.75 (28.7–32.9), como se muestra en la figura 1.

No se encontró asociación estadística entre la presencia de obesidad y el desarrollo de EHNA (OR de 0.94). La circunferencia de cintura fue de 98.4 ± 6.51 cm. (88–106). Todos los pacientes tuvieron una circunferencia de cintura mayor de los límites superiores aceptados como normales para cada sexo por la OMS (> 94 cm. en varones y > 80 cm. en mujeres). La circunferencia de cadera fue de 97 ± 3.87 cm. (93–102). La proporción cintura/cadera en todos los pacientes fue mayor de los límites considerados como normales para nuestro país (> 0.93 en varones y > 0.84 en mujeres), con una media de 1.01 ± 0.05 (0.94–1.06).
No se encontró asociación entre una circunferencia de cintura mayor a los límites considerados como normales para uno y otro sexos y la EHNA sin embargo, la asociación entre la circunferencia de cintura 3 a 100 cm. y EHNA en el sexo masculino fue significativa, con OR de 5.0 y Ji de Mantel y Haenszel (a de 0.05) de 18.78. Uno solo de los pacientes presentó hepatalgia y hepatomegalia, los demás estuvieron asintomáticos. Ya que constituyó un criterio de selección, todos tuvieron hipertransaminasemia, con predominio de la ALT sobre AST. La media de ALT fue de 77.6 ± 43.4 UI (51–155 UI), mediana de 61 UI; la de AST fue de 39.4 ± 17.7 UI (12–59 UI) y mediana de 45 UI, como se muestra en la figura 2.
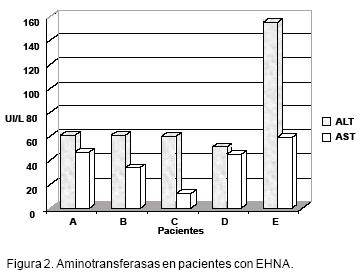
Sólo se documentó elevación de la fosfatasa alcalina en un paciente. La media fue de 118 U ± 43 (66–181). Las demás pruebas hepáticas, tales como los niveles de albúmina, bilirrubinas séricas y el tiempo de protrombina no mostraron alteraciones. De los pacientes con EHNA, cuatro de los cinco casos (80%) mostraron alteraciones ultrasonográficas, que consistieron en un aumento difuso en la ecogenicidad hepática en tres pacientes y focalizado en uno de ellos.
A la biopsia, la graduación de esteatosis, inflamación y fibrosis se muestra en el cuadro III. La biopsia correspondiente al paciente A no fue útil para valorar la extensión de la esteatosis e inflamación debido a su tamaño.

Discusión
La prevalencia de la EHNA en nuestro trabajo fue de 4.54%. Ésta es similar a la reportada en otros estudios; sin embargo, difiere de la informada por Bernal–Reyes et al.(13), de 10.3%, y en diabéticos de 18.5%, cuyo trabajo, por haberse realizado en voluntarios, pudo determinar sesgos que modificaran la tasa de prevalencia real de la enfermedad. Nuestro trabajo, por haberse realizado en pacientes referidos de las unidades de segundo nivel, puede adolecer también de sesgos de selección, ya que de ordinario se refieren los pacientes con mayores dificultades para su control. Sin embargo, si obtenemos la prevalencia dentro del grupo de pacientes diabéticos, ésta se eleva a 6.8%. Es importante señalar, también, que el diagnóstico de EHNA requiere de un procedimiento invasivo como es la biopsia hepática, que a su vez parte de la selección de pacientes mediante la determinación de las aminotransferasas séricas. Se ha señalado que los niveles de aminotransferasas fluctúan a lo largo del tiempo, lo que puede influir y generar subdetección de esta entidad,30 por lo que es conveniente monitorizar sus niveles en los pacientes con factores de riesgo, en tanto no se disponga de métodos de diagnóstico más sensibles.
La edad de nuestros pacientes es similar a la señalada en estudios previos y que oscila entre los 30 y 54 años, pues nuestra muestra incluyó adultos con edades de 29 a 85 años; sin embargo, la EHNA también se ha reportado en niños.11,31
De los pacientes con EHNA, tres fueron varones y dos mujeres. Esta proporción difiere de la señalada en las series de casos publicadas antes de 19904 y con el estudio de prevalencia de Bernal–Reyes et al.,13 y es similar a la serie de Bacon BR et al.,8 quienes encontraron 42% de mujeres en una serie de 33 pacientes con EHNA y, más recientemente, con el estudio de Teli MR et al.,10 que informó de proporciones semejantes para uno y otro sexos.
New York No encontramos asociación estadísticamente significativa entre la presencia de obesidad y EHNA (OR 0.94) como se ha señalado en la mayoría de publicaciones; cabe señalar, sin embargo, que dicha asociación ha sido obtenida principalmente en series de casos, de pacientes con obesidad grave, como la señalada por Sepúlveda–Flores et al.,14 quienes diagnosticaron EHNA en 91 % de pacientes con obesidad mórbida. Al respecto, cabe señalar que diversos estudios han reportado EHNA en individuos no obesos,8,13 por lo que no debe considerarse a estos individuos como excluidos de este riesgo.
En el análisis de nuestra información, estableciendo como punto de corte una circunferencia de cintura > de 100 cm encontramos una asociación estadísticamente significativa con EHNA en varones (OR 5.0), acorde con la correlación conocida entre la obesidad central y el riesgo de complicaciones metabólicas. Al respecto, cabe señalar que, dada la existencia de anormalidades metabólicas como el incremento de los niveles de ácidos grasos libres, de la β–oxidación mitocondrial y de la peroxidación de lípidos en pacientes con esteatosis hepática no alcohólica o EHNA,32,33 se ha propuesto integrar a la EHNA como parte del síndrome metabólico.34 Por otra parte, la relación entre EHNA y el síndrome metabólico se refuerza por los resultados obtenidos en el tratamiento de la enfermedad con fármacos que disminuyen la resistencia a la insulina, tales como la troglitazona35 y el metformin.36 Los trabajos de Chalasani et al.,37 determinando la sensibilidad a insulina mediante curva de insulina en respuesta a sobrecarga de glucosa y péptido C postprandial y el índice HOMA, apoyan esta aseveración.
En nuestro trabajo todos los pacientes fueron diabéticos y dislipidémicos y cuatro tuvieron obesidad, sin embargo, no encontramos asociación significativa entre el número de padecimientos y el riesgo para desarrollar EHNA (OR de 1.38 para 3 o más padecimientos).
No encontramos fibrosis en nuestros pacientes y la calificación total de acuerdo a los criterios empleados fue de 3 puntos para cuatro de los cinco pacientes con EHNA, lo que traduce una etapa temprana. Al respecto, cabe señalar que el pronóstico de los pacientes con fibrosis es peor,38 lo que nos permite sugerir el tamizaje de pacientes con factores de riesgo para la identificación oportuna de los pacientes.
Conclusiones
De nuestros resultados podemos concluir que la EHNA tiene una prevalencia de 4.54% en adultos con Síndrome metabólico del Servicio de Medicina Interna del Hospital Regional "Presidente Juárez" del ISSSTE; se presenta en las edades medias de la vida y ocurre en varones con una frecuencia mayor que la reportada en otros trabajos. De las variables estudiadas, la circunferencia de cintura 3100 cm. en varones se asoció significativamente con el diagnóstico de EHNA.
Referencias
1. Brunt EM. Nonalcoholic steatohepatitis: definition and pathology. Semin Liver Dis 2001;21:3–16. [ Links ]
2. Ramrakhiani S, Bacon BR. Hepatology in the new millennium. Med Clin North Am 2000; 84:1085–105. [ Links ]
3. Adler M, Schaffner F. Fatty liver hepatitis and cirrhosis in obese patients. Am J Med 1979;67:811–6. [ Links ]
4. Ludwig J, Viggiano TR, McGill DB, Oh BJ. Nonalcoholic steatohepatitis: Mayo Clinic experiences with a hitherto unnamed disease. Mayo Clin Proc 1980;55: 434–8. [ Links ]
5. Powell EE, Cooksley WG, Hanson R, Searle J, Halliday JW, Powell LW. The natural history of nonalcoholic steatohepatitis: a follow–up study of forty–two patients for up to 21 years. Hepatology 1990; 11:74–80. [ Links ]
6. Poonawala A, Nair SP, Thuluvath PJ. Prevalence of obesity and diabetes in patients with cryptogenic cirrhosis: a case–control study. Hepatology 2000;32:689–92. [ Links ]
7. Sheth SG, Gordon FD, Chopra S. Nonalcoholic steatohepatitis. Ann Intern Med 1997;126:137–45. [ Links ]
8. Bacon BR, Farahvash MJ, Janney CG, Neuschwander–Tetri BA. Nonalcoholic steatohepatitis: an expanded clinical entity. Gastroenterology, 1994;107:1103–9. [ Links ]
9. Badalamenti S, Kligerman S, Molina E, Jeffers L, Reddy R, Schiff E. Clinical features commonly associated with fatty liver/non–alcoholic steatohepatitis (NASH). Hepatology 1998;28:385A. [ Links ]
10. Teli MR, James OF, Burt AD, Bennett MK, Day CP. The natural history of nonalcoholic fatty liver: a follow up study. Hepatology 1995;22:1714–9. [ Links ]
11. Kumar KS, Malet PF. Nonalcoholic steatohepatitis. Mayo Clin Proc 2000;75:733–9. [ Links ]
12. Falck–Ytter Y, Younossi ZM, Marchesini G, McCullough AJ. Clinical features and natural history of nonalcoholic steatosis syndromes. Semin Liver Dis 2001; 21:17–26. [ Links ]
13. Bernal–Reyes R, Saenz–Labra A, Bernardo–Escudero R. Prevalencia de la esteatohepatitis no alcohólica (EHNA). Estudio comparativo con diabéticos. Rev Gastroenterol Mex, 2000; 65:58–62. [ Links ]
14. Sepulveda–Flores RN, Vera–Cabrera L, Flores–Gutierrez JP, Maldonado–Garza H, Salinas–Garza R, Zorrilla–Blanco P, et al. Obesity–related non alcoholic steatohepatitis and TGF–B1 serum levels in relation to morbid obesity. Ann Hepatol 2002; 1:36–9. [ Links ]
15. Reid AE. Nonalcoholic steatohepatitis. Gastroenterology 2001 ; 121: 710–23. [ Links ]
16. Pratt DS, Kaplan MM. Evaluation of abnormal liver–enzyme results in asymptomatic patients. N Engl J Med 2000; 342: 1266–71. [ Links ]
17. Galambos JT, Wills CE. Relationship between 505 paired liver tests and biopsies in 242 obese patients. Gastroenterology 1978; 74:1191–5. [ Links ]
18. Sanyal AJ. Nonalcoholic steatohepatitis. Indian J Gastroenterol 2001; Suppl 1: C64–70. [ Links ]
19. Isselbacher KJ. Nonalcoholic steatohepatitis: importance of liver biopsy. Update to Chapter 299: Chung RT, Podolsky DK. Cirrhosis and its complications. En: Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. eds. Harrison's Principles of Internal Medicine 15th edition. New York. Mc Graw Hill; 2001.p.1754–67. [ Links ]
20. Graif M, Yanuka M, Baraz M, Blank A, Moshkovitz M, Kessler A, et al. Quantitative estimation of attenuation in ultrasound video images: correlation with histology in diffuse liver disease. Invest Radiol 2000; 35:319–24. [ Links ]
21. Neuschwander–Tetri BA, Bacon BR. Nonalcoholic steatohepatitis. Med Clin North Am 1996; 80:1147–66. [ Links ]
22. Byrne T, Douglas DD, Harrison ME, Nelson L. Non–alcoholic steatohepatitis (NASH): is a liver biopsy necessary for diagnosis?. Hepatology 1997; 26:388A. [ Links ]
23. Sherlock S. Needle biopsy of the Liver. En: Diseases of the liver and biliary system. 6a Ed. Blackwell Scientific Publications:28–35. [ Links ]
24. Dixon JB, Bhathal PS, O'Brien PE. Nonalcoholic fatty liver disease: predictors of nonalcoholic steatohepatitis and liver fibrosis in the severely obese. Gastroenterology 2001; 121:91–100. [ Links ]
25. González ChA, Alexanderson RE, Alvarado RR, Ayub AM, Camacho AJ, Cardona MEG, et al. Consenso Mexicano de Resistencia a la Insulina y Síndrome Metabólico. Rev Mex Cardiol 1999; 10:3–18. [ Links ]
26. Powers AC. Diabetes mellitus. En: Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. ed. Harrison's Principles of Internal Medicine 15th edition. New York. Mc Graw Hill, 2001:2109–37. [ Links ]
27. Joint National Committee, National High Blood Pressure Education Program: The Sixth Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (JNC VI): NIH Publication No. 98–4080. Bethesda, National Heart, Lung, and Blood Institute, National Institutes of Health, 1997. [ Links ]
28. González BJ, Lara GJJ, Avila RH. Concepto, definición y diagnóstico. En: Vargas AL, Bastarrachea SR, Laviada MH, González BJ y Avila RH ed. Obesidad. Consenso. McGraw–Hill Interamericana; 2002. p. 1–10. [ Links ]
29. Hernández B, Velasco–Mondragón HE. Encuestas transversales. Salud Publica Mex 2000; 42:447–55. [ Links ]
30.Clark JM, Diehl AM. Defining nonalcoholic fatty liver disease: implications for epidemiologic studies. Gastroenterology 2003; 124:248–50. [ Links ]
31. Lavine JE. Vitamin E treatment of nonalcoholic steatohepatitis in children: a pilot study. J Pediatr 2000; 136:734–8. [ Links ]
32. Sanyal AJ, Campbell–Sargent C, Mirshahi F, Rizzo WB, Contos MJ, Sterling RK, et al. Nonalcoholic steatohepatitis: association of insulin resistance and mitochondrial abnormalities. Gastroenterology 2001; 120:1183–92. [ Links ]
33. Tankurt E, Biberoglu S, Ellidokuz E, Hekimsoy Z, Akpinar H, Comlekci A, et al. Hyperinsulinemia and insulin resistance in non–alcoholic steatohepatitis. J Hepatol 1999; 31:963. [ Links ]
34. Marchesini G, Brizi M, Bianchi G, Tomassetti S, Bugianesi E, Lenzi M, et al. Nonalcoholic fatty liver disease. a feature of the metabolic syndrome. Diabetes 2001; 50:1844–50. [ Links ]
35. Caldwell SH, Hespenheide EE, Redick JA, Iezzoni JC, Battle EH, Sheppard BL. A pilot study of a thiazolidinedione, troglitazone, in nonalcoholic steatohepatitis. Am J Gastroenterol 2001; 96:519–25. [ Links ]
36. Marchesini G, Brizi M, Bianchi G, Tomassetti S, Zoli M, Melchionda N. Metformin in non–alcoholic steatohepatitis. Lancet 2001;358:893–4. [ Links ]
37. Chalasani N, Deeg MA, Persohn S, Crabb DW. Metabolic and anthropometric evaluation of insulin resistance in nondiabetic patients with nonalcoholic steatohepatitis. Am J Gastroenterol 2003;98:1849–55. [ Links ]
38. Angulo P, Keach JC, Batts KP y Lindor KD. Independent predictors of liver fibrosis in patients with nonalcoholic steatohepatitis. Hepatology 1999; 30:1356–62. [ Links ]














