Introducción
El diafragma es un tabique en forma de cúpula que separa el tórax del abdomen.1
Embriológicamente el diafragma se desarrolla a partir de dos pliegues pleuroperitoneales los cuales comienzan a desarrollarse a la quinta semana de gestación, estos pliegues se fusionan con el septum transversum y con el mesenterio del esófago en la séptima semana, lo cual separa la cavidad torácica de la cavidad abdominal. Los mioblastos penetran en las membranas para formar la parte muscular del diafragma.2,3
Anatómicamente el diafragma es un músculo ancho, aplanado y de poco espesor, se distinguen dos porciones bien diferenciadas, una central (centro frénico) y otra muscular.4 La porción aponeurótica es una hoja tendinosa nacarada cuya forma es parecida a la del trébol presentando tres hojuelas, hojuela anterior, derecha e izquierda, con un centro denominado frénico el cual está formado por fascículos tendinosos. De éste parte la porción muscular, la cual consta de tres grupos, fascículos esternales, fascículos costales y fascículos lumbares.1
Fisiológicamente el diafragma ayuda en la mecánica de la ventilación. Esto se efectúa mediante movimientos que alargan o acortan la cavidad torácica, con aumento del diámetro anteroposterior, con aumento y elevación o depresión de las costillas que conlleva a que los pulmones puedan dilatarse y contraerse.5
El trauma cerrado de abdomen es una patología muy frecuente, causada principalmente por accidentes automovilísticos. Los órganos más afectados en orden de frecuencia son: bazo (40-65%), hígado (35-45%) e intestino delgado (5-10%); sin embargo, hay casos en los que se reportan otro tipo de lesiones entre las que destacan tanto las duodenales como las del diafragma.6
La rotura diafragmática traumática (RDT) es una entidad conocida desde el año 1541, cuando fue descrita por Sennertus.7
La rotura del diafragma es una lesión infrecuente asociada a traumatismos abiertos o cerrados de abdomen o tórax, en el contexto de politraumatizados. Se da entre el 0.8 y el 7% de los traumatismos toracoabdominales cerrados y entre el 10 y el 15% de los abiertos.7 Tiene una tasa elevada de morbilidad y mortalidad que oscila entre 14-25% de todos los casos diagnosticados; predomina el sexo masculino con 86% y se presenta con mayor frecuencia de los 20 a los 50 años de edad; por la anatomía de este músculo la localización de afectación más común es en el lado izquierdo con un 81%.8 Menos del 50% de los casos se diagnostican en el preoperatorio.9
Caso clínico
Se trata de paciente femenino de 25 años de edad, sin antecedentes de importancia, quien ingresa a la Sala de Urgencias del Centro Médico de Especialidades de Ciudad Juárez a causa de un accidente automovilístico siendo ella la conductora y sufriendo trauma abdominal cerrado. Ingresa con pérdida del estado de alerta, durante lapso no determinado, posterior a ello comienza con dolor abdominal difuso catalogado en la escala del dolor como 10/10 generalizado el cual aumenta con los movimientos, sin atenuantes y disnea de pequeños esfuerzos.
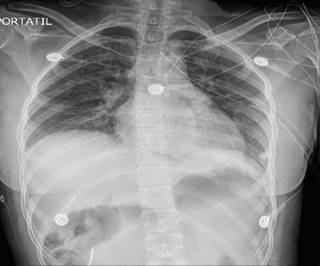
A la exploración física la paciente se encontraba alerta, cooperadora, con dolor intenso a nivel abdominal a la palpación superficial y profunda, con datos francos de irritación peritoneal, caracterizado con hiperalgesia, hiperbaralgesia y signo de von Bloomberg positivo, a la auscultación se encontró peristalsis en hemitórax izquierdo, motivo por el cual se inicia protocolo diagnóstico, se solicitan radiografía de tórax (Figura 1A), radiografía de abdomen (Figura 1B), radiografía de pelvis y paraclínicos.
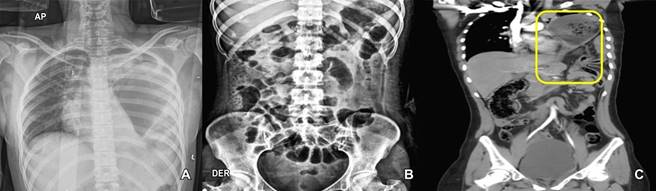
Figura 1: Imágenes de gabinete: (A) Radiografía de tórax. Se identifica ocupación total del hemitórax izquierdo con borramiento de senos costo diafragmático y costo frénico, sin lograrse identificar parénquima pulmonar, encontrándose burbuja gástrica, así como probable materia fecal en hemitórax izquierdo. (B) Radiografía de abdomen. Se encuentra un íleo reflejo a nivel de mesogastrio, así como materia fecal en diferentes segmentos colónicos con elevación de ángulo esplénico hacia hemitórax izquierdo. (C) Tomografía helicoidal multicorte. Se visualiza, disrupción hemidiafragma izquierdo, con protrusión de cámara gástrica, intestinal, así como esplénica en hemitórax izquierdo.
Se encuentran datos sugestivos de una probable hernia diafragmática, dado que la paciente se encontraba hemodinámicamente estable se decide la realización de una tomografía helicoidal multicorte para confirmar diagnóstico (Figura 1C).
Procedimiento quirúrgico
Con diagnóstico preoperatorio de trauma toracoabdominal cerrado con ruptura diafragmática izquierda más neumotórax izquierdo, se decide practicar una laparotomía exploradora.
Bajo protocolo de sala, paciente bajo anestesia general, se coloca en posición decúbito dorsal, se hace incisión de tipo Chevron, se diseca por planos hasta llegar a cavidad abdominal encontrándose hemoperitoneo con aproximadamente 200 mL, se aspira y se continúa con laparotomía sistematizada identificando trauma hepático de segundo grado, trauma esplénico grado uno, ruptura diafragmática izquierda con eventración de vísceras a cavidad torácica incluyendo cámara gástrica, segmento III hepático, ángulo esplénico del colon y cuerpo esplénico (Figuras 2A y 2B), se lleva a cabo reducción de vísceras y de órganos abdominales, posteriormente se hace aspiración de aproximadamente 300 mL de líquido hemático en cavidad torácica continuando con plicatura y plastia de diafragma mediante puntos en cruz con seda del número 1-0, se realiza maniobra de Valsalva identificando la inexistencia de fuga.
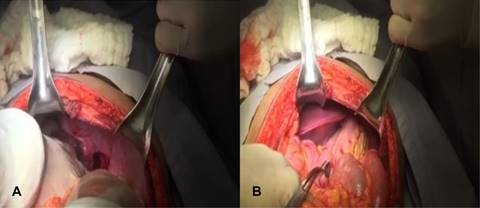
Figura 2: Imágenes de intraoperatorias: (A) Imagen intraoperatoria donde se observa una disrupción del hemidiafragma izquierdo. (B) Imagen intraoperatoria, se puede observar la eventración de órganos intraabdominales.
Se continúa con la hepatorrafia y esplenorrafia con control hemostático, se coloca drenaje de tipo Penrose hacia corredera parietocólica izquierda y hacia lecho esplénico, se prosigue con cierre por planos hasta llegar a piel sin accidentes ni incidentes, continuando en un segundo tiempo, se practica incisión transversa en quinto espacio intercostal línea axilar anterior, se diseca hasta cuerpos costales, se hace perforación pleural, colocándose sonda pleural #28, fijándose con sutura con seda del número 3-0, y se conecta a cámara de sello de agua, verificando su función, dado por terminado el acto quirúrgico con diagnóstico postoperatorio de trauma toracoabdominal cerrado, más ruptura diafragmática izquierda, más neumotórax izquierdo, más trauma hepático en su segundo grado y trauma esplénico en su primer grado.
Al terminar la cirugía se toma una radiografía de tórax de control (Figura 3).
Discusión
La fisiopatología enfocada en nuestro caso en el que se presentó eventración diafragmática por lesión del lado izquierdo, se debe a que el impacto frontal que recibió nuestra paciente provocó un aumento de la presión intraabdominal, lo que propició la rotura del lado izquierdo (que es congénitamente más débil y no posee el efecto amortiguador del hígado) entre los sitios de inserción de los músculos lumbares e intercostales, los cuales conforman el punto de mayor debilidad, por esta razón en el caso que nos ocupa, la evisceración ocurre con órganos relacionados con el hemidiafragma izquierdo que fueron: cámara gástrica, segmento III hepático, ángulo esplénico del colon y cuerpo esplénico. El hígado amortigua las fuerzas externas aplicadas al abdomen o flanco y las dirige al diafragma a través de los órganos intraabdominales, al ser el diafragma más fuerte del lado derecho que el izquierdo, la ruptura es más frecuente del lado izquierdo.10
La ruptura diafragmática es un reto diagnóstico ya que es infrecuente (entre el 0.8 y el 7% de los traumatismos toracoabdominales cerrados), dado que la sintomatología es inespecífica, debe sospecharse siempre que se tenga un paciente politraumatizado y/o con trauma toracoabdominal cerrado o abierto. Es relevante tratar el tema, puesto que en personas de entre 20 y 50 años de edad el politrauma es una de las principales causas de mortalidad en este país. Nuestra paciente se encuentra en este rango de edad y tiene un alto índice de mortalidad. He ahí la relevancia de un diagnóstico precoz, bajo una sospecha clínica y con apoyo de estudios de imagen como los empleados. Como todo protocolo de paciente politraumatizado, requiere del empleo de radiografías de abdomen y de tórax que nos orienten hacia este tipo de diagnóstico y, si las circunstancias del paciente (estado hemodinámico estable) y el entorno (centros que cuenten con la disponibilidad) nos lo permiten, se debe llevar a cabo una tomografía computarizada, la cual cuenta con más alto índice de sensibilidad y especificidad para el propio diagnóstico. La aplicación del protocolo antes mencionado, permitió un procedimiento dirigido y personalizado mejorando la evolución del paciente y disminuyendo su morbimortalidad teniendo en nuestro caso una resolución del 100% en su periodo tardío quirúrgico, restableciéndose a la actividad diaria en aproximadamente un mes. Reiterando la importancia de un diagnóstico precoz.











 nueva página del texto (beta)
nueva página del texto (beta)