Introducción
Se define como “arritmia” a las alteraciones en el ritmo cardiaco. Se pueden presentar en fetos y recién nacidos; en su mayoría son consideradas como benignas.1 Sin embargo, en el periodo neonatal tienen alta mortalidad, sobre todo cuando se asocian con cardiopatías estructurales o falta de respuesta al tratamiento médico.1
Caso clínico
Producto de la gesta 1, madre de 32 años, embarazo de 41 semanas de gestación por fecha de última menstruación, normoevolutivo. Control prenatal adecuado desde el primer trimestre. Con antecedente de infección por influenza tipo A en tratamiento con oseltamivir, con inicio un día antes del nacimiento. Se obtuvo un producto único, vivo, femenino, por vía abdominal; ameritó maniobras básicas de reanimación. APGAR 9/9. Presentó taquicardia desde el nacimiento, con frecuencia arriba de 200 latidos por minuto; a los 15 minutos de vida se le observó con palidez, retraso en el llenado capilar, saturación entre 85-88%, sin remisión tras la realización de maniobras vasovagales. Se administró una dosis de adenosina a 100 μg/kg/d, con restablecimiento del ritmo sinusal. Se le realizó un electrocardiograma de ingreso (Figura 1). Después de la administración de adenosina, tuvo FC de 162 latidos por minuto, QRS ensanchado en todas las derivaciones, PR corto, QTc 439 ms, eje de P anormal, eje de QRS desviado a la izquierda (Figura 2).
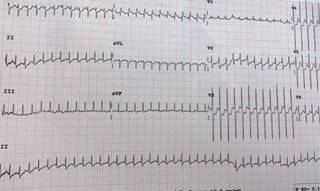
Figura 1: Electrocardiograma de ingreso. Electrocardiograma de 12 derivaciones. Previamente a la cardioversión farmacológica.
Ecocardiograma: situs solitus, levocardia, retornos venosos sistémico y pulmonar normales. Flujo retrógrado en la vena cava inferior y las suprahepáticas. Foramen oval permeable de 5 mm, con cortocircuito de izquierda a derecha predominante. Movimiento septal paradójico. Función ventricular en el límite inferior, FEVI 55%. Insuficiencia tricuspídea de leve a moderada. PSAP de 58 mmHg. Conducto arterioso permeable de 2.4 × 3 mm, con cortocircuito predominante de izquierda a derecha y gradiente sistólico de 13 mmHg. Se inició su manejo con propafenona (3 mg/kg/d), propranolol (0.5 mg/kg/d) y milrinona (0.5 μg/kg/min).
Por el antecedente de infección materna por virus de la influenza tipo A, se realizó una prueba rápida de influenza, que fue positiva. Se inició su tratamiento con oseltamivir.
Después de la cardioversión farmacológica y el inicio de propafenona, propranolol y milrinona, la paciente se mantuvo sin nuevos episodios de taquicardia y/o extrasístoles supraventriculares. Se realizó un ecocardiograma de control a las 24 horas, con FOP de 2.7 mm, cortocircuito de izquierda a derecha, insuficiencia tricuspídea de leve a moderada, PSAP de 39 mmHg, FEVI 64%, conducto arterioso cerrado. Ante los hallazgos y la evolución clínica, se suspendió la milrinona y se continuó el manejo con sildenafil. Se mantuvo con propranolol durante 48 horas y se retiró posteriormente por presentar frecuencias cardiacas menores a 110.
Completó su tratamiento con oseltamivir. La PCR para influenza se reportó negativa, y los hemocultivos, sin desarrollo. Se egresó a los seis días de vida.
En la actualidad, continúa en tratamiento con propafenona. Se ha mantenido estable, en seguimiento por cardiología pediátrica.
Discusión
Las alteraciones en el ritmo cardiaco se pueden presentar en fetos y recién nacidos. En su mayoría son consideradas benignas.1 En el periodo neonatal tienen alta mortalidad, sobre todo cuando se asocian con cardiopatías estructurales o falta de respuesta al tratamiento médico.1
La incidencia varía entre 1 y 10% durante los primeros días de vida.1),(2 En el estudio realizado por Massin en 2008 se identificó una incidencia de 18% en el periodo neonatal. La arritmia sinusal es la forma más frecuente y se considera una variante normal. Las taquiarritmias son incrementos anormales de la frecuencia cardiaca; la más común es la taquicardia supraventricular (TSV).1)-(3
Existen múltiples mecanismos para el desarrollo de arritmias, ya sea una anormalidad en la génesis del estímulo, una falla en la conducción del mismo o una combinación de ambas. En el periodo neonatal debe existir un sustrato fisiopatológico para que se produzca la manifestación clínica; dentro de los más comunes existen las alteraciones hidroelectrolíticas, hipoxemia, inmadurez del sistema autónomo, miocarditis, cardiopatías congénitas e irritación del endocardio secundaria a catéteres intravenosos.4),(5 Dentro del abordaje diagnóstico de estos pacientes se incluyen electrolitos y glucosa, electrocardiograma de superficie, ecocardiograma y Holter en aquéllos en quienes no se pueda documentar la arritmia en el electrocardiograma.1),(4
De acuerdo con el sitio donde se generan, se pueden clasificar en supraventriculares y ventriculares.1) Las taquicardias supraventriculares se pueden iniciar in utero, durante el parto o en el periodo neonatal, pero en cualquier circunstancia se consideran graves. El 20% se presenta en la primera semana de vida. Cuando aparecen en menores de cuatro meses no se asocian con alteraciones estructurales.6
Se han descrito tres mecanismos para el desarrollo de TSV: 1. Reentrada, 2. Formación anormal del impulso, 3. Arritmias gatilladas.6
Las taquicardias por reentrada son las más frecuentes en la edad pediátrica: ocurren hasta en 50% de los pacientes con TSV; la reentrada puede involucrar el área nodal o aquéllas con conexión AV accesoria.2),(6 La dirección de conducción puede ser anterógrada-retrógrada (síndrome de Wolff-Parkinson-White) o únicamente retrógrada (vía accesoria).2 En su mayoría se presentan de forma paroxística, con frecuencias entre 220’ y 230’, regulares, con duración de QRS normal, ondas P retrógradas que preceden al QRS y en ocasiones se muestran como indentaciones ocultas después del QRS o en la onda T. La sintomatología incluye intolerancia a la alimentación, letargo, irritabilidad, palidez, diaforesis, síncope, fatiga y palpitaciones.7
El tratamiento abarca maniobras vagales y adenosina intravenosa si el paciente se encuentra estable, y cardioversión eléctrica si se encuentra inestable.6),(8),(9 Una vez que se ha revertido la arritmia con adenosina, se deberá continuar con otra droga, dado que ésta no previene la recurrencia. Dentro de las opciones terapéuticas están los betabloqueadores como atenolol, propafenona y amiodarona.
En aquellos pacientes que padecen recurrencia se puede realizar ablación por radiofrecuencia como tratamiento definitivo.6),(8
Entre 60 y 90% de los pacientes tienen una resolución espontánea durante el primer año de vida.2
Conclusión
Los trastornos del ritmo no son entidades frecuentes en la población neonatal. Resulta importante que los médicos en contacto con recién nacidos sepan identificar los tipos de arritmias, así como realizar un abordaje diagnóstico orientado a la identificación de factores desencadenantes y la estabilización hemodinámica del paciente. El pronóstico en estos pacientes resulta favorecedor y con tendencia a la remisión completa.











 nueva página del texto (beta)
nueva página del texto (beta)



