Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Boletín médico del Hospital Infantil de México
versión impresa ISSN 1665-1146
Bol. Med. Hosp. Infant. Mex. vol.68 no.4 México jul./ago. 2011
Caso clínico patológico
Lactante menor con síndrome de suboclusión intestinal asociado con adenitis crónica granulomatosa
Infant with intestinal suboclusion syndrome associated with chronic granulomatous disease
Dino Roberto Pietropaolo-Cienfuegos,1 María Guadalupe Labra-Zamora,2 Pilar Dies-Suárez,3 María de Lourdes Cabrera-Muñoz4
1 Departamento de Alergia e Inmunología Clínica
2 Infectología Pediátrica
3 Departamento de Imagenología
4 Departamento de Patología Clínica y Experimental Hospital Infantil de México Federico Gómez, México D.F., México
Autor de correspondencia:
Dra. María de Lourdes Cabrera-Muñoz
Correo electrónico: cabreramalu@aol.com
Fecha de recepción: 18-05-11
Fecha de aceptación: 30-05-11
RESUMEN DE LA HISTORIA CLÍNICA (A-09-01)
Paciente masculino de cinco meses de edad llevado a la consulta externa por presentar evacuaciones disminuidas de consistencia con moco y sangre acompañadas de fiebre de 38-39°C.
Antecedentes heredofamiliares. Madre de 17 años, aparentemente sana, que cursó secundaria incompleta, ama de casa; padre de 21 años que completó la preparatoria, campesino, aparentemente sano, sin antecedentes de consanguinidad.
Antecedentes no patológicos. Ambos padres originarios y procedentes de una comunidad pequeña del Estado de México, vivienda con 4 habitaciones. El paciente fue alimentado con seno materno exclusivo hasta 2 días previos a su ingreso cuando se le indicó fórmula de inicio. El desarrollo psicomotor es acorde con su edad. Recibió las siguientes inmunizaciones: BCG al nacimiento, dos dosis de hepatitis B y una dosis de las siguientes vacunas: pentavalente acelular, Sabin oral y heptavalente conjugada de neumococo y rotavirus.
Antecedentes perinatales y patológicos. Fue producto de término del primer embarazo, acudió a control prenatal en forma regular, nació por cesárea en el hospital de su localidad, lloró y respiró al nacer, peso de 3 700 g, talla de 54 cm, se desconoce puntaje de Apgar, egresó con la madre.
Padecimiento actual. El primer internamiento tuvo 4 días de duración por padecimiento de 3 días de evolución con fiebre, cuantificada hasta de 39.5°C, irritabilidad, evacuaciones disminuidas en consistencia hasta 5 por día de color verdoso sin moco ni sangre, vómitos en varias ocasiones de contenido biliar y distensión abdominal progresiva de 24 h de evolución. Por tal situación acude a consulta en un hospital de segundo nivel de atención. Se le administró paracetamol y metoclopramida sin observar mejoría por lo que se decide acudir a nuestra institución. A la exploración física se le encontró taquicárdico, afebril, normotenso, pálido, llanto sin lágrimas, abdomen distendido, dolor a la palpación y peristalsis disminuida. La radiografía simple de abdomen mostró dilatación de asas e inadecuada distribución de aire (Figura 1). Se corrigió la acido sis y la deshidratación mediante cargas de cristaloides, se inició ampicilina-amikacina y observación más ayuno. Debido a la mejoría clínica se egresó con plan de complementar los antibióticos por 10 días.

Sin embargo, y debido a que persistió el cuadro, ingresó en un hospital privado el mismo día de su egreso, donde lo describen pálido, quejumbroso, irritable, con distensión abdominal y peristalsis ausente. En la radiografía de abdomen se observaron niveles hidroaéreos y edema. Se le realizó laparotomía con ileostomía y se encontró un ganglio linfático regional aumentado de volumen. La biopsia del ganglio reportó "inflamación granulomatosa compatible con tuberculosis serosa de intestino delgado". Por esto se inició manejo con rifampicina, isoniazida, pirazinamida, teicoplanina y amikacina. La evolución clínica fue tórpida, persistió irritable, con distensión abdominal, fiebre y con salida de líquido seroso por la herida quirúrgica, por lo cual la madre solicitó alta voluntaria y acudió nuevamente a nuestro hospital.
Al inicio del segundo internamiento, en la exploración física, se encontró con peso de 6 000 g, talla de 64 cm, con taquicardia, taquipnea, temperatura de 36°C y normotenso. El abdomen estaba globoso, con dolor a la palpación, estoma sin alteraciones y peristalsis disminuida; sin otras alteraciones relevantes. Se solicitaron estudios de laboratorio (Cuadro I).
La radiografía de abdomen mostró asas intestinales centralizadas con abundante líquido pero sin niveles hidroaéreos ni aire libre en la cavidad (Figura 2). Se decidió manejo con ayuno, soluciones intravenosas de base y reposición de pérdidas intestinales por estoma con cristaloides. El Servicio de Infectología suspendió antifímicos e inició piperacilina/tazobactam, amikacina y vancomicina.

En su segundo día de hospitalización el paciente presentó deterioro hemodinámico, por lo que se le administró una carga con cristaloides, coloides y dobutamina. Se trasladó a terapia intensiva. En el Servicio de Cirugía se le colocó drenaje tipo Penrose 3/8 en fosa ilíaca izquierda y corredera parietocólica derecha, se le drenaron 200 ml de líquido serohemático. Durante su tercer día de estancia se reportaron cultivos centrales con abundantes levaduras, por lo que se le retiró el catéter central, se inició terapia con anfotericina B e imipenemy se continuó con vancomicina. Se presentó nuevo evento de deterioro hemodinámico con hipotensión. En el Servicio de Patología se revisaron los cortes de la biopsia tomada en el hospital particular durante su internamiento previo reportándose lo siguiente: pared de intestino delgado con peritonitis aguda y crónica, ganglio linfático con linfadenitis crónica granulomatosa y tejido conectivo con inflamación necrosante crónica granulomatosa. Sin crecimiento de microorganismos.
Del 4.° al 6.° día de hospitalización el paciente presentó datos clínicos y de laboratorio de coagulación intravas-cular diseminada (CID), por lo que se transfundió con concentrados eritrocitarios, plasma fresco congelado y crioprecipitados. Se inició ventilación mecánica con modalidad de alta frecuencia además de la nutrición parenteral (NPT). Se reportaron la tomografía axial computarizada (TAC) de los senos paranasales con ocupación de los senos maxilares y las celdillas etmoidales, la TAC de tórax con consolidación basal bilateral, la TAC abdominal con engrosamiento de las asas del intestino delgado y líquido libre en cavidad abdominal (Figura 3).
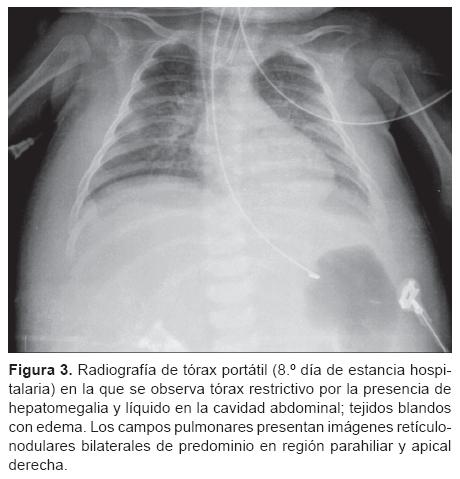
Del 8.° al 14.° día de internamiento persistió febril con fístula intestinal con gasto de tipo biliar a pesar de la cobertura amplia con los antibióticos ya comentados y aminas vasoactivas (milrinonay norepinefrina).
Del 15.° al 25.° día de hospitalización el paciente presentó una evolución tórpida caracterizada por deterioro ventilatorio con taquipnea, fiebre y piel marmórea, con la dehiscencia de la herida quirúrgica y la salida de material biliar y de las asas del intestino delgado. En TAC con medio de contraste de abdomen se observó aumento de la densidad del mesenterio y líquido libre en el hueco pélvico (Figura 4). Se le realizó laparotomía exploradora y se encontraron múltiples perforaciones en el intestino delgado y el mesenterio con ganglios linfáticos de 0.5 cm de diámetro. Se realizó bridolisis y se resecó el segmento con perforaciones; además, se realizó gastrostomía y toma de biopsias. En días posteriores se describió febril, con taquicardia y llenado capilar mayor a 2 s, bandemia de 28% y leucocitosis de 39 700 en sangre periférica. La biopsia de la última intervención quirúrgica reportó una linfadenitis con necrosis caseosa extensa e intestino delgado con datos de peritonitis aguda y subaguda con necrosis fibrinopurulenta e inflamación crónica granulomatosa. El Servicio de Infectología decidió agregar voriconazol debido a la distermia, a las alteraciones en los patrones ventilatorios y a los hallazgos de patología.
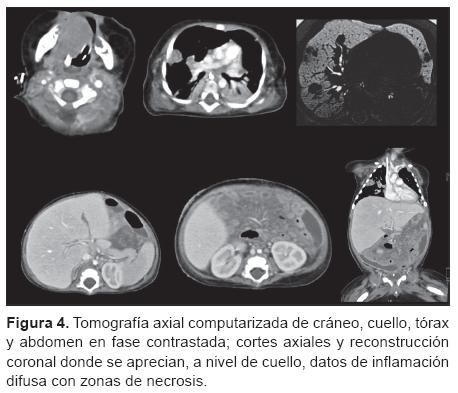
Del 26.° al 49.° día de estancia en el hospital continuó con mala evolución; finalmente, presentó paro cardio-rrespiratorio sin respuesta a las maniobras avanzadas de reanimación.
CASO CLÍNICO
Dra. María Guadalupe Labra Zamora (Residente de Infectología Pediátrica). En primer lugar enumeraré los diagnósticos sindromáticos:
1. Síndrome diarreico con base en el antecedente de evacuaciones disminuidas de consistencia, así como por el incremento en la frecuencia de las mismas.
2. Síndrome infeccioso con foco a nivel abdominal por la presencia de fiebre, taquicardia, leucocitosis, bandemia y trombocitopenia; acidosis metabólica y necesidad de manejo con volumen para mantener la presión arterial normal.
3. Síndrome de oclusión intestinal por la presencia de dolor abdominal, distensión, disminución del peris-taltismo y vómito de características biliares.
4. Síndrome anémico con base en la presencia de palidez, taquicardia y hemoglobina de 9.9 mg/dl; desconocemos los volúmenes corpusculares por lo que no se pudo definir el tipo de anemia.
5. Síndrome de respuesta inflamatoria sistémica caracterizado por fiebre de 39°C, leucocitosis con más de 10% de formas juveniles y taquicardia.
6. Síndrome de insuficiencia respiratoria por la presencia de taquipnea y la necesidad de ventilación mecánica.
Con los síndromes anteriores se pueden integrar los siguientes diagnósticos nosológicos:
• Choque séptico con foco abdominal (por el antecedente de síndrome de oclusión intestinal, el cual ameritó tratamiento quirúrgico en 2 ocasiones), por la presencia de un síndrome infeccioso de respuesta inflamatoria sistémica, hipotensión, acidosis metabólica hiperlactatémica y el empleo de soluciones cristaloides y aminas.
• Isquemia intestinal con base en la presencia de un síndrome de oclusión intestinal asociado con leucocitosis, con o sin trombocitopenia y acidosis metabólica.1
• Coagulación intravascular diseminada por alargamiento de los tiempos de coagulación, trombocitopenia e hipofibrinogenemia, aunque faltó la cuantificación del dímero D.
• Fungemia con base en aislamientos de levaduras en hemocultivos centrales. De acuerdo con el resumen clínico el reporte se dio 48 h después de su ingreso a este instituto, por lo que se consideró que este cultivo fue de sangre periférica al ser tomado en el momento de la colocación del catéter central. Esto es de gran importancia para definir si se trata de una colonización de catéter o de una infección probablemente relacionada a un acceso venoso central, de acuerdo con la definición de las guías de la IDSA (Infectious Diseases Society of America) del 2009.2 Las infecciones fúngicas son más frecuentes en pacientes con inmunosupresión o inmunodeficiencia, agregándose como factores de riesgo en este paciente el uso de antibióticos de amplio espectro, los accesos venosos y las cirugías abdominales, entre otros. El organismo patógeno más comúnmente aislado es C. albicans que causa 70% de las fungemias, seguido por C. glabrata con 10% y otras especies no albicans.3
• Inmunodeficiencia primaria de tipo celular versus de inmunidad innata, con base en la presentación en edad temprana, predominio del sexo masculino, reporte de lesiones de tipo granulomatoso en la biopsia del ganglio linfático, linfopenia persistente, fungemia y una evolución tórpida del cuadro infeccioso a pesar de las terapias antimicrobianas de amplio espectro y antifúngicos, así como el manejo hemodinámico intensivo; todo lo anterior más los datos abdominales de un cuadro de oclusión intestinal y la presencia de fístula nos orientan a pensar en la posibilidad de una enfermedad granulomatosa crónica basándonos en el estudio de Marciano y sus colaboradores.4
El paciente tuvo tres internamientos: el primero dentro de nuestra institución, a la que acude refiriendo fiebre de alto grado e irritabilidad, con síndrome abdominal y dolor, antecedente de administración de antiinflamatorios no esteroides (AINE), deshidratación, acidosis metabólica y leucocitosis, los que nos indica cierta gravedad; sin embargo, egresa a las 72 horas.
Existen diversos estudios, publicados desde 1985, sobre la evaluación del lactante menor de 3 meses con fiebre y leucocitosis. Baraff y sus colaboradores realizaron un metaanálisis y encontraron que en este grupo de edad, a pesar de un buen interrogatorio y de una adecuada exploración física, no se localiza un foco evidente; sin embargo, hasta 10% de estos niños puede estar cursando con una infección bacteriana severa o una bacteriemia que podría localizarse después. En estos pacientes es recomendado realizar estudios de laboratorio porque se ha encontrado que el riesgo relativo es de 5 veces más con una cuenta de leucocitos mayor de 15 000/mm3.5
Según la información del resumen clínico al descartarse el problema quirúrgico se decidió dar de alta al paciente a las 72 horas; sin embargo, contaba con ciertos datos de gravedad y no es de extrañar su ingreso a otro hospital dentro de las siguientes 24 horas. Ahí le realizan laparotomía exploradora con ileostomía (no se especifica en el resumen si se hizo resección intestinal). Se envía a estudio histopatológico un ganglio mesentérico con reporte de inflamación granulomatosa a la que ellos consideraron tuberculosis serosa, por lo que iniciaron tratamiento con antifímicos.
Se debe recordar que no toda lesión granulomatosa se traduce como infección por micobacterias. Existen otras entidades infecciosas y no infecciosas capaces de producir dichas lesiones que a continuación se mencionan:
Infecciosas:
a) Linfadenitis tuberculosa, que es el prototipo de las enfermedades granulomatosas; sin embargo, no es la única causa en la que se debe pensar. Si bien México se considera un lugar endémico para tuberculosis y ésta representa un problema de salud pública, en este paciente no existían datos que sustentaran este diagnóstico, ya que no se tenían antecedentes epidemiológicos (Combe positivo) o de administración de leche bovina; estos son importantes porque si se considerara Tb intestinal ésta sería la vía de entrada. Debemos recordar que el diagnóstico se basa en el cultivo con crecimiento de micobacterias o en el reporte histopatológico en el cual se refieren granulomas con necrosis caseosa y la presencia de B AAR (bacilo ácido-alcohol resistente). Además, de tratarse de una tuberculosis intestinal el agente etiológico considerado sería M. bovis, diferente al agente etiológico de la tuberculosis pulmonar y en el que el tratamiento es distinto al administrado.6 También deben considerarse las infecciones diseminadas por la vacuna de BCG (BCGosis) en pacientes con enfermedad granulomatosa crónica (EGC) o inmunodeficiencia combinada grave (SCID), ya que el paciente cuenta con la aplicación de dicha vacuna al nacimiento; sin embargo, no hubo aislamiento de ningún tipo de micobacterias.
No infecciosas:
b) La enfermedad de Crohn es otra posibilidad diagnóstica que se podría sugerir por la presencia de obstrucción intestinal, dolor abdominal, evacuaciones disminuidas de consistencia y complicaciones como estenosis o fístulas. Sin embargo, aunque puede presentarse a cualquier edad, el pico máximo es entre la segunda y la tercera década de la vida y muy raramente en los primeros meses de edad. Esta enfermedad presenta un curso crónico, lo cual aleja la posibilidad de ésta en el caso. Sin embargo, es muy importante mencionarlo ya que en algunos estudios se refiere que hasta 11% de los pacientes con diagnóstico de EGC fueron catalogados inicialmente como con enfermedad de Crohn.7
b) Inmunodeficiencia, tomando en cuenta el cuadro clínico y la linfopenia. Dentro de las causas de linfopenia están:
I. Infección por VIH-SIDA. En este paciente no se refieren antecedentes por parte de los padres que nos hicieran considerar esta posibilidad; sin embargo, por la edad del paciente y su estado crítico se descartó la sospecha con un ELISA para VIH no reactivo en la mamá.
II. La disminución en la producción o en la sobrevida de linfocitos por inmunodeficiencias primarias. El médico pediatra debe sospechar esta posibilidad cuando un paciente presenta infecciones recurrentes, frecuentes y graves, así como también las características de los microorganismos agresores involucrados (oportunistas o de baja virulencia) ya que nos pueden orientar a una posible susceptibilidad inmune.8
c) Otros factores asociados son el tabaquismo en los padres, la detención del crecimiento y la pérdida de peso. La necesidad de una intervención quirúrgica es otra medida de la gravedad de la infección subyacente.4
La enfermedad granulomatosa crónica (EGC) fue descrita desde 1957 porBerendes como granulomatosis letal de la infancia. Se hereda de manera autosómica recesiva en 11 % de los casos y 89% presenta un patrón de herencia ligado al cromosoma X, por lo que es más frecuente en hombres.4 Se caracteriza por un defecto en la fagocitosis. Aproximadamente 65% de los pacientes tienen una mutación en el gen gp91phox (oxidasa de fagocitos) para los ligados al cromosoma X; para los defectos autosó-micos recesivos 30% parap47phox, < 5% parap67phox y p22phox.9 Estos genes codifican para las subunidades que conforman la enzima NADPH (nicotinamida adenin dinucleótido fosfato reducido oxidasa), la cual es crucial para el transporte de electrones y la producción de aniones superóxido y diversos radicales intermediarios del oxígeno (peróxido de hidrógeno y ácido hipocloroso) en la vacuola fagocítica, lo que permite la aniquilación intracelular de microorganismos.10 Las alteraciones en dicha enzima conllevan a una propensión a presentar infecciones fún-gicas y bacterianas; las primeras son más prevalentes y están mayormente relacionadas con la morbimortalidad (especialmente por Aspergillus).11,12
La edad de presentación es en menores de 2 años. En 65% de los casos hay compromiso gastrointestinal y se desarrollan granulomas inflamatorios crónicos. La enfermedad sintomática pueden incluir colitis/enteritis o síntomas obstructivos gastrointestinales o de la vía urinaria por un granuloma, como en el caso de este paciente. En un estudio de 140 pacientes con EGC, 32% presentó compromiso gastrointestinal, de ellos 89% era ligado al cromosoma X y se observó un curso clínico desfavorable.8
La formación de un granuloma es una respuesta de la infección activa pero se cree que, en muchos casos, es reflejo de la desregulación de la respuesta inflamatoria o de una deficiente degradación de los mediadores inflamatorios y detritus como ausencia de un estallido respiratorio dentro de las células fagocíticas. La producción de oxidantes es un detonador importante para la apoptosis de los neutrófilos en los sitios de inflamación, mecanismo para la resolución de la respuesta inflamatoria. Estos pacientes sufren generalmente de infecciones graves a edades muy tempranas, causadas por microorganismos poco frecuentes (entre ellos Pseudomonas aeruginosa, Burkholderia cepacia, S. aureus y Serratia marcescens, entre otros) que característicamente son catalasa positivos, lo que incrementa la mortalidad.4,13
Otra alteración que presentan estos pacientes y que también está descrita en el resumen clínico son los defectos en la cicatrización con dehiscencia de las heridas quirúrgicas, motivo por el cual en este paciente se realiza una segunda laparotomía exploradora. Otros datos que nos pueden apoyar en el diagnóstico son las alteraciones en la biometría hemática, como la presencia de anemia (detectada hasta en 15% de los casos), trombocitopenia (en 20%) e hipoalbuminemia (en 32%), datos que nuestro paciente presentó.
Se debe resaltar que, a pesar de que recibió tratamiento antimicrobiano y antifúngico, el paciente presentó progresión de la enfermedad. Esto también está descrito en la literatura internacional y fundamentado en que, a pesar del inicio de una terapia antimicrobiana empírica adecuada, no hay modificación del proceso inflamatorio intestinal.
Muy rara vez enfermedades infecciosas como la salmo-nelosis, la shiguellosis o la disentería amibiana, son previas a la ECG. Al parecer no juegan un papel etiológico en la presentación de la misma.
Otro punto a comentar es que, considerando que se trataba de un paciente de larga estancia hospitalaria con procedimientos invasivos, esquema antimicrobiano previo de amplio espectro más la dehiscencia de la herida quirúrgica y perforación, para el día 18 de diciembre se debió incluir mayor cobertura antibiótica enfocada para un foco abdominal.
Finalmente, se documentó un cuadro de neumonía, insuficiencia respiratoria, alteración hemodinámica y paro cardiorrespiratorio sin respuesta a maniobras avanzadas de reanimación.
El diagnóstico preciso de inmunodeficiencia necesita de pruebas de laboratorio avanzadas; sin embargo, la sospecha necesita de dos requisitos fundamentales: pensar en inmunodeficiencia y una historia clínica completa y orientada. Se debe recalcar que, durante su internamiento, no se le realizó el estudio de tamizaje (que es más accesible para confirmar un defecto en la producción de radicales intermedios de oxígeno); este estudio se realiza típicamente para el diagnóstico de EGC con las pruebas de nitro azul de tetrazolium (NBT)14 disponibles en nuestro hospital. La realización de estas pruebas hubiera permitido, de confirmarse el diagnóstico, iniciar medidas de tratamiento que potencialmente podrían haber modificado el desenlace.
El abordaje integral de este caso no ha concluido ya que se debe realizar una valoración genética para definir el tipo de herencia y las probabilidades de la enfermedad en el caso de nuevos embarazos, sobre todo porque se trata de padres de familia jóvenes.
Dra. Verónica Fabiola Morán (Jefa del Departamento de Genética). Ya que se trata de un paciente masculino con manifestaciones graves y tempranas, sin antecedentes familiares previos, lo más probable es que se trate de una EGC ligada al cromosoma X; sin embargo, lo ideal sería lograr la caracterización molecular del defecto para poder confirmar el tipo de herencia.
Dr. Eduardo Bracho Blanchet (Jefe del Departamento de Cirugía General). La experiencia que se ha tenido con otros pacientes afectados por la misma enfermedad en nuestra institución es muy similar a este caso: gastro-intestinalmente cursan con enteritis infecciosas, isquemia, necrosis y perforación. Si se hubiera hecho el diagnóstico en vida hubiera sido posible intentar un tratamiento con esteroides sistémicos, como se describe en la literatura. La dehiscencia de la ostomía, debida a una mala cicatrización, también apoya el diagnóstico de EGC.
Dra. Alejandra Nava Ruiz (Adscrita al Departamento de Infectología). En estos pacientes la mortalidad es alta y está indicado el uso profiláctico de itraconazole a 5 mg/ kg/día para la prevención de agentes micóticos aunado al uso de trimetroprim/sulfametoxazol para la prevención de bacterias catalasa positivas que son los agentes que típicamente los afectan. Sin embargo, la administración de interferón gamma (Imukin®) en forma rutinaria ha sido el factor que modifica la supervivencia.
Dra. Ma. de Lourdes Cabrera Muñoz (Jefa de Servicios, Departamento de Patología Clínica y Experimental). En el Departamento de Patología se recibieron para revisión las laminillas de las biopsias de ganglio e intestino que se realizaron en otra institución: se observó inflamación crónica granulomatosa necrosante en el ganglio linfático y en el tejido conectivo; peritonitis aguda y crónica. Las tinciones especiales fueron negativas para bacilos acido-alcohol resistentes, hongos y bacterias (Figura 5).
El segmento de intestino delgado resecado mostró una inflamación transmural con inflamación crónica granulomatosa y peritonitis aguda y crónica; en el ganglio linfático se observó necrosis caseosa. No se identificaron microorganismos (Figura 6).
Se realizó la autopsia en el cuerpo de un niño adelgazado con estomas de gastrostomía e ileostomía permeables, cicatriz quirúrgica abdominal reciente suturada y ulceración irregular de bordes indurados en cuero cabelludo de la región occipital. En la cavidad peritoneal había adherencias interasa y hepatocólicas, el peritoneo estaba despulido con múltiples nodulaciones amarillas que se extendían al epiplóny al mesenterio. Los pulmones mostraron múltiples nódulos amarillentos de hasta 1 cm de diámetro. La tráquea y los bronquios principales tenían la mucosa ulcerada y su luz contenía material de aspecto necrótico granular. Los pulmones mostraron daño extenso caracterizado por lesiones necrosantes nodulares múltiples que alternaban con áreas sólidas y áreas de sobredistensión de alveolos y afectaban 80% del parénquima (Figura 7). Histológicamente se identificaron numerosos granulomas constituidos por macrófagos epitelioides, escasos linfocitos y células gigantes multinucleadas, algunos confluentes y otros con centros necróticos y microabscesos; también se observaron áreas de neumonía aguda necrosante (Figura 8). En las tinciones especiales no se identificaron BAAR ni hongos. Para descartar tuberculosis se enviaron tejidos de pulmón y ganglio mesentérico de la segunda intervención quirúrgica para realizar una prueba de PCR para Mycobacterium tuberculosis que resultó negativa.
El hígado estaba aumentado de tamaño (pesó 750 g vs. 227 g) con una superficie externa lisa de aspecto congestivo. La superficie de corte era nodular y se identificó escaso puntilleo amarillento. Microscópicamente, en los espacios porta se identificaron escasos macrófagos con pigmento amarillo y pigmento biliar y hepatocitos con colestasis y esteatosis macrovesicular acinar de 15%.
La mucosa del intestino se observó con inflamación crónica inespecífica y se observaron macrófagos pigmentados en el peritoneo. El timo con disminución intensa de linfocitos en la corteza y grupos de macrófagos grandes con pigmento café amarillento. Otros hallazgos fueron: datos anatómicos de choque en riñón, intestino y vejiga. Los cultivos post mórtem fueron positivos para Pseudomonas aeruginosa y para Enterococcus faecium.
La presencia de macrófagos pigmentados en diferentes órganos fue descrita por primera vez por el Dr. Benjamín Landing en 1957 en pacientes con un síndrome de infecciones recurrentes; posteriormente se comprobó que estos pacientes presentaban enfermedad granulomatosa crónica.15
El diagnóstico de certeza se establece con los estudios enzimático y molecular; en este paciente, la evolución clínica y los hallazgos histopatológicos son altamente sugestivos de enfermedad granulomatosa crónica.16,17
Diagnósticos anatómicos finales
Compatible con enfermedad granulomatosa crónica que afecta:
• Ganglios linfáticos, pulmones, hígado, intestino, peritoneo y riñón.
• Macrófagos pigmentados en timo, ganglio linfático e hígado.
Sepsis por P. aeruginosa y E. Faecium:
• Neumonía aguda bilateral.
• Traqueobronquitis necrosante.
• Peritonitis aguda purulenta.
• Colestasis y proliferación de colangiolos.
Atrofia cerebral 600 g vs. 725 g.
Atrofia del timo.
Neumotórax izquierdo.
Adendum: se contactó a los padres del paciente y al momento tienen una hija de 8 meses de edad a quién se le realizó la prueba de NBT y de DHR por citometría de flujo, las cuales resultaron compatibles con una EGC. Por tanto, se sugiere herencia autosómica recesiva. Se confirmó que ambos padres no guardaban consanguineidad pero que, al provenir de una comunidad pequeña del Estado de México, esto hace muy factible la endogamia. Actualmente la madre cursa con embarazo de 6 meses.
REFERENCIAS
1. Mattei P. Surgical Directives: Pediatric Surgery. Philadelphia: Lippincott Williams & Wilkins; 2003. pp. 313-316. [ Links ] Mermel LA, Allon M, Bouza E, Craven DE, Flynn P, O'Grady NP, et al. Clinical practice guidelines for the diagnosis and management of intravascular catheter-related infection: 2009 Update by the Infectious Diseases Society of America. Clin Infect Dis 2009;49:1-45. [ Links ]
2. Zaoutis TE, Greves HM, Lautenbach E, Bilker WB, Coffin SE. Risk factors for disseminated candidiasis in children with candidemia. Pediatr Infect Dis J 2004;23:635-641. [ Links ]
3. Marciano BE, Rosenzweig SD, Kleiner DE, Anderson VL, Darnell DN, Anaya-O'Brien S, et al. Gastrointestinal involvement in chronic granulomatous disease. Pediatrics 2004;114:462-468. [ Links ]
4. Baraff LJ, Schriger DL, Bass JW, Fleisher GR, Klein JO, Mc-Cracken GH, et al. Practice guideline for the management of infants and children 0 to 36 months of age with fever without source. Pediatrics 1993;92;1-12. [ Links ]
5. Feigin RD, Cherry JD, Kaplan SL, Demmler-Harrison G. Textbook of Pediatric Infectious Diseases. Volume 2. Philadelphia: Saunders Elsevier; 2009. pp. 1444. [ Links ]
6. Kliegman R, Jenson HB, Behrman RE, Stanton BF. Nelson Textbook of Pediatrics. Philadelphia: Saunders Elsevier; 2007. pp. 904-909. [ Links ]
7. Dinauer MC. Chronic granulomatous disease and other disorders of phagocyte function. Hematology Am Soc Hematol Educ Program 2005:89-95. [ Links ]
8. Assari T. Chronic granulomatous disease; fundamental stages in our understanding of CGD. Med Immunol 2006;5:4. [ Links ]
9. Seger RA. Chronic granulomatous disease: recent advances in pathophysiology and treatment. Neth J Med 2010;68:334-340. [ Links ]
10. Heyworth PG, Cross AR, Curnutte JT. Chronic granulomatous disease. Curr Opin Immunol 2003;15:578-584. [ Links ]
11. Goldblatt D, Thrasher AJ. Chronic granulomatous disease. Clin Exp Immunol 2000;122:1-9. [ Links ]
12. Segal BH, Leto TL, Gallin JJ, Malech HL, Holland SM. Genetic, biochemical, and clinical features of chronic granulomatous disease. Medicine (Baltimore) 2000;79:170-200. [ Links ]
13. Oliveira JB, Fleisher TA. Laboratory evaluation of primary immunodeficiencies. J Allergy Clin Immunol 2010;125 (suppl. 2):S297-S305. [ Links ]
14. Landing BH, Shirley HS. Asyndrome of recurrent infection and infiltration of viscera by pigmented lipid histiocytes. Pediatrics 1957;20:431-438. [ Links ]
15. Stasia MJ, Li XJ. Genetics and immunopathology of chronic granulomatous disease. Semin Immunopathol 2008;30:209-235. [ Links ]
16. Kuhns DB, Alvord WG, Heller T, Feld JJ, Pike KM, Marciano BE, et al. Residual NADPH oxidase and survival in chronic granulomatous disease. N Engl J Med 2010;363:2600-2610. [ Links ]














