Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos de cardiología de México
versión On-line ISSN 1665-1731versión impresa ISSN 1405-9940
Arch. Cardiol. Méx. vol.75 no.3 Ciudad de México jul./sep. 2005
Investigación clínica
Implantación de marcapasos definitivos en programa de cirugía ambulatoria
Ambulatory pacemaker surgery
Rogelio Robledo Nolasco,* Francisco Méndez Mendoza,* José Constancio Ruiz Soto,* Rafael Trujillo Cortés,* Mario Blanco Canto,* Amoldo Jiménez Valverde,* Vidal Reyes Barrera,* Enrique Gómez Álvarez,* Carlos Sandoval Cerda,* María del Carmen Méndez Vidrio*
* Servicio de Hemodinamia y Electrofisiología. Centro Médico Nacional "20 de Noviembre" ISSSTE.
Correspondencia:
Dr. Rogelio Robledo Nolasco.
Félix Cuevas No. 340 Col. Del Valle. C.P. 03100. México D.F.
Teléfono– Fax: 5200 3483.
Correo Electrónico: rogelio_robledo@hotmail.com
Recibido: 23 de febrero de 2003
Aceptado: 20 de octubre de 2004
Resumen
Desde 1958 se conoce lo que llamamos estimulación cardíaca crónica, inicialmente ésta se consideraba un procedimiento quirúrgico complejo para el cirujano cardiovascular y exigía hospitalización por varios días. Con el desarrollo de nuevas técnicas y de materiales, así como el surgimiento de la cirugía ambulatoria y su aplicación en la implantación de marcapasos, se abatió la estancia hospitalaria y consecuentemente los costos de este procedimiento. Desde 1986 Zegelman describe una serie de 583 casos en los cuales se colocó en forma ambulatoria un marcapaso definitivo, sin reportarse mortalidad. El objetivo del presente estudio fue valorar la eficacia y seguridad de la colocación de marcapasos definitivos en el Programa de Cirugía Ambulatoria. Se incluyeron 177 pacientes en estancia corta y 95 en estancia tradicional; la estancia hospitalaria fue 15.7±15.1 horas para el primer grupo y 238 ±188 horas para el segundo y se presentaron complicaciones en el 2.2% de los 272 pacientes. Las complicaciones fueron similares en ambos grupos y se resolvieron favorablemente, además no hubo mortalidad. Concluimos que la colocación de marcapasos definitivos en Programa de Cirugía Ambulatoria representa una opción segura para el paciente y con menor costo para la institución. Que el éxito de este programa depende del número de implantes de un centro hospitalario y de la experiencia del operador.
Palabras clave: Implantación de marcapaso en estancia ambulatoria. Cirugía ambulatoria. Cardioestimulación crónica.
Summary
The chronic cardiac stimulation is know since 1958, pacemaker implant was considered a difficult procedure that was performed through cardiovascular surgery and the patient required several in hospital days. On the grounds of new surgical techniques and development of new materials for pacemakers, as well as the rise of Ambulatory Surgery and its application in pacemaker implants, the hospital stay and consequently, costs have decreased significantly. In 1986, Zegelman reported 583 patients subjected to ambulatory pacemaker surgery without mortality. The purpose of this report it to evaluate the efficacy and safety of ambulatory pacemaker surgery. One hundred seventy seven patients from an ambulatory program and 95 from a traditional program were included. Hospitalization time was 15.7±15.1 hours in the first group and 238± 188 hours for the second, prevalence of complications was 2.2% in the 272 patients. Complications for both groups were similar and were solved, without mortality. We conclude that the ambulatory pacemaker surgery is effective and safe for patients and is cheaper for hospitals. The success of this program depends on the number of implants in each hospital and the operator's experience.
Key words: Ambulatory pacemaker surgery. Ambulatory surgery. Chronic cardiac stimulation.
Introducción
La electroestimulación cardíaca crónica se inició en 1958 a través del ventrículo derecho por los doctores Ake Senning y Rune Elmqvist.1 Inicialmente, la implantación de marcapasos estaba a cargo del cirujano cardiovascular y se consideraba una cirugía compleja y por lo tanto el paciente debía estar hospitalizado por varios días.2–4 Debido al creciente número de pacientes que requieren de la implantación de marcapasos y la elevada cantidad de recursos económicos que deben aplicarse, se buscó la forma de disminuir estos gastos. La cirugía ambulatoria vino a disminuir los días de estancia hospitalaria y portante el costo del procedimiento.2–4 La Health Care Financing Administration define a la cirugía ambulatoria o de corta estancia cuando un paciente ya tiene un diagnóstico establecido e ingresa al hospital para realizar una cirugía menor o determinado tratamiento y en donde su hospitalización será menor de 24 horas.5 A lo anterior debemos agregar que el paciente se encuentra hemodinámicamente estable, es decir sin proceso infeccioso alguno y sin enfermedad crónicodegenerativa descompensada.
Para que se llegara a la colocación de marcapasos en forma ambulatoria fue muy importante el progreso en el diseño de las fuentes de marcapaso, de los electrodos endocavitarios y de la técnica quirúrgica. Con lo anterior se disminuyó considerablemente la dislocación de los electrodos y otras complicaciones. En 1986 por primera vez, Zegelman et al4 publican una serie de 583 pacientes a los cuales se les realizó implantación de marcapasos en forma ambulatoria. Los diferentes grupos de investigadores6,7 han incluido en este programa el recambio de fuente de marcapaso, recolocación de electrodos, elevación de grado de marcapaso y extracción de electrodos. Los pacientes generalmente son egresados dentro de las primeras 3 horas posterior al procedimiento y se ha observado baja prevalencia de complicaciones.2,4
El objetivo del presente estudio fue demostrar la seguridad que representa la implantación de marcapasos en forma ambulatoria comparado con la implantación tradicional.
Métodos
Se incluyó a todos los pacientes, provenientes de diferentes estados del país, que requerían de implantación de marcapaso, recambio de fuente, recolocación de electrodos por disfunción de marcapaso, recambio de fuente de desfibrilador cardioverter y que tuvieran un peso de 40 o más kilogramos. Los criterios de eliminación se aplicaron en el momento de la implantación y fueron los siguientes: pacientes dependientes de marcapaso con umbrales de estimulación agudos mayores de 3.5 V con ancho de pulso de 0.5 ms, sospecha de ventrículo derecho liso, inestabilidad del electrodo ventricular por insuficiencia tricuspídea grave.
Los pacientes se dividieron en dos grupos, el grupo de pacientes de estancia tradicional (GET) y el grupo de pacientes de estancia corta (GEC). Cabe mencionar que el primer grupo se constituyó por pacientes que ingresaban tradicionalmente y por aquellos otros que ingresaron por el Servicio de Admisión Continua porbradiarritmias graves, por tanto no fue un grupo homogéneo. Mientras que el segundo grupo incluyó pacientes estables aunque ya trajeran marcapaso transitorio. Se analizaron antecedentes de hipertensión arterial sistémica, diabetes mellitus, obesidad, infarto miocárdico previo, dislipidemias y la indicación del procedimiento. Los pacientes del GEC ingresaron al hospital con los exámenes preoperatorios, fecha y hora específica para el procedimiento, mientras que en el otro grupo el paciente fue hospitalizado y un día después o más se le llevó a la implantación del marcapaso. Después del procedimiento, la vigilancia se realizó en el piso de cardiología en el grupo GET y en el Servicio de Terapia Intermedia en el GEC, el paciente fue egresado un día después en el primer grupo y en el mismo día en el segundo, en ambos grupos la movilización del paciente fue temprana, esto es, se indicó deambulación prácticamente desde su llegada a la cama. Se definió como complicación inmediata la que ocurría en el transoperatorio o en las primeras 3 horas después de la implantación y las complicaciones mediatas las ocurridas después de las 3 primeras horas y hasta 15 días. Cuando se detectó alguna complicación que ameritara reintervención quirúrgica, ésta se realizó el mismo día y el paciente fue egresado posteriormente, cuando se encontró estable.
Técnica de implantación
Para los pacientes con primoimplante, la técnica de implantación fue la habitual, esto es, una adecuada asepsia y antisepsia de la región del tórax anterior y cuello, anestesia local con xilocaína y analgesia. El acceso fue por punción de la vena subclavia derecha o disección de la vena cefálica del lado derecho cuando no se logró el acceso por punción o cuando el paciente se encontraba con anticoagulación oral. Se realizó bolsa reservorio subaponeurótica o submuscular, dependiendo de la constitución del paciente y se aplicó 1 gramo de amikacina en dicha bolsa como profiláctico, además de dicloxacilina oral por 3 días posterior al implante. Los umbrales de sensibilidad y estimulación que se determinaron fueron onda P y R, slew/rate, amplitud de pulso en milivolts, ancho de pulso, corriente, resistencias y búsqueda de conducción retrógrada cuando se trataba de un marcapaso bicameral. Hecho lo anterior, los electrodos fueron conectados a los puertos correspondientes de la fuente y finalmente se realizó cierre por planos hasta llegar a piel. La fuente fue programada desde su implante con las funciones pertinentes, incluso la función R y solamente la estimulación se dejó en parámetros nominales.
En el caso de los pacientes con recambio de fuente, se valoró el tipo de electrodos que portaba el paciente, en caso necesario se solicitaron conectares en línea de 5.0 mm a 3.1 mm para adecuar al tipo de cable. La incisión se realizó en el borde superior de la fuente, se abrió la cápsula y se extrajo la fuente, cuando el paciente era dependiente de marcapaso, se le colocó otro electrodo por la otra subclavia o en la femoral para estimulación temporal. Se aceptaron resistencias de 400 a 1,000 Ohms, umbrales de estimulación de 2.5 V con ancho de pulso de 0.5 ms y el sensado al igual que el implante de novo. Cuando los umbrales eran adecuados solamente se conectó la nueva fuente y en caso contrario se introdujeron electrodos nuevos, en todos estos casos se intentó extraer los electrodos existentes. Al igual que en el primoimplante se utilizó antibiótico profiláctico.
Cuando había disfunción de los electrodos, por alta o baja impedancia, por dislocación, por requerir gran cantidad de energía o fallas en el sensado, se ingresó al paciente por una u otra vía. El abordaje fue semejante al anterior, antes de extraer o inutilizar al electrodo blanco, se le midieron los parámetros de sensado y estimulación, una vez corroborada la falla del electrodo se intentó su extracción y se introdujo el nuevo electrodo vía punción subclavia.
Seguimiento
En las primeras horas tras la implantación el seguimiento fue clínico, para detectar sangrado, hematoma, presencia de neumotorax o soplo cardíaco nuevo y monitoreo cardíaco continuo para el diagnóstico de falla de sensado o captura. Además se tomó ECG completo y telerradiografía de tórax. Antes del egreso se le indicó al paciente y familiares que reportaran telefónicamente sobre la presencia de disnea, dolor torácico, aumento de volumen en el sitio quirúrgico, mareo o síncope. Se citaron a consulta externa de dos a tres meses después del implante, se revisaron los umbrales crónicos y se reprogramó el marcapaso con los parámetros adecuados. El seguimiento posterior en nuestro hospital fue cada año o cada 2 años.
Análisis de datos
El análisis estadístico se realizó entre ambos grupos, comparando parámetros clínicos, complicaciones y horas de estancia hospitalaria. Se aplicó  2 a las variables discontinuas y "t" de Student a las variables continuas. Se tomó como diferencia estadística significativa una p < 0.05.
2 a las variables discontinuas y "t" de Student a las variables continuas. Se tomó como diferencia estadística significativa una p < 0.05.
Resultados
De julio de 2001 a junio de 2003 se incluyeron un total de 272 pacientes para la implantación de marcapaso definitivo, el GET se integró por 95 pacientes y 177 el GEC. La edad fue de 64.8 ± 18.4 años para el grupo GET y la del GEC fue de 66.1 ± 18.4 años. En cuanto al sexo, 54 (56.8%) fueron hombres en el GET y 88 (50.0%) en el GEC. Las características generales de la población se muestran en la Tabla /, en la cual se observa que no se encontraron diferencias significativas entre ambos grupos con respecto a la presencia de enfermedades crónicas. Las indicaciones de marcapaso se observarán en la Tabla II, el bloqueo atrioventricular de 3er grado fue la principal causa 56 (58.9%) y 105 (59.3%) en los grupos GET y GEC respectivamente, de éstos, el 95% se debió a problemas degenerativos y el resto por cirugía previa o por cardiopatía congénita. La disfunción del nodo sinusal fue la segunda causa, se presentó en 16 (16.8%) y 41 (23.5%) pacientes respectivamente. El bloqueo AV 2:1o tipo Mobitz II, la enfermedad binodal, la disautonomía y las miocardiopatías complementan las otras indicaciones, no hubo diferencias significativas entre los grupos. Se implantaron marcapasos bicamerales en miocardiopatías hipertróficas asimétricas y marcapasos tricamerales "adaptados", esto es, el electrodo del seno coronario y del VD por medio de una "Y" se llevaron al puerto ventricular, en la miocardiopatía dilatada, de estos últimos fueron 6 en el GET y 5 en el GEC. En total se implantaron 272 marcapasos (Medtronic, Biotronik y Pacesetter), de los cuales 124 (45.6%) fueron unicamerales y el resto bicamerales.

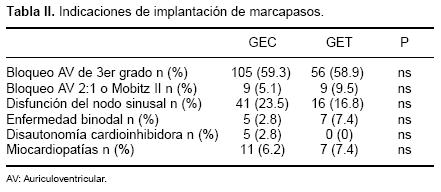
Como se puede observar en la Tabla II los marcapasos bicamerales fueron 92 (52.0%) en el GEC y 57 (60.0%) en el GET, similar en ambos. Mientras que la aplicación de marcapasos multisitio fue de 5 (2.8%) y 6 (6.3%) respectivamente. Los modos de estimulación empleados fueron DDDOO, DDDRO, DDDRY WIOO, WIRO, AAIRO en porcentajes similares entre ambos grupos.
En el GEC 152 (85.9%) fueron primoimplantes, 21 (11.9%) recambio de fuente y 4 (2.2%) recolocación de cables, mientras que en GET fueron 79 (83.2%), 12 (12.6%) y 4 (4.2%) respectivamente (Tabla III), no hubo diferencia estadística entre ambos. Con respecto a los umbrales de estimulación y sensibilidad agudo no se encontraron diferencias significativas entre ambas poblaciones estudiadas (Tabla IV).


En total hubo 6 (2.2%) pacientes con complicaciones, 4 (2.3%) en el GEC y 2 (2.1%) en el GET, (Tabla V). Tres fueron complicaciones inmediatas y correspondieron al GEC, éstas fueron dos hematomas leves y una disección menor de vena subclavia. Los hematomas se resolvieron entre los 8 y 15 días después del implante con punción del mismo. Hubo 3 pacientes con complicaciones mediatas, 1 (0.6%) microdislocación (detectada 2 horas posterior al implante) en el GEC y 2 (2.1%) dislocaciones de electrodos en el GET, las cuales se presentaron a los 8 y 14 días posterior a la implantación. En los tres casos los pacientes fueron reintervenidos. No se registró mortalidad.

Finalmente, la estancia promedio de la población del grupo GET fue de 238 ± 188 horas, lo cual corresponde a un costo de 12,000.00 pesos promedio por paciente, mientras que en el GEC tiene una estancia promedio de 15.7 ± 15.1 horas lo cual corresponde a un costo de 1,200.00 pesos.
Discusión
El 8 de octubre de 1958 alas 9:00 hrs. en Estocolmo Suecia se implanta el primer marcapaso en el mundo, 6 horas después se presenta también la primera complicación de marcapaso, falta de captura por agotamiento de la fuente.1 En los años siguientes la implantación de un marcapaso se consideraba como una cirugía complicada y por tanto la estancia hospitalaria era prolongada. En 1986 Zegelman et al4 publican el primer reporte de implantación de marcapasos en programa de cirugía ambulatoria. La aplicación de marcapasos en forma ambulatoria ha sido posible debido a: a) el surgimiento de electrodos de ancla y fijación activa en los 70, con lo cual se logra una gran estabilidad del electrodo en el endocardio, b) la aparición de baterías de yoduro de litio que son las más duraderas y pequeñas, c) el avance cibernético que tienen las fuentes de energía ya que se pueden programar múltiples funciones: de sensado, de estimulacióny las especiales, d) una mejor técnica quirúrgica y experiencia del operador que incrementa la tasa de éxito en el implante y disminuye las complicaciones. Recientemente se ha aplicado la implantación ambulatoria de marcapasos incluso a pacientes con anticoagulación oral, sin suspender ésta.8
Tradicionalmente, la definición de cirugía ambulatoria contiene los siguientes requisitos: estabilidad del paciente, diagnóstico ya conocido, cirugía menor y estancia hospitalaria menor de 24 h. Los pacientes para implantación de marcapaso tienen un diagnóstico conocido, entran a una cirugía habitualmente menor y se espera que permanezcan menos de 24 h. en el hospital, pero, a su ingreso su estabilidad puede ser frágil, esto es, si tiene marcapaso temporal depende de éste y al menor error se convierte en inestable. Por lo anterior creemos que es conveniente redefinir los conceptos de cirugía menor y estabilidad del paciente ya que muy probablemente tenemos que hacer grupos con diferentes grados de riesgo y de estabilidad.
Como en la mayoría de las series, la edad promedio de los pacientes en los grupos GEC y el GET fue de 63.1 y 64.8 años, en ambos predominó ligeramente el sexo masculino. En cuanto al antecedente de enfermedades crónico–degenerativas, hipertensión arterial sistémica fue la más frecuente seguida de la obesidady diabetes mellitus. La principal indicación de implantación de marcapasos en ambos grupos fue el BAV de 3er grado, seguido de la enfermedad del nodo sinusal (expresada en cualquiera de sus variedades) y en menor proporción el BAV de 2do grado, la disautonomía y la enfermedad binodal lo cual es similar a otros reportes nacionales.6 Cabe mencionar que la indicación de marcapaso pormiocardiopatías (dilatada y obstructiva) representó el 6.2% y el 7.4% en los GEC y GET respectivamente, datos escasamente reportados por otros autores. Más del 80% de los pacientes de ambos grupos fueron sometidos a un primoimplante y el resto fueron recambios de fuente o recolocación de electrodos. De los marcapasos implantados, fueron bicamerales el 52% en el GEC y 60% en el GET En nuestra unidad, así como en otros centros hospitalarios, la tendencia a la colocación de marcapasos bicamerales es cada vez más frecuente, con esto se persigue dar una activación eléctrica más fisiológica y por tanto mejorar la calidad de vida de los pacientes.7
La prevalencia de complicaciones puede ser muy diversa, va desde el 1% hasta el 12.5% y esto, en la actualidad, se relaciona básicamente con la experiencia del operador y con el número de implantes que se hacen en la unidad de marcapasos.6,7,9–11 Por tanto, el éxito del programa de implantación de marcapasos en forma ambulatoria depende básicamente de estos dos elementos. En este reporte 6 (2.2%) pacientes presentaron complicaciones, 4 en el GEC y el resto en el GET, éstas fueron: dos hematomas, una disección leve de la vena subclavia, una microdislocación y dos dislocaciones. Las complicaciones tempranas más temidas son la no captura por dislocación de los electrodos y la infección de la bolsa reservorio. La dislocación de los electrodos ventriculares habitualmente se debe a que el ventrículo derecho es liso o a que existe una insuficiencia tricuspídea grave. Nosotros recomendamos un electrodo de fijación activa cuando la punta del mismo se observa inestable en la fluoroscopía o cuando éste se desplaza libremente hasta la punta del ventrículo derecho al momento de insertarlo. Da Costa et al12 en un meta–análisis exponen la efectividad de los antibióticos para la prevención de infecciones, con lo cual se evitan infecciones tan agresivas como la endocarditis. Nosotros acostumbramos una adecuada asepsia y la aplicación local y sistémica de antibióticos al momento del implante y durante 7 días después del mismo.
En cuanto a la estancia hospitalaria, aunque no es una comparación real debido a las características del GET, el tiempo de hospitalización del GEC fue de 15.7 ± 15.1 horas, esta estancia puede ser reducida al mejorar la estrategia administrativa más que médica.
Conclusiones
La mayoría de los pacientes que requieren de estimulación cardíaca crónica se encuentran entre la sexta y séptima década de la vida en los cuales es frecuente el antecedente de enfermedades crónico–degenerativas como son la hipertensión arterial sistémica, la diabetes mellitus y la obesidad.
La principal indicación de marcapaso definitivo en nuestra población fue el bloqueo auriculoventricular de 3er grado de tipo degenerativo, seguido de disfunción del nodo sinusal, lo cual no varía de la estadística de otros reportes nacionales. Existe en nuestro centro hospitalario la tendencia actual de colocar marcapasos con cable electrodos en más de una sola cámara, en pro de mejorar la calidad de vida de los pacientes, en base a una estimulación fisiológica.
Las complicaciones encontradas en forma global fueron del 2.2%, lo cual representa un porcentaje aceptable y está dentro de los parámetros encontrados en otros estudios.5,7,8 Las complicaciones fueron semejantes en el GEC y el GET. Por lo tanto consideramos que la implantación de marcapasos en programa de corta estancia es segura y efectiva, consecuentemente se logra optimizar los recursos hospitalarios al disminuir la estancia hospitalaria de los pacientes y por tanto los costos del procedimiento.
Referencias
1. Anonymous: Implantable electronic pacemakers. Medical Electronics 1962; 1: 15–16 [ Links ]
2. Hayes DL, Vlietstra RE, Trusty JM, Downing TP, Cavarocchi NC: A shorter hospital stay after cardiac pacemaker implantation. Mayo Clin Proc 1988; 63(3): 236–40. [ Links ]
3. Haywood GA, Jones SM, Camm AJ, Ward DE: Day case permanent pacing. Pacing Clin Electrophysiol 1991; 14: 773–777. [ Links ]
4. Zegelman M, Kreuzer J, Wagner R: Ambulatory pacemaker surgery–medical and economical advantages. Pacing Clin Electrophysiol 1986; 9: 1299–1303. [ Links ]
5. Belott PH: Outpatient pacemaker procedures. [Journal Article].Int J Cardiol 1987; 17: 169–176. [ Links ]
6. Gutierrez A, Iturralde P, Gutierrez Fuster E, Martínez Ríos N, Martínez Ríos MA, Romero L, et al: Permanent pacemaker implantation. Indications and results. Arch Inst Cardiol Mex 1990; 60: 59–64. [ Links ]
7. Chauhan A, Grace AA, Newell SA, Stone DL, Shapiro LM, Schofield PM, et al: Early complications after dual chamber versus single chamber pacemaker. Pacing Clin Electrophysiol 1994; 17: 2015–2019. [ Links ]
8. Goldstein DJ, Losquadro W, Spotnitz HM: Outpatient pacemaker procedures in orally anticoagulated patients. Pacing Clin Electrophysiol 1998; 21: 1730–1734. [ Links ]
9. Simpson CS, Fisher MA, Curtis MJ, Krahn AD, Abdollah H, Raj SR, et al: Correlation of waiting time with adverse events in patients admitted for nonelective permanent pacemaker implantation. Can J Cardiol 1988; 14: 817–821. [ Links ]
10. Doherty JG, Dawson F, Kerr: Permanent pacemaker practice at a Scottish district general hospital between 1987 and 1993. Br Heart J 1995; 73: 475–479. [ Links ]
11. Kiviniemi MS, Pirnes MA, Eranen HJ, Kettunen RV, Hartikainen JE: Complications related to permanent pacemaker therapy. Pacing Clin Electrophysiol 1999; 22: 711–720. [ Links ]
12. Da Costa A, Kirkorian G, Cucherat M, Delahaye F, Chevalier P, Cerisier A, et al: Antibiotic prophylaxis for permanent pacemaker implantation: a meta–analysis. Circulation 1988; 97: 796–801. [ Links ]
13. Wilson HA Jr, Downes TR, Julian JS, White WL, Haponik EF: Candida endocarditis. A treatable form of pacemaker infection. Chest 1993; 103: 283–284. [ Links ]














