Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Salud mental
versión impresa ISSN 0185-3325
Salud Ment vol.33 no.1 México ene./feb. 2010
Artículo original
Evaluación de funcionalidad, discapacidad y salud para la rehabilitación psicosocial de pacientes asilados por trastornos mentales graves
Evaluation of functioning, disability, and health status for psychosocial rehabilitation among institutionalized patients with severe mental disorders
Rebeca Robles García,1,2 * Rafael Medina Dávalos,3 Francisco Páez Agraz,2 Benjamín Becerra Rodríguez4
1 Postdoctorante en Salud Mental Pública CONACyT–UNAM–Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz
2 Instituto para el Fortalecimiento de Capacidades en Salud: FOCUS Salud México. S.C.
3 Instituto Jalisciense de Salud Mental, Secretaría de Salud Jalisco. México.
4 Hospitales Civiles de Guadalajara, Jalisco, México.
*Correspondencia:
Dra. Rebeca Robles García.
Instituto para el Fortalecimiento de Capacidades en Salud: FOCUS Salud México.
Convento San Juan de los Lagos No. 97,
colonia Jardines de Santa Mónica,
Tlalnepantla, 54050,
Edo. de México.
Teléfono y fax: (+52 55) 53 97 37 04.
E.mail: reberobles@hotmail.com
Recibido primera versión: 18 de noviembre de 2008.
Segunda versión: 25 de junio de 2009.
Aceptado: 4 de agosto de 2009.
Abstract
Introduction
The World Health Organization (WHO) made a major shift on the outcomes of illness, diseases, and interventions from clinical indicators to those related with levels of functioning and disability, as well as the possibility to determine areas of improvement on a case–by–case basis.
Along with this theoretical approach, a new instrument was proposed to WHO members: the International Classification of Functioning, Disability and Health (ICF). The instrument is flexible, easy to apply in different clinical scenarios (it is not attached to a cluster of diseases), culturally adapted in several languages, and complementary to clinical and para–clinical information.
In psychiatry, the use of the ICF may be highly valuable to establish the preserved areas of functioning as well as the most salient disabilities to formulate a proper case management, and then, to plan adequate public policies.
This report includes the results of an evaluation of functioning, disability and heath dimensions, along with the psychometric properties of the ICF checklist, among people with severe and persistent mental disorders that have been institutionalized in a psychiatric hospital in the State of Jalisco, Mexico.
Method
Subjects: Inmates of a 50 year old psychiatric facility, dependent from the Mental Health Institute of Jalisco (SALME), within the frame of the Ministry of Health of the State of Jalisco in Mexico. This facility is divided in acute wards, were patients are hospitalized in acute phases of severe and persistent mental disorders, and <<permanent>> wards which have existed since the origins of the hospital and became a place where people were abandoned and finally stayed institutionalized under the State's support and supervision. The later population was included in this evaluation.
Measures: A psychiatrist (AM), previously trained on the administration of the ICF, supervised the evaluation of: 1) the <<Activities and Participation>> domains of the Short list of ICF proposed by WHO (AP–ICF); 2) The American Psychiatric Association's Global Assessment of Functionality Scale (GAF); and 3) The Life Skills Profile(LKP).
Results
A total sample of 205 subjects was included; they were 64.9% males, with a mean age of 40.28±14.39 years old. The mean hospitalization time was 18.04±10.29 years.
Psychiatric diagnosis distribution was: severe mental retardation (MR) (29.8%); moderate MR (15.6%), residual or undifferentiated schizophrenia (8.3%), and paranoid schizophrenia (7.8%).
A concurrent physical illness was identified in 48.8% (n=112) of the subjects. Salient health problems were: epilepsy (n=47, 22.9%), chronic obstructive pulmonary disease (n=6, 2.9%), diabetes (n=5, 2.4%), and systemic arterial hypertension (n= 4, 2%).
AP–ICF validity and reliability: Correlations between AP–ICF domains and GAF were all moderate (between –.51 to –.71), negative and statistically significant.
Cronbach's alphas were as follows: a) Learning and applying knowledge: .85 for the first qualifier, and .89 for the second; b) General tasks and demands: .90 and .92; c) Communication: .93 for both qualifiers; d) Movement: .78 for the first qualifier, and .89 for second qualifier; e) Self Care: .94 and .96; f) Domestic Life Areas: .91 and .95; g) Interpersonal Interactions: .79 and .91; h) Major Life Areas: .59 and .70; i) Community, Social and Civic Life: .75 and .72.
Functionality and disability among institutionalized patients: In the Global Assessment of Functioning measure, subjects distribution belonging to punctuations ranges were: 31–40 points(n=54, 26.3%); 11–20 points (22.9%,n=47); 21–30 points (21%,n=43); 41–50 points (14.6%,n=30); 51–60 points (11.2%, n=23); 61–70 points (2.9%, n=6), and 1% felled in the <<more than 71 points>> range.
On the Life Skills Profile (LSP), means and standard deviations were as follows: a) Self Care: row score= 19.85 ± 3.42, percentage transformation= 49.64% ± 8.56; b) Social Communication: row score= 16.70±3.42, percentage transformation= 41.76% ± 9.39; c) Communication with contact: row score= 14.00 ± 2.60, percentage transformation= 58.35% ± 10.85; d) Communication without contact: row score= 9.39 ± 2.47, percentage transformation= 39.12% ± 10.30; e) Autonomy Life: row score= 11.87 ±1.89, percentage transformation= 42.40% ± 6.76.
Major <<activities and participation>> (ICF) dysfunction domains were as follows: Community, social and civic life, Domestic life areas, Interpersonal interactions, and Major life areas.
For the first qualifier, mean row scores and percentage transformations for all activities and participation domains were: a) Learning & applying knowledge: 14.66 ± 5.40, 61.09% ± 22.5; b) General Tasks and demands: 4.78 ± 2.6, 59.75% ± 33.22; c) Communication: 8.88 ± 6.4, 44.43% ± 32.35; d) Movement: 2.63 ± 3.8, 10.99% ± 15.89; e) Self Care: 9.21 ± 8.5, 28.79% ± 26.73; f) Interpersonal Life Interactions: 20.06 ± 5.7, 71.67% ± 20.41; g) Major Life Areas: 15.15 ± 6.5, 63.15% ± 27.08; h) Community, Social & Civic Life: 17.42 ± 2.7, 87.10% ± 13.86.
For the second qualifier, mean row scores and percentage transformations for all activities and participation domains were: a) Learning & applying knowledge:12.34 ± 5.8, 51.44% ± 24.33; b) General Tasks and demands: 3.91 ± 2.63, 48.90% ± 32.96; c) Communication: 7.36 ± 6.21, 36.82% ± 31.07; d) Movement: 2.24 ± 3.58, 9.34% ± 14.93; e) Self Care: 5.80 ± 7.15, 18.12% ± 22.37; f) Interpersonal Life Interactions: 16.88 ± 7.49, 52.77% ± 23.40; g) Major Life Areas: 13.5 ± 7.18, 56.25% ± 29.92; h) Community, Social & Civic Life: 14.29 ± 5.11, 71.48% ± 25.58.
Conclusions
In this study we identified three mayor groups of institutionalized patients, with different needs of attention.
First, a group of people with severe disability, that do not require a permanent psychiatric hospitalization supervision and could benefit from treatment and increase quality of life in other kind community care facilities.
A major second group (around 70% of patients) that are theoretically candidates for community rehabilitation and social reinsertion, in whom there is no scientific argument to justify their institutionalization in a psychiatric hospital. Reasons for this reality are to be explored in further social and service history implementation.
A third subgroup of patients had been hospitalized many years, and for them, given the need of constant supervision is necessary and an alternative permanent assistance may be granted, but the psychiatric hospital is not the facility designated for them.
Functioning and disability evaluation of persons with severe and persistent mental disorders that are institutionalized in the Mental Health Institute of Jalisco, Mexico, was useful to motivate and develop local communitarian psychiatric rehabilitation facilities and programs.
Finally, we suggest that <<Activity and participation>> domains of ICF checklist are a valid and reliable tool to evaluate Mexican psychiatric patients.
Key words: Functioning, disability, health, severe mental disorders, health services.
Resumen
Introducción
En este reporte se presentan los resultados de la evaluación de funcionalidad, discapacidad y estado de salud de las personas con trastornos mentales graves y persistentes que se encuentran asiladas en el Centro de Atención Integral en Salud Mental de Estancia Prolongada (CAISAME–EP) del Instituto Jalisciense de Salud Mental (SALME), la instancia de la Secretaría de Salud del Estado de Jalisco que se encarga de la atención psiquiátrica de la entidad.
El estudio se llevó a cabo para impulsar el desarrollo de políticas y programas de atención en salud mental locales que puedan elevar el estatus funcional y el bienestar vital de estos individuos. Adicionalmente se proporcionan los primeros datos de validez y confiabilidad, en población mexicana con trastornos mentales graves y persistentes, de la versión en español del apartado de <<actividades y participación>> de la lista corta de cotejo de la CIF.
Método
Los pacientes hospitalizados en los pabellones de la institución denominados <<de estancia permanente>> fueron evaluados con base en: 1. el apartado de <<Actividades y Participación>> de la lista corta de cotejo de la CIF (AP–LC–CIF); 2. la Escala de Evaluación de la Actividad Global (EEAG) y 3. el Perfil de Habilidades de la Vida Cotidiana (PHVC).
Resultados
De un total de 205 usuarios, el 64.9% eran de sexo masculino. Tenían una edad promedio de 40.28±14.39 años y se encontraban hospitalizados hacía 18.04±10.29 años. El diagnóstico más frecuente fue el retraso mental severo (29.8%), le siguió el moderado (15.6%), la esquizofrenia residual e indiferenciada (8.3%), y la esquizofrenia paranoide (7.8%). El 48.8% de la muestra presentó alguna otra enfermedad física (n=102).
La mayoría de los usuarios tuvieron entre 31 y 40 de puntuación en la EEAG (n=54, 26.3%); el área de mayor deterioro en actividades de la vida cotidiana (PHVC) fue la relativa al contacto social interpersonal, seguida de la de autocuidado; y los dominios del AP–LC–CIF con mayor disfunción fueron: vida comunitaria, social y cívica; vida doméstica; interacciones y relaciones interpersonales, y áreas principales de la vida.
Conclusiones
Se identificaron tres grandes grupos de pacientes con enfermedades mentales graves y persistentes asilados en el Estado de Jalisco, México; con necesidades de atención diferentes entre sí. Por una parte, existe un alto porcentaje de usuarios con retraso mental pronunciado que no requiere de atención psiquiátrica continua bajo una norma hospitalaria costosa, sino cuidados en un ambiente protegido que no sea un hospital psiquiátrico. Por otro lado, prácticamente un 70% de los pacientes asilados en la institución es teóricamente susceptible de rehabilitación comunitaria y no hay razón que justifique que vivan en un hospital psiquiátrico. Sin embargo, un tercer grupo de pacientes, que constituye además un altísimo porcentaje, ha estado asilado ahí durante muchos años lo que implica sumar a las tareas para implementar un sistema de rehabilitación comunitaria, un proceso de desinstitucionalización psiquiátrica.
La presente evaluación de la discapacidad y la funcionalidad de la población asilada en la institución fue de utilidad para al menos dos asuntos. En primer lugar, para demostrar la adecuación del apartado de actividades y participación la CIF para evaluar a la población psiquiátrica con trastornos mentales graves. Y en segundo lugar, para impulsar la planeación y desarrollo de instancias y programas de rehabilitación psiquiátrica comunitaria en la entidad. Idealmente, éstos deberán implementarse resolviendo las necesidades de capacitación específica del personal, así como el estigma y discriminación que asecha a estos pacientes y sus familias.
Palabras clave: Funcionalidad, discapacidad, estado de salud, trastorno mental grave, servicios de salud.
INTRODUCCIÓN
La Organización Mundial de la Salud (OMS), con su reciente lanzamiento de la Clasificación Internacional de Funcionalidad, Discapacidad y Salud (CIF)1 demuestra que las ciencias de la salud pública procuran la superación del abordaje médico tradicional, sin necesidad de eliminarlo. Desde esta perspectiva, la enfermedad en general (y la mental en lo particular) no puede ser entendida sólo como la presencia de síntomas físicos, debe tomarse en cuenta también el grado de discapacidad y funcionalidad asociado a los mismos.
El concepto de discapacidad vs. funcionalidad hace referencia, desde el punto de vista legal y clínico, a un nivel de daño funcional suficiente para impedir la mayoría de las actividades de la vida diaria. El grado de discapacidad y funcionalidad de una persona no depende solamente de la presencia de síntomas físicos o mentales; se relaciona también con las barreras o facilitadores medioambientales ante una enfermedad determinada. Así, las personas que tienen una enfermedad y grado de discapacidad específico pueden verse favorecidas no sólo por intervenciones dirigidas a disminuir sus síntomas, sino también por aquellas diseñadas para prevenir y/o modificar el deterioro funcional y las barreras del contexto.
Por definición, los trastornos mentales conllevan sufrimiento y deterioro funcional.2 La mayoría de los estudios al respecto han comparado el daño funcional de los pacientes con un trastorno mental y aquellos que padecen enfermedades físicas. Así, por ejemplo, el Outcome Study demostró que la depresión mayor, en comparación con otras condiciones médicas, está asociada con altos niveles de disfunción social.3 Una evidencia adicional sustenta que esto ocurre también en otros trastornos mentales, sobre todo en los graves y persistentes.4–7 Estos últimos son sin duda aquellos a los que se asocian con más frecuencia barreras ambientales producto del estigma social,8 que poco o nada se reducen mediante los enfoques de tratamiento asilares.
Aunque por el momento en muchos países en vías de desarrollo los sistemas de salud mental se concentran en la detección y el tratamiento de los síntomas del trastorno mental –dada la deficiencia en la cobertura de la población afectada, y en virtud de que existen tratamientos efectivos para estas quejas9– resulta relevante que al tiempo se dirijan esfuerzos para valorar y modificar el nivel de discapacidad y funcionalidad asociado a los mismos. Esto permitirá dispensar intervenciones verdaderamente integrales y orientadas a la calidad de vida de los pacientes y sus familias, como aquellas dirigidas a la rehabilitación comunitaria vs. la asilar, en el caso de los trastornos mentales graves y persistentes.
Este esfuerzo por llevar a cabo tratamientos comunitarios para las personas con trastornos mentales incapacitantes y persistentes, conocido como reforma psiquiátrica, es un enfoque reciente en México. Si bien es cierto que en algunos de sus Estados, como Hidalgo, se ha procurado la desinstitucionalización de pacientes asilados en hospitales psiquiátricos o <<granjas>>, es Jalisco, en donde se efectuó este estudio, el único que cuenta con una red de servicios de salud mental que posibilita la rehabilitación comunitaria. Empero, es necesario que se disponga también de un sistema efectivo de operación. Sin una forma adecuada de funcionamiento, los edificios y servicios cerca de la comunidad no resolverán las necesidades reales de sus usuarios.
En este reporte se presentan los resultados de la evaluación de la funcionalidad, discapacidad y salud de las personas con trastornos mentales graves y persistentes que son atendidas en el Centro de Atención Integral en Salud Mental de Estancia Prolongada (CAISAME–EP), del Instituto Jalisciense de Salud Mental (SALME), de la Secretaría de Salud del Estado de Jalisco, México; en el entendido de que constituye un prerrequisito para la toma de decisiones y la implementación de los programas de rehabilitación locales que puedan elevar el estatus funcional y el bienestar vital de estos individuos.
Adicionalmente se proporcionan los primeros datos de validez y confiabilidad, en población mexicana con trastornos mentales graves y persistentes, de la versión en español del apartado de <<actividades y participación>> de la lista corta de cotejo de la Clasificación Internacional de Funcionalidad, Discapacidad y Salud (CIF) propuesta por la OMS. Así, por ejemplo, Nieto et al.10 señalan que aplicaron por primera vez en España el modelo biopsicosocial de la CIF como metodología para el estudio de la depresión en atención primaria.
Aunque la CIF no es un instrumento, se han desarrollado métodos de evaluación basados en la misma, como la última versión de la WHODAS, o las listas de cotejo ad hoc, que bien pueden responderse con base en escalas tipo Likert para expresar el nivel de discapacidad/funcionalidad por dominio de interés; y por medio de al menos los dos primeros calificadores de la CIF. Esto servirá para denotar, con la diferencia entre ambos calificadores, las barreras ambientales que implica la hospitalización prolongada y las ventajas que supondría un modelo de atención comunitaria.
MÉTODO
Sujetos
Se incluyó a la totalidad de los pacientes hospitalizados (n=205) en los pabellones denominados <<de estancia permanente>> del Centro de Atención Integral en Salud Mental de Estancia Prolongada del Instituto Jalisciense de Salud Mental, que es la instancia de asistencia pública en materia de salud mental para el Estado de Jalisco, México. Así, se evaluaron sólo a los usuarios considerados como <<asilados>> en esta institución.
Instrumentos
La evaluación de la discapacidad y funcionalidad se llevó a cabo con base en tres instrumentos: 1. el apartado de <<Actividades y Participación>> de la lista corta de cotejo de la CIF (AP–LC–CIF), 2. la Escala de Evaluación de la Actividad Global (EEAG) y 3. el Perfil de Habilidades de la Vida Cotidiana (PHVC), en virtud de que las dos primeras son medidas útiles para comparar a nuestra población con otras que padecen diferentes enfermedades físicas y mentales; así como para obtener un panorama general que permita la planeación de servicios de salud mental. Por su parte, la última medida, en tanto que específica para esquizofrenia, resulta mayormente sensible a los cambios clínicos y posibilita entonces una evaluación más precisa del impacto de los programas de rehabilitación que se implementen en un futuro.
La lista corta de cotejo de la Clasificación Internacional de Funcionamiento, Discapacidad y Salud (CIF) es una forma breve de chequeo de la CIF1 diseñada por la OMS para evaluar 169 categorías sobresalientes (de un universo de 1494). Al igual que la CIF, la lista está integrada por cuatro apartados principales: 1. Funciones y estructuras corporales. 2. Actividades y participación. 3. Factores ambientales. 4. Factores personales. Estos apartados contienen, a su vez, diferentes categorías con varios dominios que pueden evaluarse en tres ocasiones con base en una escala de cinco puntos (de 0 a 4), para obtener tres <<calificadores>>. El primero de ellos informa de la funcionalidad del paciente (si hace o no el dominio). Por su parte, el segundo calificador expresa la capacidad del paciente (si podría hacer o no el dominio sin ayuda). Finalmente, el tercer calificador nos habla de la funcionalidad respecto al dominio <<con ayuda de otro(s)>>.
Esta lista de cotejo se encuentra disponible gratuitamente en la página electrónica de la OMS. Empero, es importante tomar en cuenta que para llevar a cabo esta clasificación resulta indispensable un entrenamiento previo y contar con un amplio conocimiento y experiencia clínica en la condición a evaluar.
En el presente estudio se utilizó únicamente el apartado de <<Actividades y participación>> de esta lista corta de cotejo de la CIF (AP–LC–CIF), en virtud de que no es adecuado evaluar con la integridad de la CIF a todas las poblaciones clínicas. En el caso de los trastornos mentales graves y persistentes, las <<Funciones y estructuras>> se miden mejor con otros instrumentos específicos. Además, se consideró innecesario evaluar los <<Factores ambientales>> que conforman la dimensión de <<Factores contextuales>>, debido a que todas las personas se encuentran en un mismo ambiente (hospitalario). Se optó por calificar el grado de disfunción, con lo que, a mayor puntuación existe un mayor deterioro en el área o dominio evaluados. Los dominios incluidos en este estudio son: aprendiendo y aplicando conocimiento; tareas y demandas generales; comunicación; movilidad; autocuidado; vida doméstica; interacciones y relaciones interpersonales; áreas principales de la vida, y vida comunitaria, social y cívica. Se utilizaron los primeros dos calificadores: funcionalidad y capacidad (sin ayuda).
La Escala de Evaluación de la Actividad Global (EEAG), que se incluye en las clasificaciones de trastornos mentales de la Asociación Psiquiátrica Americana para completar el EJE V de diagnóstico multiaxial2 fue diseñada para que un clínico experimentado evalúe el nivel general de actividad de un paciente con base en una escala de 100 puntos, en la cual una mayor puntuación denota un mejor funcionamiento. Se toma en cuenta únicamente la actividad psicosocial y laboral y no deben incluirse alteraciones de la actividad debidas a limitaciones físicas o ambientales. En la mayoría de los casos las evaluaciones se refieren al periodo actual (es decir, al nivel de actividad en el momento de la evaluación), pues con esto se refleja la necesidad de atención; pero puede complementarse evaluando otros periodos de tiempo incluyendo el del alta hospitalaria. En cualquier caso goza de evidencia de validez y confiabilidad.11,12
El Perfil de Habilidades de la Vida Cotidiana (PHVC) es una medida desarrollada por Rosen et al.13 para evaluar la discapacidad específicamente en personas con esquizofrenia. Consta de 39 reactivos que cubren las dimensiones relevantes de la discapacidad que son independientes del estado sintomático del paciente. Da por resultado puntuaciones en cinco subescalas y una total. Entre más bajas sean éstas mayor es la discapacidad. Las subescalas son: Autocuidado, Comportamiento social interpersonal, Comunicación con contacto social, Comportamiento social no personal y Vida autónoma. La puntuación total de la escala es el producto de la suma de todos los reactivos, que se contestan en una escala tipo Likert de cuatro puntos. Esta medida ha demostrado validez y confiabilidad en la evaluación de pacientes con trastornos mentales crónicos, tanto en el caso de la versión original,14 como en el de la traducción al español que aquí se empleó.15
Finalmente, el diagnóstico psiquiátrico y las características clínicas y sociodemográficas se anotaron en la forma ad hoc, optándose por los datos con mayor estabilidad en el expediente clínico del paciente.
Procedimiento
La evaluación corrió a cargo de uno de los autores (RM, médico especializado en psiquiatría) y dos residentes de psiquiatría de segundo año previamente capacitados en la administración de los instrumentos (ver la sección de agradecimientos). Toda la evaluación fue a juicio del clínico, por lo que independientemente del estado mental en que los sujetos se encontraban, se obtuvo en su totalidad y se considera confiable (apartado de instrumentos).
Los datos se capturaron y analizaron en SPSS–X, para PC. Como medidas descriptivas se emplearon la media, la desviación estándar y el rango para variables continuas, y la frecuencia y el porcentaje para las categóricas. Para calcular la validez y la confiabilidad entre la AP–LC–CIF se optó por pruebas de correlación de Pearson con la EEAG, así como por el cálculo de coeficientes alpha de Cronbach para los diferentes dominios de la lista.
RESULTADOS
Se evaluó a un total de 205 pacientes. En el cuadro 1 se presentan sus características sociodemográficas y clínicas. Destaca que la mayoría eran hombres (64.9%), solteros(as) (89.3%), con un promedio de edad de 40.28±14.39 años y una escolaridad de 1.89±3.59 años. Poco más del 60% no tenía empleo ni contacto con ningún familiar, y prácticamente la mitad presentó alguna enfermedad física (48.8%). El promedio de años de hospitalización en la institución fue de 18.04±10.29. El 45.9% son originarios del Estado de Jalisco y el resto de otros Estados de la República Mexicana.
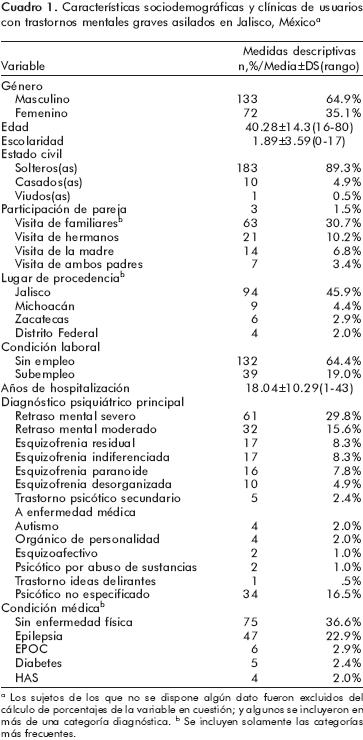
Los diagnósticos psiquiátricos de la población estudiada pueden agruparse en cuatro categorías de acuerdo a su forma de presentación y tiempo de evolución: 1. trastorno intermitente, 2. crónico estable, 3. crónico degenerativo, y 4. del desarrollo. Más de la mitad de los pacientes presentó uno de tipo <<crónico estable>> (n=118, 57.6%), y casi una cuarta parte uno <<crónico degenerativo>> (n=50, 24.4%). El diagnóstico más frecuente es el de retraso mental severo (29.8%), le sigue el moderado (15.6%), la esquizofrenia residual (8.3%), la indiferenciada (8.3%) y la paranoide (7.8%).
En relación a las características psicométricas de la lista de cotejo empleada, vale la pena señalar que, tal como se esperaba, las correlaciones entre la AP–LC–CIF y la EEAG fueron todas negativas, moderadas (superiores a .50) y estadísticamente significativas (p≤ 01) (cuadro 2). Adicionalmente, los coeficientes alpha de Cronbach fueron altos lo que sugiere estabilidad temporal de la evaluación (cuadro 3).


En el cuadro 4 se describen las puntuaciones obtenidas en las diferentes mediciones de funcionalidad y discapacidad. Para la EEAG se incluyen el promedio general y la frecuencia de casos por percentiles. En el caso del PHVC y de los dominios de AP–LC–CIF se optó por anotar las puntuaciones brutas para hacer posible la comparación con otras poblaciones, y una conversión a escala de 100 puntos que facilita el análisis intragrupo, pues las puntuaciones posibles para cada subescala y dominio varían en virtud de la diferencia en el número de reactivos que las componen.

Como puede observarse, la mayoría de los usuarios obtuvo entre 31 y 40 de puntuación en la EEAG (n=54, 26.3%); el área de mayor deterioro en actividades de la vida cotidiana (PHVC) es la relativa al contacto social interpersonal, seguida de la de autocuidado; y los dominios del AP–LC–CIF con mayor disfunción son: vida comunitaria, social y cívica; vida doméstica; interacciones y relaciones interpersonales y áreas principales de la vida (gráfica 1).

DISCUSIÓN
La población sujeta a estudio posee las características sociodemográficas y clínicas de los usuarios asilados en instituciones psiquiátricas de los países en vías de desarrollo en general y de México en particular.16 Se trata de hombres y mujeres en un rango heterogéneo de edad, con muy baja escolaridad, sin pareja, con poco o nulo apoyo familiar y con problemas de salud física importantes. Esto plantea retos especiales para el logro de programas de rehabilitación adaptados y sensibles a nuestro contexto económico y social, en donde se suman carencias que van desde recursos humanos altamente capacitados en programas de rehabilitación comunitaria, hasta posibilidades de financiamiento de hogares en la comunidad, como son los seguros de desempleo y/o discapacidad. Sin duda, tal como sugieren Lelliot et al.,17 la planificación de los servicios de salud para pacientes con trastornos mentales graves y persistentes debe contemplar tanto los aspectos técnicos–profesionales y administrativos como las peculiaridades locales, los recursos existentes y las necesidades no cubiertas en cada territorio.
En relación al nivel de funcionalidad y discapacidad, en este estudio se identificaron tres grandes grupos de pacientes con trastornos mentales graves y persistentes asilados en el Estado de Jalisco, con necesidades de atención diferentes entre sí. Por una parte, más del 30% de usuarios (con retraso mental o autismo) presenta una disfunción intensa que requiere de instalaciones altamente supervisadas. Por otro lado, poco más del 60% de los pacientes asilados en la institución (con otros trastornos mentales, y especialmente con esquizofrenia) es teóricamente susceptible de ser tratado en escenarios comunitarios de moderada a poca supervisión y no hay razón que justifique que vivan en un hospital psiquiátrico. Lamentablemente, entre éstos se distingue un muy grande subgrupo de pacientes que ha estado asilado ahí durante muchos años, lo que implica sumar un proceso de desinstitucionalización a las tareas de implementación del sistema de rehabilitación comunitaria. Llama la atención que estos pacientes no cuentan con algún apoyo familiar, por lo que este aspecto habrá de ser considerado para el manejo de sus casos particulares.
La utilización de medidas generales y específicas para la esquizofrenia permitió obtener una impresión clara de las áreas de discapacidad y funcionamiento de la población sujeta a estudio, que señala la urgencia de programas de rehabilitación diseñados ex profeso para resolver sus muy particulares necesidades. Destaca la congruencia de áreas de mayor deterioro reportadas por la medida general (AP–LC–CIF) y por la específica (PHVC). Los dominios del AP–LC–CIF con mayor disfunción fueron: vida comunitaria, social y cívica; vida doméstica; interacciones y relaciones interpersonales, y áreas principales de la vida; mientras que el área de mayor disfunción en el PHVC fue la relativa al contacto social interpersonal.
Adicionalmente, el uso del AP–LC–CIF permitió evidenciar la barrera que constituye la institucionalización psiquiátrica de los pacientes y los beneficios que pueden esperarse del nuevo modelo de atención, al menos en los dominios que implican una vida comunitaria, como el de las interacciones interpersonales o el de vida doméstica, en función de las diferencias entre el primer y segundo calificador de los dominios evaluados. Éstas resultan evidentes en la gráfica 1, siendo mayor la discapacidad reportada para el primer calificador que evalúa si el paciente realiza actualmente la actividad (en el hospital); en comparación con la del segundo calificador que describe si el paciente tiene la capacidad para llevar a cabo la actividad sin ayuda, independientemente de que actualmente la realice o no. Estas diferencias son más marcadas justo en las áreas de mayor discapacidad que están también relacionadas con la vida comunitaria (y no así, por ejemplo, para la movilidad).
La descripción general de funcionalidad, discapacidad y estado de salud de la población asilada en esta institución se antojaba como un paso esencial para gestionar, con base en la evidencia, el desarrollo de servicios comunitarios tanto para pacientes con escasa o nula posibilidad de vivir a salvo en un ambiente no protegido, como para aquellos con otro tipo de trastornos mentales intensos y persistentes de mejor pronóstico, ya fueron de reciente hospitalización o plenamente institucionalizados.
Así se sugiere, en primer lugar, dada la pobre funcionalidad, alta discapacidad y crítico estado de salud que caracteriza a prácticamente una tercera parte de los pacientes, que éstos sean canalizados a instituciones apropiadas para su cuidado, más bien <<casas hogar>> que hospitales psiquiátricos, cuyo personal bien puede ser capacitado y en todo caso subsidiado por la institución.
En segundo lugar, los recursos pueden reinvertirse en nuevas alternativas de hospitalización media y prolongada de pacientes <<difíciles de ubicar>> (difficult to place) y/o <<de comportamiento desafiante>> (chalenging behaviour) procedentes del grupo de reciente ingreso o del institucionalizado, que por otras razones presentan una alta disfunción y requieren también de estrecha supervisión, pues tal como señalan Maestro y Jiménez18 <<el cierre de hospitales psiquiátricos y los nuevos modelos asistenciales no van a suponer la desaparición de los pacientes con trastornos mentales graves y persistentes, difíciles de manejar en la comunidad>>; y será necesario, que además de una unidad de atención aguda, y en la medida del cúmulo de camas ocupadas, se disponga de instancias que si bien sean cercanas a la comunidad, ofrezcan los beneficios de cuidado intenso y protegido de los hospitales psiquiátricos. Ejemplos de éstas son la residencia–hospital (hospital–hostel) o pabellón–en casa (the ward in a house),19,20 y las unidades de media y larga estancia o comunidades terapéuticas.18 Ahí podrían aprender habilidades sociales y control de conductas perturbadoras en un entorno de cuidados especializados y continuos para proceder entonces, de acuerdo a la funcionalidad ganada, a dispositivos comunitarios de puertas abiertas por donde estarían transitando también el resto de pacientes: las casas de medio camino, las residencias supervisadas, y sus propios hogares, sea con su familia o en departamentos independientes.
Estas instancias comunitarias no son la panacea. Diversos autores han demostrado que existen dificultades también en el nuevo modelo de atención psiquiátrica, a saber: cuando la red de servicios comunitarios no es de adecuada calidad y/o accesible, una buena parte de los pacientes termina en cárceles, viviendo en la calle o bajo otras condiciones inaceptables.21 Así pues, la red de servicios de rehabilitación psiquiátrica comunitaria como la que se plantea no deberá instalarse sino hasta que se haya capacitado al personal encargado de operarla y se logre una disminución sustancial del estigma y las formas de interacción interpersonal inadecuadas (como la alta emotividad expresada), tanto entre los profesionales de la salud como entre familiares de pacientes, vecinos y comunidad en general. Se debe iniciar entonces, a la par que con la reorganización o construcción física y administrativa de las instancias, con el entrenamiento en modelos de atención continua como el tratamiento asertivo comunitario,22 así como con un intensivo programa de reducción de estigma.
Desde esta perspectiva, el presente trabajo apenas constituye un primer paso para introducir a la CIF como una herramienta útil para demostrar la necesidad de tratamiento comunitario de las personas con trastornos mentales graves y persistentes. El reto es enorme, pero sabemos que la creación de redes de servicios comunitarios es a la fecha la mejor forma de brindar atención en salud mental a las personas afectadas por un ellos23. Además, parece la forma más viable de tratar a los más de treinta mil jaliscienses que pueden padecerlos a lo largo de la vida –tomando en cuenta que la población actual de esta entidad es de seis millones y medio, que la institución pública atiende a la mitad de ésta, que no cuenta con seguridad social, y que los estudios de prevalencia de psicosis no afectivas en América Latina, en general y México24 y Jalisco* en particular concuerdan con las estimaciones internacionales que giran alrededor del uno por ciento.
El presente trabajo constituye un primer paso para introducir a la CIF como una herramienta dinámica para demostrar la necesidad de tratamiento comunitario de las personas con estos trastornos mentales. Diversos autores han mostrado que su implementación requiere tomar en cuenta otras variables,25 entre las que destacamos: la condición clínica médica y psiquiátrica, el número y tipo de incidencias o problemas conductuales, el grado y satisfacción con el soporte social, la capacidad de aprendizaje y el nivel de motivación del paciente para vivir fuera del hospital.
AGRADECIMIENTOS
A la doctora Carmen Lara, por la capacitación para la aplicación y calificación de la Clasificación Internacional del Funcionamiento, la Discapacidad y la Salud, en el marco del curso–taller que para tal propósito organizó el entonces Consejo Nacional contra las Adicciones de la Secretaría de Salud Federal, por medio de sus Servicios de Salud Mental y al doctor Louis Glicksman, del Centro de Adicciones y Salud Mental de Toronto, Canadá, por sus valiosos comentarios acerca del trabajo, en el marco de la Conferencia <<Strengthening Mental Health Research Capacity in America and the Caribbean>> de la Organización Panamericana de la Salud.
REFERENCIAS
1. Organización Mundial de la Salud. Clasificación Internacional de Funcionamiento, Discapacidad y Salud; 2001. [ Links ]
2. Asociación Psiquiátrica Americana. Manual Diagnóstico y Estadístico de los trastornos mentales: DSM–IV. México: Masson; 1994. [ Links ]
3. Wells KB, Stewart A, Hays RD, Burman MA, Rogers W et al. The functioning and well–being of depressed patients: results from the Medical Outcomes Study. JAMA 1989;262:914–919. [ Links ]
4. Hays RD, Wells KB, Sherourne CD, Rogers W, Spitzer K. Functioning and well–being outcomes of patients with depression compared with chronic general medical illnesses. Arch Gen Psychiatry 1995;52:11–19. [ Links ]
5. Olfson M, Fireman B, Weissman MM, Leon AC, Sheehan DV et al. Mental disorders and disability among patients in primary care group practice. Am J Psychiatry 1997;154:1734–1740. [ Links ]
6. Ormel J, Vonkorff M, Ustun TB, Pini S, Kirten A et al. Common mental disorders and disability across cultures: results from the WHO collaborative study and Psychological problems in general health care. JAMA 1994;272:1741–1748. [ Links ]
7. Spitzer RL, Kroenke K, Linzer M, Hann SR, Williams JB et al. Health–related quality of life in primary care patients with mental disorders: results from PRIME–MD study. JAMA 1995;274:1511–1517. [ Links ]
8. Stein LI, Santos A. Stigma and prejudice. En: Stein LI, Santos AB (eds). Assertive community treatment of persons with several mental illness. New York: Norton;1998. [ Links ]
9. Organización Mundial de la Salud. Informe sobre salud en el mundo 2001. Salud mental: Nuevos conocimientos, nuevas esperanzas; 2001. [ Links ]
10. Nieto–Moreno M, Gimeno P, Adán J, García–Olmos L, Valle L et al. Aplicación de la CIF para el estudio y evaluación del funcionamiento y discapacidad en depresión unipolar en el ámbito de la atención primaria. Actas Esp Psiquiatr 2006;34:393–396. [ Links ]
11. Endicott J, Spitzer RL, Fleiss JL, Cohen J. The Global Assessment Scale: A procedure for measuring overall severity of psychiatric disturbance. Arch Gen Psychiatry 1976;33:766–771. [ Links ]
12. Luborsky L. Clinicians' Judgments of Mental Health. Arch Gen Psychiatry 1962;7:407–417. [ Links ]
13. Rosen A, Hadzi–Pavlovic D, Parker G. The life Skills Profile: A measure assessing function and disability in schizophrenia. Schizophr Bull 1989;15:325–337. [ Links ]
14. Cannin–Spoor E, Potkin SG, Wyatt RJ. Measurement of premorbid adjustment in chronic schizophrenia. Schizophr Bull 1982;8:470–484. [ Links ]
15. Ballesteros J, Martínez L, Martín M, Ibarra N, Bulbena A. Valoración del perfil de habilidades de la vida cotidiana y de la Escala Breve de Valoración Psiquiátrica como instrumentos predictores del tiempo de ingreso hospitalario. Actas Esp Psiquiatr 2002;30:225–232. [ Links ]
16. Aguilar E, Degrott G, Hernández RP, Maza L. Psiquiatría de la pobreza I. Rasgos generales de pacientes atendidos por una institución pública en Chiapas. Psiquis 2005;14:2–12. [ Links ]
17. Lelliot P, Audini B, Knapp M, Chisholm D. The mental Health Residential Care Study: Classification of Facilities and Description of Residents. Br J Psychiatry 1996;169:139–147. [ Links ]
18. Maestro JC, Jiménez JF. Nuevas respuestas a las necesidades de hospitalización prolongada. Cuad Psiquiatr Comunitaria 2004;4:175–194. [ Links ]
19. Bennedett D. The chronic psychiatric patient today. J R Soc Med 1980;73:301–303. [ Links ]
20. Wing JF. Problems of a developing psychiatric service. En: Cawley R, Mc Lachlan G (eds.). Policy for action. London: Oxford University Press; 1973. [ Links ]
21. Lamb RL, Bachrach LL. Some perspectives on deinstitutionalization. Psychiatr Serv 2001;52:1039–1045. [ Links ]
22. Stein LI, Santos A. Assertive community treatment of persons with several mental illness. New York: Norton; 1998. [ Links ]
23. Shepherd G, Muijen M, Dean R, Cooney M. Residential care in hospital and in the community –quality of care and quality of life. Br J Psychiatry 1986;168:448–456. [ Links ]
24. Kohn R, Levac I, Caldas JM, Vicente V, Anddrade L et al. Los trastornos mentales en América Latina y el Caribe: asunto prioritario para la salud pública. Rev Panam Salud Pública 2005;18:229–240. [ Links ]
25. Fisher W, Berreira P, Séller J, White A, Lincol A, Sudders M. Long–stay patients in State Psychiatric Hospitals at the end of the 20th Century. Psychiatr Serv 2001;52:1051–1056. [ Links ]
* Becerra B, Páez F, González G, Robles R. Estudio de prevalencia de trastornos mentales en el Estado de Jalisco: Gestión basada en evidencia. Cartel presentado en las Jornadas de Investigación en Salud Mental 2000–2005 <<Investigación que genera acción>>, del Instituto Jalisciense de Salud Mental. Guadalajara: Secretaría de Salud Jalisco; 2006.














