Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Salud Pública de México
versión impresa ISSN 0036-3634
Salud pública Méx vol.47 no.5 Cuernavaca sep./oct. 2005
ARTÍCULO ORIGINAL
Factores de riesgo de cáncer cervicouterino invasor en mujeres mexicanas
Risk factors in invasive cervical cancer among Mexican women
Laura Leticia Tirado-Gómez, MC, M en CI, II, *; Alejandro Mohar-Betancourt, MC PhDII, III; Malaquías López-Cervantes, MC PhDIV; Alejandro García-Carrancá, PhDII, III; Francisco Franco-Marina, MC, M en CV; Guilherme Borges, PhDI
IDoctorado en Ciencias Biológicas, Universidad Autónoma Metropolitana. México, D.F., México
IIInstituto Nacional de Cancerología. México, D.F., México
IIIInstituto de Investigaciones Biomédicas. Universidad Nacional Autónoma de México. México, D.F
IVFacultad de Medicina, Universidad Autónoma del Estado de Morelos. Cuernavaca, Morelos, México
VFacultad de Medicina, Universidad Nacional Autónoma de México. México, D.F., México
RESUMEN
OBJETIVOS: Evaluar la asociación entre cáncer cervicouterino (CaCu) invasor y el virus del papiloma humano de alto riesgo (VPH-AR) (carga viral/tipo 16), así como con factores ginecológicos y socioeconómicos.
MATERIAL Y MÉTODOS: Estudio de casos y controles pareado individualmente (215 casos con CaCu invasor y 420 controles). La población de estudio se reclutó entre los años 2000 y 2001. Se evaluaron variables tradicionalmente asociadas con CaCu (ginecológicas y socioeconómicas) y dos variables asociadas con la presencia de VPH (carga viral y el tipo 16). La presencia de VPH-AR se determinó mediante Captura de Híbridos II. La carga viral se midió a través de unidades relativas de luz y picogramos por ml (1 RLU=1 pg/ml), divididas en cuatro categorías: negativa (<1 pg/ml), baja carga viral (1-49 pg/ml), carga viral intermedia (50-499 pg/ml) y alta carga viral (>499 pg/ml). El análisis estimó razones de momios (RM) ajustadas a través de modelos de regresión logística condicionada.
RESULTADOS: La presencia de VPH-AR incrementa en 78 veces la probabilidad de presentar CaCu invasor; cuando el VPH es tipo 16, el incremento es mayor (RM= 429.7) comparado con otros tipos (RM=64.1). Se observó una tendencia importante en la RM al elevarse la carga viral (RM=46.6 carga baja; RM=250.7 intermedia y RM=612.9 alta). Finalmente, los factores demográficos y obstétricos conocidos, incrementaron la probabilidad de CaCu invasor. No se observó asociación entre CaCu invasor y tabaquismo en la población de estudio.
CONCLUSIONES: Este estudio contribuye a la identificación de las mujeres con alto riesgo de desarrollar CaCu invasor, entre las pacientes infectadas con VPH-AR. Por otra parte, confirma la importancia de la infección de VPH-AR y refleja la carga viral del VPH-AR como cofactor y posible promotor en el desarrollo de la enfermedad. Por último, este biomarcador puede contribuir a mejorar la prevención y la detección temprana de esta enfermedad.
Palabras clave: neoplasmas de cuello uterino; virus del papiloma humano; carga viral; factores de riesgo; México
ABSTRACT
OBJECTIVE: To evaluate the association between invasive Cervical Cancer (CC) and high risk Human Papilloma Virus (HR-HPV) (viral load and type 16), along with other gynecological and socioeconomic factors.
MATERIAL AND METHODS: Individually matched case-control study (215 women with invasive CC and 420 controls). The study population was recruited between 2000 and 2001. A set of variables traditionally linked with CC (gynecological and socioeconomic factors) and two variables related to HPV infection (viral load and type 16) were assessed. Hybrid Capture II was used to detect HR-HPV DNA. Viral load was measured by light measurements expressed as relative light units (RLU) and they were categorized for analysis into four groups: negative (<1 RLU), low viral load (1-49 RLU), middle load (50-499 RLU) and high load (>499 RLU). The analysis included univariate, bivariate and multivariate techniques being the final step the estimation of Odds Ratios (OR) by means of conditional logistic regression models.
RESULTS: The probability of having invasive CC was 78 times higher in patients with infection of HR-HPV. Risk increases with HPV type 16 (OR=429.7) as compared with other types of HR-HPV (OR=64.1). An important trend was observed with the increase of the viral load (from 46.6 with low viral load; to 250.7 with intermediate and 612.9 with high load). The findings also indicate significant diferences in the viral load between cases and controls according to age groups and HR-HPV types (16 versus others high risk types). Finally, the partner-demographic and obstetrical variables related to the disease increased the risk of invasive CC. No association between CC and smoking was observed in this population.
CONCLUSIONS: This study helps in identifying women at higher risk of developing invasive CC as a subset of those patients infected with HR-HPV. The findings point strongly to the importance of the viral load in HR-HPV as a co-factor in the development of this disease. This biomarker contributes to improving the prevention and early detection of this disease and also to identify women at higher risk who carry a high viral load of HR-HPV.
Key words: cervix neoplasms; human papillomavirus; viral load; risk factors; Mexico
En los países en vías de desarrollo el cáncer cervico-uterino (CaCu) está todavía asociado a una alta mortalidad, a diferencia de lo que sucede en los países desarrollados, donde la mortalidad ha disminuido de manera considerable.1-3 En 2001, el CaCu ocupó en México el primer lugar entre los tumores malignos en la población femenina, con un total de 4 512 defunciones y una tasa de mortalidad de 18.3 por 100 000 mujeres de 25 y más años. Por otra parte, 24.4% del total de casos nuevos de neoplasias malignas, registradas durante ese año, correspondieron a CaCu. De esa cifra, 47% de los casos se presentaron en mujeres de 35 a 54 años de edad.4
A partir de la década de los años ochenta se ha identificado al virus del papiloma humano (VPH) como una causa necesaria pero no suficiente para desarrollar la enfermedad;5-7 así, Walboomers y colaboradores8 han informado que el CaCu invasor se asocia con la presencia de VPH en 99.7% de los casos. En años recientes se ha notificado la existencia de más de 100 tipos de VPH, siendo las variantes 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 68 las consideradas como de alto riesgo (AR), por encontrarse asociadas al CaCu en más de 95% de los casos.9-10 Por otra parte, se informa que otros tipos de VPH, como el 6, 11, 42, 43 y 44 muestran una débil asociación con CaCu denominándose, por tanto, tipos de bajo riesgo.9
Otros factores deben coincidir con el VPH, ya que se notifica una prevalencia de 38% de infección por VPH en mujeres sanas jóvenes,11 misma que puede remitir con el tiempo.12-13 Entre esos factores se encuentran el nivel socioeconómico bajo; el inicio temprano de la vida sexual; el antecedente de haber tenido dos o más parejas sexuales; la edad temprana del primer embarazo; tres o más partos; el uso de anticonceptivos hormonales, y el tabaquismo.14-16
Otra situación que debe considerarse es la intensidad de la infección. Con respecto a la carga viral, existen algunos estudios donde se evalúa su relación con la presencia de displasias y cáncer in situ.17-18 Asimismo, se ha notificado que las mujeres con citología normal pero con carga viral alta del tipo 16, corren un riesgo elevado de desarrollar neoplasias malignas intracervicales (NIC), sobre todo si la carga viral alta persiste a través del tiempo.17-18 Asimismo, la literatura menciona que la carga viral también predice la presencia de CaCu invasor.19-20
En México se han realizado diversos estudios sobre CaCu, algunos de tipo descriptivo y otros de casos y controles.21-26 Estos últimos se han enfocado al estudio de los factores de riesgo asociados a CaCu o a las lesiones premalignas. Otros más han evaluado las variantes y subvariantes de VPH en población mexicana.27-28 Estos estudios han ampliado el conocimiento en el área, pero hasta el momento no se ha presentado un modelo comparativo de los distintos factores de riesgo para CaCu y carga viral, ni tampoco la posible relación de estos factores con los principales tipos de VPH.
En este trabajo se presentan los resultados de un estudio de casos y controles pareado individualmente, diseñado para evaluar la asociación de la carga viral de VPH-AR y otros factores, tanto ginecológicos como socioeconómicos, con la presencia de CaCu invasor. Asimismo, se evaluó el efecto de estos factores de riesgo en mujeres con CaCu y VPH tipo 16 y en aquellas con CaCu y otros tipos de VPH-AR.
Material y métodos
Selección de casos y controles. Se tomaron como casos a mujeres con diagnóstico histopatológico de CaCu invasor, en cualquier estadío, sin que hubieran recibido alguna intervención terapéutica, y que fueran residentes, por lo menos durante el año previo al diagnóstico, de los estados de México, Morelos y Veracruz y del Distrito Federal.
Los casos fueron reclutados en el Instituto Nacional de Cancerología (INCan) de la Ciudad de México, en cinco clínicas de displasia del estado de Veracruz (Coatzacoalcos, Poza Rica, Río Blanco, Veracruz y Xalapa) y en la clínica de displasias de la ciudad de Cuernavaca, entre enero de 2000 y septiembre de 2001. La identificación de los casos se efectuó en la consulta externa de acuerdo con la signología observada y a los resultados de los exámenes que se realizaron en el primer nivel de atención. La confirmación del diagnóstico se hizo a través de colposcopía y del estudio histopatológico.
Para cada uno de los casos identificados se eligieron dos controles que fueran mujeres residentes del mismo estado que el caso índice, con edad comprendida en un intervalo de ±5 años, con antecedente de vida sexual y sin antecedente de haber padecido algún tipo de cáncer. Los controles fueron seleccionados entre las acompañantes de pacientes que asistían al INCan, o bien a las clínicas de displasias. A todos los controles se les tomó una citología vaginal y una muestra para identificar VPH-AR.
Los controles cuyo resultado citológico indicó alguna alteración y/o datos de proceso infeccioso, o bien donde la captura de híbridos fue positiva a la presencia de VPH-AR, se remitieron a las unidades médicas correspondientes, según su condición de adscripción, con el propósito de que se les proporcionara el tratamiento correspondiente y/o su control posterior.
Los diagnósticos citológico e histopatológico de los casos y los diagnósticos citológicos de los controles se llevaron a cabo en el Departamento de Patología del INCan. La detección y la tipificación de VPH-AR, tanto en casos como en controles, se realizaron en el Laboratorio de Biología Molecular del Instituto de Investigaciones Biomédicas de la Universidad Nacional Autónoma de México.
Consentimiento informado. De manera previa a la entrevista y a la toma de muestras, a cada caso o control se le daba por escrito y de manera verbal una explicación clara y detallada de su participación en el estudio (entrevista y toma de exudado vaginal para las pruebas de Pap y VPH). Posteriormente se les solicitó su firma o su huella dactilar para el consentimiento informado.
Población de estudio. Se identificaron 228 casos y 456 controles. En nueve de los casos (3.9%) la muestra biológica fue insuficiente para identificar DNA de VPH-AR, al igual que en dos de los 456 controles (0.4%). De los 219 casos restantes, cuatro no tuvieron suficiente muestra para identificar VPH16; lo mismo sucedió en 18 de los 454 controles. La muestra final con datos válidos para este trabajo fue de 215 casos y 420 controles. Cabe mencionar que el pareamiento se mantuvo pero con razón variable de los conjuntos, es decir, 205 conjuntos con razón de 2:1 y 10 conjuntos con razón de 1:1.
Entrevista. Los casos y controles fueron entrevistados en el INCan y en las clínicas de displasias mediante un cuestionario estandarizado y previamente validado, durante una prueba piloto.
El personal que participó en la recolección de la información, fue capacitado previamente por medio de la aplicación de las entrevistas a pacientes con diagnóstico de CaCu identificados en el INCan, pero que no participaron en el grupo de estudio.
Variables. Las variables incluidas en el cuestionario fueron: demográficas, antecedentes gineco-obstétricos, actividad sexual y socioeconómicas. Los aspectos demográficos incluyeron: edad, alfabetismo y escolaridad. Los antecedentes gineco-obstétricos se exploraron a partir de las siguientes variables: número de partos, presencia de infecciones vaginales y uso de anticonceptivos hormonales. La actividad sexual se evaluó considerando la edad de inicio de vida sexual activa. Finalmente, se incluyó también el antecedente de consumo de tabaco en algún momento de la vida.
Se construyó un índice socioeconómico que incluyó las siguientes variables: número de contribuyentes al ingreso familiar; situación de la vivienda; materiales de construcción de la vivienda en piso, techo y muros de la vivienda; disponibilidad de cocina y de agua entubada; tratamiento del agua de consumo; forma de eliminación de excretas; disponibilidad de luz eléctrica y número de focos en la vivienda. Dicho índice tuvo una buena confiabilidad (a de Cronbach= 0.74) y permitió clasificar a los participantes en tres niveles: bajo, medio y alto.
Prueba para VPH. Se tomó una muestra de células del canal endocervical para identificar el VPH-AR, empleando para ello el cepillo proporcionado con las instrucciones específicas del proveedor (Digene Cervical Sampler, Digene Corp., Gaithersburg, MD, EUA)29; las muestras se conservaron a -4°C hasta su procesamiento, una semana después. La técnica empleada para la identificación de VPH-AR fue la Captura de Híbridos II (CH-II)29 que permite la detección cuantitativa y cualitativa de 13 tipos de DNA de VPH-AR (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68). La bióloga encargada de la realización de la Captura de Híbridos desconocía si la muestra procedía de casos o de controles.
Las muestras fueron desnaturalizadas y, posteriormente, la mezcla de las 13 se hibridizó con un cocktail específico de ácido ribonucleico (RNA) de VPH-AR. Se colocó cada muestra conteniendo el híbrido en una microplaca y posteriormente se agregaron anticuerpos antihíbridos conjugados con fosfatasa alcalina. Los anticuerpos específicos se detectaron agregando un sustrato quimioluminiscente (CDP-Star with Emerald II).
El sustrato reacciona con la fosfatasa alcalina unida a los híbridos emitiendo luz, la cual es medida como unidades relativas de luz (URL) en un luminómetro (DML 2000, Digene Corp.). La intensidad de la luz emitida denota la presencia o ausencia de ADN de VPH en las muestras. El parámetro empleado como control positivo es una solución con 1pg/ml de una construcción de DNA que contiene VPH-AR.
El punto de corte empleado para identificar presencia de DNA de VPH-AR fue 1.0 pg/ml=1 URL; es decir, las muestras <1.0 pg/ml fueron consideradas como negativas para DNA de VPH-AR, mientras que las >1.0 pg/ml se consideraron como positivas. Para fines de análisis y de acuerdo con la distribución observada de las URL en la población de estudio, se establecieron tres categorías: +=baja carga viral (1 a 49 pg/ml), ++=carga viral intermedia (50 a 499 pg/ml) y +++=alta carga viral (>499 pg/ml). La proporción de casos en cada una de estas categorías fue de 32% aproximadamente.
En un intento por validar estos puntos de corte, se realizó un análisis de sensibilidad y especificidad de los mismos. La sensibilidad fue de 95.8%, la especificidad de 84.8% y el valor predictivo positivo de 76.3%. Por último, el área bajo la curva tuvo un valor de 93.3%, sugiriendo un excelente desempeño del punto de corte.
La técnica empleada para la identificación del tipo 16 fue la Captura de Híbridos I (CH-I), en conjunción con el kit de prueba para VPH 16 (Diseñe Corp. Gaithersburg, MD EUA).29
Análisis de la información. La información recolectada en los cuestionarios y los resultados de las citologías, de las biopsias y de la captura de híbridos se elaboró una base de datos, empleando el paquete D-Base IV.
La información se validó por medio de doble captura y por frecuencias simples. El análisis de variables continuas se realizó con medidas de tendencia central y de dispersión al 95% de confianza. El análisis pareado se utilizó para el cálculo de razones de momios y estimación de intervalos de confianza al 95% para las variables categóricas.30 Finalmente se estimaron las razones de momios ajustadas, mediante modelos de regresión logística condicionada con una razón variable de conjuntos, empleando el paquete estadístico STATA 7.0.31
Resultados
Características de la población de estudio. En el cuadro I se muestra la distribución proporcional de los casos y controles según entidad federativa, siendo la siguiente: Veracruz: 38%; Estado de México: 29%; Distrito Federal: 21%, y Morelos: 12%. El promedio de edad para los casos fue de 49.2 años y para los controles de 48.2 años, con una edad mínima de 25 y 22 años y una edad máxima de 92 y 87 años, respectivamente. Estas diferencias no fueron estadísticamente significativas. De los casos, 56% tuvieron una edad menor de 50 años.
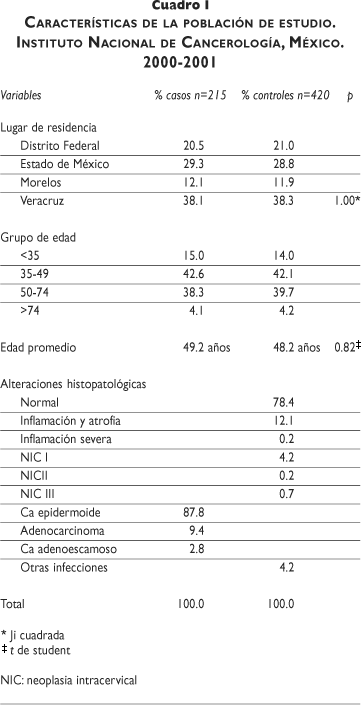
La distribución de los casos según la etapa clínica de CaCu al ingresar al estudio fue la siguiente: estadío I: 21.8%; estadío II: 39.1%; estadío III: 33.1% y estadío IV: 2%. En 4% (nueve pacientes) de los casos, no fue posible determinar la etapa clínica, debido a que las pacientes acudieron a consulta en una sola ocasión. El tipo histológico, de acuerdo con el reporte de la biopsia, en 87.8% de los casos, fue cáncer epidermoide, seguido de adenocarcinoma (9.4%) y carcinoma adenoescamoso (2.8%) (cuadro I).
El resultado de la prueba de Papanicolaou, de acuerdo con la Sociedad Americana de Colposcopía y Patología Cervical (ASCCP),31 en 78% de los controles, fue normal; en 12% se registró inflamación y atrofia; en 5% se presentó algún grado de neoplasia intracervical (NIC I 4.2%; NIC II 0.2 % y NIC III 0.7%), y en 4% se indicó presencia de proceso infeccioso.
Factores asociados a CaCu invasor. Se encontró que una serie de factores se asociaron con un incremento en la probabilidad de desarrollar CaCu: analfabetismo (RMp=4.8); ausencia de escolaridad (RMp=12.5); falta de seguridad social (RMp=5.7); consumo de tabaco en algún momento de la vida (RMp=0.7); nivel socio-económico bajo (RMp=10.8); más de tres partos (RMp=4.2): uso de anticonceptivos hormonales (RMp=1.6); presencia de infección vaginal (leucorrea) en los últimos tres meses (RMp=2.7) e inicio de la vida sexual activa antes de los 20 años (RMp=2.6).
La presencia de VPH-AR incrementa en 78 veces la probabilidad de desarrollar la enfermedad. La probabilidad es mucho mayor cuando el tipo de VPH es 16 (RMp= 429.8) que cuando es de otro tipo (RMp=64.1). Por otro lado, existe una tendencia a que la probabilidad se incremente con los niveles de carga viral al pasar de 46.5 cuando es baja, a 250.7 cuando es intermedia y a 612.9 cuando es alta (cuadro II).
Análisis de regresión logística condicional múltiple. A partir del análisis pareado, se identificaron las variables con mayor fuerza de asociación con CaCu invasor, y se elaboró un modelo final para evaluar el efecto del tipo y de la carga viral en el desarrollo del CaCu invasor. El nivel socioeconómico se incluyó en el modelo como variable continua (cuadro III).
El cuadro III permite observar dos aspectos importantes: en primer lugar, que el aumento en la carga viral se asocia con un incremento en el riesgo de CaCu; en segundo lugar, que en cada nivel de carga viral, el riesgo es mayor cuando el tipo de VPH es 16.
Otras variables asociadas con el desarrollo de la enfermedad mostraron en el modelo final efectos independientes, incluso mayores que los observados en el análisis pareado. Es el caso de la presencia de infección cervicovaginal, manifestada a través de la leucorrea, con una razón de momios ajustada de 5.2 y de la falta de acceso a la seguridad social con una razón de momios ajustada de 8.8. Finalmente, el índice socioeconómico muestra que las mujeres con menor nivel tienen una probabilidad 1.6 veces mayor de presentar la enfermedad que aquellas con mejor nivel socioeconómico.
En seguida, se procedió a realizar un análisis de sensibilidad, eliminándose los controles con neoplasia intracervical I, II y III y se corrió nuevamente el modelo presentado en el cuadro III. Como era de esperarse, las estimaciones de la razón de momios se incrementaron para todos los niveles de la carga viral/tipo viral. Por ejemplo el grupo de VPH-AR (no 16) y carga viral alta pasó de RM=527.7 a RM=1081.8, y la presencia de infección vaginal (leucorrea) en los últimos tres meses pasó de RM=5.2 a RM=5.9 (datos no indicados en cuadro). Así, las cifras que se presentan en el cuadro III pueden ser vistas como estimaciones conservadoras de la probabilidad de desarrollar la enfermedad.
Factores de riesgo en casos positivos y negativos a VPH16. En el cuadro IV se presenta un análisis en paralelo para dos grupos de casos de CaCu: aquellos que tuvieron VPH16 (n=97 casos) y los 109 casos que tuvieron otros tipos de VPH de alto riesgo (18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68) (n=109 casos). Este cuadro sugiere que los factores de riesgo tradicionalmente asociados al CaCu tienen un impacto similar en cada estrato de tipos virales.
Discusión
En este estudio, realizado en 215 mujeres mexicanas con CaCu invasor y edades entre 25 y 87 años, se encontró que 95.8% tuvo antecedente de infección por VPH-AR, prevalencia similar a la notificada en otros estudios.8 Del total de mujeres con CaCu invasor e infectadas por VPH-AR, 45.1% correspondieron a VPH16, porcentaje similar a los notificados en otros trabajos en México24,25,27,32 y en otros países.6,9,33
La frecuencia de VPH-AR negativo en los casos de CaCu fue de 4.2%, al igual que en otros estudios.11 Cabe aclarar que, en 1999, Walboomers10 notificó la presencia de DNA de VPH en 99.7% de los casos de CaCu y mencionó que proporciones menores pueden deberse a tomas inadecuadas de las muestras o a alteraciones que afectan el gen L1 del VPH, que es el blanco de la prueba de reacción en cadena de la polimerasa (PCR). En el caso presente, se consideró que pudo deberse a la sensibilidad propia de la prueba empleada (Captura de Híbridos II) misma que, de acuerdo con la literatura, es de 96.6%.29
Asimismo se encontró que otros factores de riesgo normalmente asociados con el desarrollo de CaCu invasor, tales como el inicio de la vida sexual activa antes de los 20 años,17 paridad >317 y el nivel socio-económico,16 también incrementaron la probabilidad de padecer CaCu.
Un hallazgo muy particular fue que el tipo viral y la carga viral fueron factores asociados al CaCu, como ya se ha señalado en otras investigaciones.17-20,33 Sin embargo, fue posible demostrar que estos dos factores son, en realidad, independientes el uno del otro: la carga viral incrementa la probabilidad de desarrollar CaCu invasor, y el tipo 16 se asocia a riesgos más elevados que otros tipos de VPH-AR en cada nivel de carga viral. Estos resultados pueden apoyar la hipótesis de Peitsaro y colaboradores34 que establece que la alta carga viral incrementa el riesgo de los eventos iniciadores de displasias, como es la integración viral, independientemente de si la alta carga viral refleja la extensión de la infección o el incremento del número de copias virales.
Por otra parte, el aumento de riesgo asociado con el VPH16 no ocurre sólo en función de una mayor carga viral encontrada en estas pacientes, sino que implica una mayor patogenicidad de este virus, como lo mencionan Hudelist G. y colaboradores35 al decir que el VPH16 parece ser capaz de inducir la transformación neoplásica maligna sin previa integración de su DNA.
Además de la patogenicidad propia del virus, existen otros aspectos como son los factores de riesgo relacionados con el entorno social de las personas. Así, la literatura indica que los bajos niveles socioeconómicos y educativos, impiden el acceso a los servicios de salud y, por ende, a la detección temprana de la enfermedad.36-37 En concordancia con estos estudios, se observó que la falta de seguridad social fue el cofactor más importante en la asociación entre VPH-AR y CaCu, lo que era de esperarse pues al INCan acude población abierta.
Otro aspecto relacionado con el entorno social es la conducta individual de las personas en el terreno de la sexualidad, ya que de ello dependerá en un momento dado la probabilidad de infección por VPH. Puede pensarse que mujeres que inician su vida sexual activa antes de los 20 años de edad, tienen mayor actividad sexual y, por consiguiente, más tiempo de exposición y probabilidades de estar en contacto con el VPH-AR, o bien tener mayor cantidad de inóculo. En este estudio se observó un incremento en el riesgo de CaCu invasor cuando las mujeres iniciaron su vida sexual activa antes de los 20 años de edad, lo cual también puede deberse a la inmadurez del cuello uterino como mencionan algunos autores.38
La respuesta inmune es otro aspecto que cabe considerar: algunos autores39-41 informan que las mujeres con inmunosupresión grave (CD(4)/microL<100) tienen mayor riesgo de presentar una anormalidad citológica y alta carga viral de VPH de alto riesgo, debido a la persistencia de la infección.
Una limitación del presente estudio es la medición de la carga viral, ya que se utilizó el método semi-cuantitativo de CH-II. Se ha señalado que, donde se realiza dicha medición, es deseable calcular y ajustar por el número de células, puesto que el número de copias virales depende del número de células o del ADN obtenido.17,37,39 Otras limitantes son el tiempo de infección y el tamaño de la lesión, ya que pueden influir en la magnitud de la carga viral, y en este estudio dichas variables no se incluyeron. El presente trabajo está limitado a mujeres con CaCu invasor, y los resultados no son necesariamente extrapolables a los estadíos mas tempranos de esta enfermedad.
Quizá la prueba de PCR en tiempo-real sea la tecnología de mayor sensibilidad, pero aún no existe información suficiente para que se le considere como el método estándar. La CH-II detecta altas cargas virales, por lo que permite identificar pacientes con infección activa, elegibles para seguimiento y vigilancia. Sin embargo, el problema de error de muestreo será una limitante hasta no obtener un método validado para evaluar el número de copias virales en la infección por VPH.42
En conclusión el estudio destaca la variabilidad biológica en relación con el tipo de VPH y carga viral, siendo el VPH16 el más frecuente en mujeres con CaCu invasor. Por otra parte, el comportamiento de la carga viral de VPH-AR mostró una tendencia dosis-respuesta.
La información obtenida en este trabajo es relevante ya que, a través de la tipificación viral y la carga viral, junto con el estudio de los factores de riesgo para la enfermedad conocidos previamente, permitirá identificar a mujeres con alto riesgo de desarrollar la enfermedad. Por otra parte, confirma la importancia de la infección de VPH-AR y refleja a la carga viral del VPH-AR como cofactor y posible promotor en el desarrollo de la enfermedad. Por último, este biomarcador puede contribuir a mejorar la prevención y la detección temprana de esta enfermedad.
Agradecimiento
Los autores agradecen a la bióloga Miriam Guido su apoyo en el procesamiento de las muestras para la identificación de VPH-AR y VPH16. Asimismo, agradecen la colaboración de la LTS Blanca Vela Rodríguez y de la Lic. en Enf. Leticia Atonal Rocha, responsables de las entrevistas.
Referencias
1. Sherris J, Herdman C, Elias C. Cervical cancer in the developing world. West J Med 2001;175:231-233. [ Links ]
2. Mohar A, Frias-Mendivil M. Epidemiology of cervical cancer. Cancer Invest 2000; 18:584-590. [ Links ]
3. Tremont-Lukats IW, Teixeira GM. Cervical cancer decreasing, but not everywhere. Lancet 1997; 350:449. [ Links ]
4. Registro Histopatológico de Neoplasias Malignas (RHNM). M[exico, DF: Dirección General de Epidemiología. Secretaría de Salud, 2001. [ Links ]
5. Bosch FX, Munoz N. The viral etiology of cervical cancer. Virus Res 2002; 89:183-190. [ Links ]
6. Muñoz N. Human papillomavirus and cancer: the epidemiological evidence. J Clin Virol 2000 19:1-5. [ Links ]
7. Burd EM. Human papillomavirus and cervical cancer. Clin Microbiol Rev 2003; 16:1-17. [ Links ]
8. Walboomers JM, Jacobs MV, Manos MM, Bosch FX, Kummer JA, Shah KV, et al. Human papillomavirus is a necessary cause of invasive cervical cancer worldwide. J Pathol 1999; 189(1):12-9. [ Links ]
9. Clifford GM, Smith JS, Plummer M, Munoz N, Franceschi S. Human papillomavirus types in invasive cervical cancer worldwide: a meta-analysis. Br J Cancer 2003; 88:63-73. [ Links ]
10. Muñoz N, Bosch FX, de Sanjose S, Herrero R, Castellsague X, Shah KV, et al. Epidemiologic classification of human papillomavirus types associated with cervical cancer. N Engl J Med 2003; 348:518-527. [ Links ]
11. Collins S, Mazloomzadeh S, Winter H, Blomfield P, Bailey A, Young LS, et al. High incidence of cervical human papillomavirus infection in women during their first sexual relationship. BJOG 2002;109:96-98. [ Links ]
12. Moscicki AB, Shiboski S, Hills NK, Powell KJ, Jay N, Hanson EN, et al. Regression of low-grade squamous intra-epithelial lesions in young women. Lancet 2004; 364(9446):1678-83. [ Links ]
13. Woodman CB, Collins S, Winter H, Bailey A, Ellis J, Prior P, et al. Natural history of cervical human papillomavirus infection in young women: a longitudinal cohort study. Lancet 2001; 357:1831-1836. [ Links ]
14. De Villiers EM. Relationship between steroid hormone contraceptives and HPV, cervical intraepithelial neoplasia and cervical carcinoma. Int J Cancer 2003;103:705-708. [ Links ]
15. Atalah E, Urteaga C, Rebolledo A, Villegas RA, Medina E, Csendes A. Diet, smoking and reproductive history as risk factor for cervical cancer. Rev Med Chil 2001; 129:597-603 [ Links ]
16. Faggiano F, Partanen T, Kogevinas M, Boffetta P. Socioeconomic differences in cancer incidence and mortality. IARC Sci Publ 1997; 138:65-176. [ Links ]
17. Sun CA, Liu JF, Wu DM, Nieh S, Yu CP, Chu TY. Viral load of high-risk human papillomavirus in cervical squamous intraepithelial lesions. Int J Gynaecol Obstet 2002; 76: 41-7. [ Links ]
18. Van Duin M, Snijders PJ, Schrijnemakers HF, Voorhorst FJ, Rozendaal L, Nobbenhuis MA, et al. Human papillomavirus 16 load in normal and abnormal cervical scrapes: an indicator of CIN II/III and viral clearance. Int J Cancer 2002; 98: 590-595. [ Links ]
19. Sun CA, Lai HC, Chang CC, Neih S, Yu CP, Chu TY. The significance of human papillomavirus viral load in prediction of histologic severity and size of squamous intraepithelial lesions of uterine cervix. Gynecol Oncol 2001; 83:95-9. [ Links ]
20. Lorincz AT, Castle PE, Sherman ME, Scott DR, Glass AG, Wacholder S, et al. Viral load of human papillomavirus and risk of CIN3 or cervical cancer. Lancet 2002; 360: 228-229 [ Links ]
21. González-Garay ML, Barrera-Saldaña HA, Aviles LB, Alvarez-Salas LM, Gariglio P. Prevalence in two Mexican cities of human papillomavirus DNA sequences in cervical cancer. Rev Invest Clin 1992; 44:491-9. [ Links ]
22. Vargas-Hernández VM. Human papilloma virus. Epidemiologic, carcinogenic, diagnostic and therapeutic aspects. Ginecol Obstet Mex 1996; 64:411-417. [ Links ]
23. Sánchez-Vega JT, Torres ME, Tay-Zavala J, Ruíz-Sánchez CD, Romero Cabello R. Frequency of intraepithelial neoplasia of the cervix and risk factors in women in Mexico City. Ginecol Obstet Mex 1997; 65:3-7. [ Links ]
24. Torroella-Kouri M, Morsberger S, Carrillo A, Mohar A, Meneses A, Ibarra M, et al. HPV prevalence among Mexican women with neoplastic and normal cervixes. Gynecol Oncol 1998, 70:115-120. [ Links ]
25. Hernández-Hernández DM, García-Carranca A, Guido-Jiménez MC, González-Sánchez JL, Cruz-Talonia F, Apresa-García T, et al. High-risk human papilloma virus and cervical intraepithelial neoplasia in women at 2 hospitals in Mexico City. Rev Invest Clin 2002; 54:299-306. [ Links ]
26. Hernández-Avila M, Lazcano-Ponce EC, Berumen-Campos J, Cruz-Valdez A, Alonso de Ruiz PP, González-Lira G. Human papilloma virus 16-18 infection and cervical cancer in Mexico: a case-control study. Arch Med Res 1997; 28:265-71. [ Links ]
27. Berumen J, Ordóñez RM, Lazcano E, Salmeron J, Galvan SC, Estrada RA, et al. Asian-American variants of human papillomavirus 16 and risk for cervical cancer: a case-control study. J Natl Cancer Inst 2001; 93: 1325-1330. [ Links ]
28. Lizano M, García-Carrancá A.Molecular variants of human papillomaviruses types 16, 18, and 45 in tumors of the uterine cervix in Mexico. Gac Med Mex 1997; 133 Suppl 1:43-8. [ Links ]
29. Digene Corporation. Digene HPV test hybrid capture II test. In vitro test. Asignal amplified hybridization microplate assay for the chemiluminescent of human papillomavirus, 1998. [ Links ]
30. Kelsey JJ, Thompson WD, Evans AA. Methods in observational epidemiology. Oxford: Oxford University Press, 1986. [ Links ]
31. Cox JT. American Society for Colposcopy and Cervical Pathology. The clinician's view: role of human papillomavirus testing in the American Society for Colposcopy and Cervical Pathology Guidelines for the management of abnormal cervical cytology and cervical cancer precursors. Arch Pathol Lab Med 2003;127(8):950-8. [ Links ]
32. Torres Lobaton A, Rojo Herrera G, Torres Rojo A, Hurtado Estrada G, Roman Bassaure E. Cervical cancer. Current view of its epidemiology and risk factors. Ginecol Obstet Mex 2004; 72:466-74. [ Links ]
33. Moberg M, Gustavsson I, Wilander E, Gyllensten U. High viral loads of human papillomavirus predict risk of invasive cervical carcinoma. Br J Cancer 2005; 92(5): 891-4. [ Links ]
34. Peitsaro P, Johansson B, Syrjanen S. Integrated humanpapillomavirus type 16 is frequently found in cervical cancer precursors as demonstrated by a novel quantitative real-time PCR technique. J Clin Microbiol 2002; 40(3): 886-91. [ Links ]
35. Hudelist G, Manavi M, Pischinger KI, Watkins-Riedel T, Singer CF, Kubista E, Czerwenka KF. Physical state and expression of HPV DNA in benign and dysplastic cervical tissue: different levels of viral integration are correlated with lesion grade. Gynecol Oncol 2004; 92(3): 873-80. [ Links ]
36. Lazcano Ponce EC, Nájera-Aguilar P, Buiatti E, Alonso-de-Ruíz P, Kuri P, Cantoral L et al. The cervical cancer screening program in Mexico: problems with access and coverage. Cancer Causes Control 1997; 8:698-704. [ Links ]
37. Hernández-Avila M, Lazcano-Ponce EC, de Ruíz PA, Romieu I. Evaluation of the cervical cancer screening programme in Mexico: a population-based case-control study. Int J Epidemiol 1998; 27:370-376. [ Links ]
38. Muñoz N. Human papillomavirus and cancer: the epidemiological evidence. J Clin Virol 2000;19:1-5. [ Links ]
39. Levi JE, Kleter B, Quint WG, Fink MC, Canto CL, Matsubara R, et al. High prevalence of human papillomavirus (HPV) infections and high frequency of multiple HPV genotypes in human immunodeficiency virus-infected women in Brazil. J Clin Microbiol 2002; 40:3341-3345. [ Links ]
40. Levi JE, Fink MC, Canto CL, Carretiero N, Matsubara R, Linhares I, et al. Human papillomavirus prevalence, viral load and cervical intraepithelial neoplasia in HIV-infected women. Braz J Infect Dis 2002; 6:129-135. [ Links ]
41. Palefsky, J.M. et al. Cervicovaginal human papillomavirus infection in human immunodeficiency virus-1 (HIV)-positive and high-risk HIV-negative women. J Natl Cancer Inst 1999; 91(3):226-236. [ Links ]
42. Ifner T, Villa LL. Human papillomavirus technologies. J Natl Cancer Inst Monogr 2003; 31 :80-88. [ Links ]
Fecha de recibido: 18 de marzo de 2005
Fecha de aprobado: 15 de julio de 2005
Este proyecto fue financiado parcialmente por el CONACyT, a través del donativo 26198-M.
Este artículo es un producto del trabajo de tesis para obtener el grado de Doctor en Ciencias Biológicas de la UAM-Xochimilco.
Resultados preliminares de este trabajo se presentaron en la 21th International Papillomavirus Conference en la Ciudad de México, D.F., 22-26 de febrero de 2004.
Solicitud de sobretiros: Dr. Guilherme L. Borges. Departamento de Atención a la Salud. Universidad Autónoma Metropolitana.
Calz. Del Hueso Nº 1100, Col. Villa Quietud, Coyoacán, 04960 México, D. F. Correo electrónico: guimarae@cueyatl.uam.mx














