Introducción
La lactancia materna (LM) es el alimento ideal para el recién nacido (RN), al menos durante los primeros seis meses de vida, ya que aporta beneficios a corto y largo plazo en la salud de las madres y niños; igualmente representa un factor de protección contra la mortalidad y morbilidad infantil.1,2 A pesar de lo anterior, la LM ha disminuido en todo el mundo, incluyendo Colombia.3
Se conoce que el contacto piel a piel (CPP) al momento del nacimiento entre madre e hijo tiene efectos positivos como mejorar la frecuencia de la LM, en cuanto a la proporción de madres que la inician, en su duración así como en lograr que la lactancia sea exclusiva.4 Esta intervención consiste en colocar al RN boca abajo en contacto con la piel del abdomen o el pecho desnudo de la madre posterior al nacimiento.5 El momento de inicio del CPP puede ser inmediato (primeros 10 minutos) y temprano (después de la primera hora), pero no es claro si alguna de estas dos modalidades es más efectiva para lograr una LM exitosa.4
A pesar de sus beneficios, se conoce que el CPP se practica poco,6 principalmente por falta de estandarización de la intervención, ausencia de guías de manejo y costos asociados a esta intervención.7-9 Asimismo, faltan estudios para determinar qué momento del CPP (inmediato vs. temprano) es más efectivo y seguro. Se han reportado complicaciones asociadas al CPP como colapso súbito y apnea, con incidencias entre 2.6 y cinco casos por 100,000 nacimientos, además de muerte (hasta 1.1 muertes por 100,000 nacidos vivos).10,11
Actualmente, el grado de recomendación para CPP es bajo en virtud de que los estudios sobre eficacia y seguridad tienen limitaciones,12,13 por lo que nuestro grupo de investigación está desarrollando un ensayo clínico aleatorizado (ECA) para comparar la efectividad y seguridad entre el CPP inmediato y el CPP temprano.14
Los análisis intermedios o interinos de los ECA se llevan a cabo por razones éticas, científicas o económicas y dependiendo de los resultados, se decide continuar o parar el estudio. Al respecto, vale la pena señalar que este tipo de análisis se prevé con antelación y los resultados obtenidos no comprometen la validez o integridad del protocolo original.15 Bajo este contexto, en el ECA sobre el CPP señalado14 se planeó la realización del análisis interino al momento de haber reclutado a la mitad de los participantes que se incluirían (ClinicalTrials.gov: NCT02687685).
Por tanto, el objetivo de este estudio es evaluar, mediante análisis interino, la efectividad (definida principalmente como LM exclusiva durante los primeros tres meses de vida) y seguridad (desenlaces fisiológicos y complicaciones) del CPP inmediato en comparación con el CPP temprano.
Material y métodos
El ECA en curso es un estudio multicéntrico y ciego simple. Se incluyeron dos instituciones de salud de referencia para la región de Sabana Centro, Cundinamarca, Colombia (Hospital El Salvador de Ubaté y el Hospital Universitario de La Samaritana-Unidad Funcional de Zipaquirá).
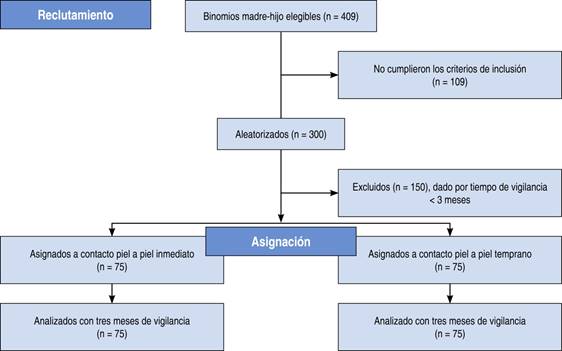
El reclutamiento de participantes en el estudio inició en noviembre de 2018. Los criterios de inclusión son RN sanos, a término, estables al nacimiento, con indicación de alojamiento conjunto y cuyas madres desean proporcionar LM. Los criterios de exclusión: madres y neonatos con complicaciones en el trabajo de parto y nacimiento, o bien RN con malformaciones congénitas mayores, gestaciones múltiples así como cuando se identifica alguna contraindicación para la LM.
El protocolo completo del ECA se encuentra ya publicado.14 Para fines de este estudio, presentamos una síntesis de los principales aspectos metodológicos. Se calculó un tamaño de muestra de 300 RN. La aleatorización se da por un proceso generado por computadora, centralizado en la oficina de la Organización por Investigación a Contrato (CRO), la cual es externa al grupo de investigación, y con una estrategia de bloques permutados (seis RN por bloque). El tipo de intervención, ya sea CPP inmediato o CPP temprano, se da a conocer hasta el momento del periodo expulsivo de trabajo de parto.
Dadas las características de la intervención no es posible el cegamiento, por lo que solamente quienes realizan los análisis estadísticos se mantienen ciegos al tipo de intervención. De tal forma que este grupo no participa en el reclutamiento, intervención o seguimiento de los participantes.
Intervención
El CPP inmediato (maniobra experimental) se realiza desde el nacimiento, manteniendo al binomio madre-hijo de forma continua por una hora, sin interrupciones. Durante la intervención se realizan las maniobras inmediatas para la adaptación del RN, mientras que las maniobras mediatas se difieren hasta concluir el periodo de contacto. En caso de que la madre así lo desee, el RN puede posteriormente regresar al CPP.
Por otro lado, el CPP temprano se consideró la intervención control. Ésta se inicia a la hora de la vida, posterior a la realización de las medidas de adaptación neonatal. El RN se deja en contacto con su madre por una hora, sin interrupciones. Igualmente, se permite que la madre continúe en CPP, si lo desea.
Tanto para el grupo experimental como para el control, las madres y los RN son vigilados continuamente por un profesional de la salud, monitoreando frecuencia cardiaca, saturación de oxígeno y temperatura.
Variables de desenlace
El desenlace principal se definió como el tiempo de LM exclusiva. Para su evaluación, la vigilancia fue vía telefónica una vez por mes durante los primeros seis meses de vida. La entrevista se realiza mediante una asistente de investigación capacitada, quien aplica una encuesta a la madre a fin de categorizar el tipo de alimentación que se da al lactante de acuerdo con las recomendaciones de la OMS16 (lactancia exclusiva, lactancia predominante, lactancia parcial, alimentación complementaria). Con base en esta información se categoriza en lactancia exclusiva o no.
Desenlaces interinos de eficacia: LM exclusiva a tres meses de seguimiento, así como los siguientes indicadores tempranos de lactancia materna: inicio de lactancia materna (momento en el que el neonato realiza su primera toma al seno con relación al nacimiento, más o menos de una hora), competencias del recién nacido en la lactancia (basadas en el puntaje del instrumento Infant Breastfeeding Assessment Tool-IBFAT, definiendo LM efectiva con puntaje ≥ 9 y LM no efectiva < 9). 17
Con respecto a la seguridad, se definieron desenlaces fisiológicos y complicaciones durante el CPP. El registro de estos datos es recolectado por el grupo investigador, quienes registran los signos vitales a partir de un monitor durante el CPP así como por observación directa de las complicaciones, durante la vigilancia del binomio. En ambos grupos, al inicio y al término de la hora del CPP se recolecta: frecuencia cardiaca (FC) y saturación arterial de oxígeno (SaO2) preductal (muñeca derecha) que se miden con pulsioximetría, y la temperatura se mide con sensor en región de piel abdominal.
Desenlaces interinos de seguridad (estabilidad fisiológica): Los valores considerados normales: FC de 100 a 190 latidos por minuto (lpm),18 saturación de oxígeno > 86%19 y temperatura 36-37.5 grados centígrados.20 Con los datos de la temperatura después y antes del CPP se determinó si el RN alcanzó termorregulación. Por último, también se reconocieron los casos de RN con pérdida de peso > 10%, de acuerdo a la diferencia del peso al nacimiento, menos el alcanzado a la primera semana de vida.21 Se definió estabilidad fisiológica si al terminar el CPP, el RN tiene los tres signos vitales dentro de los valores normales.
Para mantener la seguridad de los RN, si durante la vigilancia del CPP se identifica que los signos vitales no corresponden al comportamiento de la adaptación a la vida extrauterina, se suspende el contacto y se realiza el manejo que normalmente se lleva a cabo para todo RN, siguiendo los lineamientos de cada institución participante.
Finalmente, si entre las complicaciones consideradas durante el CPP se observó alguna de las siguientes: 1) colapso repentino del RN, es decir, cese temporal o permanente de la respiración, insuficiencia cardiorrespiratoria o asfixia, 2) aparición de apneas (cese de la respiración superior a 20 segundos), 3) paro cardiorrespiratorio y 4) muerte.
Análisis estadístico
Cabe señalar que la información de los grupos se presenta como Grupo A y Grupo B a fin de mantener el cegamiento del tipo CPP (inmediata o temprana) hasta la conclusión del ECA.
Los datos cuantitativos se presentan con medidas de tendencia central (media o mediana) y de dispersión (desviación estándar o rango intercuartílico), tomando en cuenta el tipo de distribución. Para esto último se usó la prueba de Kolmogorov-Smirnov. Las variables categóricas se presentan como frecuencias absolutas y relativas.
Para la comparación entre grupos se utilizó prueba de t de Student o U-Mann-Whitney en caso de que los datos tuvieran distribución normal o libre, respectivamente. Mientras que la prueba exacta de Fisher se usó para comparar las variables categóricas. Como medida de efecto se usó el riesgo relativo (RR) con intervalo de confianza al 99% (IC99%).
Aspectos éticos: Fue aprobado por el Comité de Ética de la Universidad de La Sabana y para el ingreso al estudio se firma consentimiento informado por ambos padres.
Resultados
Del total de 150 pacientes con seguimiento a tres meses, 75 correspondieron al grupo A y 75 al grupo B (Figura 1). En la Tabla 1 se comparan las características generales de los grupos, observando que no hubo diferencias entre los dos grupos en el momento de la aleatorización.
Tabla 1: Comparación de las características de madres e hijos entre los grupos de estudio.
| Grupo A | Grupo B | |
|---|---|---|
| N = 75 | N = 75 | |
| n (%) | n (%) | |
| Características maternas | ||
| Edad (años)* | 23.0 (21.0-28.0) | 23.0 (20.0-27.0) |
| Estado conyugal | ||
| Unión libre | 59 (78.7) | 59 (78.7) |
| Casada | 5 (6.67) | 5 (6.67) |
| Soltera | 11 (14.7) | 11 (14.7) |
| Estrato socioeconómico | ||
| 1 | 45 (60.0) | 48 (64.0) |
| 2 | 26 (34.7) | 26 (34.7) |
| 3 | 2 (2.6) | 1 (1.3) |
| 4 | 0 | 0 |
| 5 | 1 (1.3) | 0 |
| 6 | 1 (1.3) | 0 |
| Nivel de educación | ||
| Básica primaria | 3 (4.0) | 9 (12.0) |
| Básica secundaria | 52 (69.3) | 46 (61.3) |
| Media | 11 (14.7) | 8 (10.7) |
| Postsecundaria | 1 (1.3) | 2 (2.7) |
| Técnica y/o tecnológica | 8 (10.7) | 9 (12.0) |
| Universitaria | 0 | 1 (1.3) |
| Trabajo remunerado | 55 (73.3) | 63 (84.0) |
| Tabaquismo | 1 (1.3) | 1 (1.3) |
| IMC pregestacional* | 23.1 (20.9-25.1) | 23.1 (21.3-5.2) |
| Número de gestaciones* | 2 (1-2.5) | 2 (1-3) |
| Número de hijos vivos* | 1(0-1.5) | 1 (0-1) |
| Periodo intergenésico (meses)* | 24.0 (0-51.0) | 24.0 (0-47.5) |
| Lactancia materna en parto anterior (n = 43, n = 41) | 41 (95.3) | 38 (92.7) |
| No. de consulta prenatal* | 8 (5.50-10.0) | 7 (5-9.50) |
| Semanas de gestación* | 39.0 (38.2-39.8) | 39.1 (38.3-40.0) |
| Características neonatos | ||
| Edad gestacional por Ballard (semanas)* | 39.0 (38.3-39.0) | 39.0 (38.0-39.2) |
| Peso al nacimiento (gramos)* | 3,000 (2,785-3,230) | 3,055 (2,920-3,350) |
| Sexo | ||
| Hombre | 34 (45.3) | 39 (52.0) |
| Mujer | 41 (54.7) | 36 (48.0) |
* Mediana y rango intercuartílico (RIQ).
No se encontraron diferencias en los desenlaces de eficacia. El porcentaje de neonatos con LM exclusiva a los tres meses de seguimiento en el grupo A y B de CPP fue de 96% y 97.3%, respectivamente (RR 0.99; IC 99%, 0.91-1.07). De forma similar, no hubo diferencias en el inicio de LM (96.0% vs. 90.7%, p = 0.326) RR 1.06; IC 99%, 0.94-1.19) ni en la lactancia efectiva al egreso y a la primera semana de vida (Tabla 2).
Tabla 2: Comparación de las variables de efectividad entre los grupos de estudio
| Grupo A | Grupo B | |||
|---|---|---|---|---|
| n = 75 | n = 75 | |||
| n (%) | n (%) | p* | RR (IC 99%) | |
| Tipo de lactancia a los tres meses | ||||
| Exclusiva | 72 (96.0) | 73 (97.3) | 1.0 | 0.99 (0.91-1.07) |
| Complementaria | 3 (4.0) | 2 (2.7) | ||
| Lactancia a la primera hora de nacido | 72 (96.0) | 68 (90.7) | 0.32 | 1.06 (0.94-1.19) |
| Lactancia efectiva al egreso (IBFAT, puntaje > 9) | 73 (97.3) | 72 (96.0) | 1.0 | 1.01 (0.94-1.10) |
| Lactancia efectiva primera semana de vida (IBFAT, puntaje > 9) | 70 (93.3) | 72 (96.0) | 0.72 | 0.97 (0.88-1.08) |
* Prueba exacta de Fisher.
IBFAT = Infant Breastfeeding Assessment Tool;17 IC = intervalo de confianza.
En relación con los desenlaces de seguridad no se observaron complicaciones relacionadas al CPP. Además, no hubo diferencias en pérdida de peso del RN ni en estabilidad fisiológica (Tabla 3).
Tabla 3: Comparación de las variables de seguridad entre los grupos de estudio.
| Grupo A | Grupo B | ||
|---|---|---|---|
| n = 75 | n = 75 | ||
| n (%) | n (%) | p* | |
| Cambio en peso > 10% | 2 (2.7) | 3 (4.0) | 1.0 |
| Estabilidad fisiológica | 75 (100) | 75 (100) | 1.0 |
* Prueba exacta de Fisher.
Se encontraron diferencias en la termorregulación en los dos grupos de CPP. Al principio en los dos grupos, los RN tenían una temperatura promedio inferior a 36°C para incrementar al final del CPP. Como se observa en la Tabla 4, en el grupo B la diferencia del promedio de la temperatura fue mayor (0.84 grados) que el grupo A (0.24 grados). Sin embargo, la temperatura registrada al final del CPP fue normal en ambos grupos.
Tabla 4: Comparación del proceso de termorregulación de los RN entre los grupos de estudios.
| Temperatura (oC) | ||||
|---|---|---|---|---|
| Antes de CPP | Después de CPP | Diferencia después-antes CPP | ||
| Promedio (DE) | Promedio (DE) | (IC 99%) | p* | |
| Grupo A | 35.8 (0.73) | 36.1 (0.70) | 0.24 (-0.08-0.56) | 0.049 |
| Grupo B | 35.5 (0.61) | 36.3 (0.52) | 0.84 (0.66-1.01) | < 0.001 |
* t de Student para muestras pareadas.
CPP = contacto piel a piel, DE = desviación estándar, IC intervalo de confianza.
Discusión
Este análisis interino fue planeado a partir del protocolo del ECA, en el cual se evalúa el efecto del tiempo de inicio del CPP en la LM. Estos resultados preliminares indican que tanto el CPP inmediato y el CPP temprano son intervenciones seguras, por lo cual es apropiado continuar con el desarrollo del estudio hasta completar el tamaño de la muestra original. Hasta donde sabemos, éste es el primer ECA donde se comparan los dos tiempos de inicio de CPP.
El CPP después del nacimiento es una práctica recomendada para la atención del RN.14 Sin embargo, se ha documentado que puede haber efectos negativos en los RN como apneas y muerte. Se presume que la causa puede ser por obstrucción de la vía aérea superior debido a la posición prona en la que se coloca al neonato.15 Estos eventos adversos se presentan principalmente en los primeros 30 minutos de vida, y son más frecuentes en madres primíparas o cuando no hay vigilancia durante el CPP.16 Por lo anterior, en el presente estudio el equipo de investigación ha estado vigilando al binomio durante el CPP, además de monitorizar los signos vitales.14
El beneficio principal del CPP consiste en mejorar la frecuencia y el tiempo de LM exclusiva. Sin embargo, las recomendaciones para su uso se basan en ECA que comparan el CPP con el manejo habitual, es decir, periodo de adaptación del RN separado de su madre y alojamiento conjunto posterior. El presente ECA se sustenta en la falta de estudios para determinar si el momento del CPP (inmediato o temprano) puede impactar de manera diferente en la LM.17-19
Por otro lado, también hay estudios que muestran efectos en la estabilización fisiológica del neonato en la adaptación al CPP.18,20 En el análisis interino realizado sobre la termorregulación hubo ciertas diferencias en los dos grupos, pero no fue clínicamente relevante, ya que en ambos grupos se produjo un aumento en su temperatura posterior al contacto. Este hallazgo es similar a lo expuesto en el ECA de Srivastava y su grupo, en el cual se incluyeron 298 RN.21











 nueva página del texto (beta)
nueva página del texto (beta)