Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta médica de México
versión On-line ISSN 2696-1288versión impresa ISSN 0016-3813
Gac. Méd. Méx vol.141 no.5 Ciudad de México sep./oct. 2005
Artículo original
Los grandes síndromes craneofaciales. Su tratamiento con distracción ósea
Distraction osteogenesis as treatment for craniofacial deformities
Fernando Molina–Montalva,ª* y Tomás Felipe Ferrer–Caeiroª
ª Departamento de Cirugía Plástica y Reconstructiva, Hospital General Dr. Manuel Gea González, S.S.
* Correspondencia y solicitud de sobretiros:
Dr. Fernando Molina Montalva,
Camino a Santa Teresa 1055, P.B. 06, Colonia Héroes de Padierna,
México, D.F., CP 10700,
Teléfonos 55 68 4649, 56 52 89 87, Fax: 56 52 15 78,
Correo electrónico: fermomo57@hotmail.com
Recibido en su versión modificada: 17 de noviembre del 2004
aceptado: 7 de enero del 2005
Resumen
La distracción ósea es una técnica quirúrgica con la que diferentes deformidades craneofaciales se pueden corregir. Las craneosinostosis y su compleja expresión clínica en la cara y en el cráneo, hoy en día son factibles de tratarse utilizando diferentes osteotomías donde se incluye el frontal, órbitas, los malares y el maxilar, para luego realizar el avance planificado con distracción ósea. Cuando este procedimiento se hace en forma asistida con métodos endoscópicos se produce menor morbilidad bajando en forma muy importante la tasa de complicaciones y resolviendo en forma muy satisfactoria la deformidad frontal, el exorbitismo, la hipoplasia malar y la re trusión del tercio medio en estos pacientes. Como la distracción es un proceso gradual, la resistencia de los tejidos blandos al avance se puede vencer fácilmente lográndose grandes avances en sentido anteropostero que fluctúan entre 16 y 32 mm., en el frontal y entre 9 y 16 mm., en el maxilar. Los avances óseos se mantienen por el hueso neo– formado sobre las líneas de osteotomías y los cambios estético-funcionales son muy satisfactorios.
Palabras clave: Craneosinostosis, distracción osteogénica endoscópicamente aislada
Summary
Distraction osteogenesis is a surgical technique for treating different craniofacial deformities. The sophisticated clinical expression of craniosynostosis in the face, as well as in the skull can be corrected using different osteotomies, in which we can include the frontal bone, orbits, the malar bones and the maxillae. Once the osteotomy has been completed, we can use the distraction devices to achieve the planned bone advancement. This procedure can be also performed with endoscopic techniques producing less morbility, with minimal complications, simultaneously producing a highly satisfactory correction of the frontal deformity, the exorbitismus, the malar and the mid– face retrusion in these patients. As the distraction procedure is gradual, soft tissues resistance against the advancement can be easily superated achieving larger antero posterior bone advancement that can vary between 16 to 32 mm in the frontal area and between 9 to 16 mm in the maxillae. The new position of the bones are maintained in place for new bone formation areas over the osteotomy lines. The aesthetic and functional changes after the procedure have been highly satisfactory in these patients.
Key words: Craniosynostosis, distraction osteogenesis endoscopically assisted
Introducción
Las disostosis craneofaciales como el síndrome de Apert, de Pfeiffer, enfermedad de Crouzon, etc. se caracterizan por alteraciones tanto en la cara como en la forma del cráneo. Estas deformidades son producidas por el cierre temprano de las suturas de la base del cráneo, la frontoesfenoidal, la esfeno occipital, etc. y de acuerdo a las suturas afectadas, estos niños al crecer desarrollan diferentes tipos de formas del cráneo (escafocefalia, turricefalia, braquicefalia, etc.) por la presión que el cerebro en crecimiento produce en los sitios donde las suturas craneanas no están fusionadas. En muchos casos también se ve afectado el crecimiento de las órbitas, manifestado por exorbitismo y del maxilar superior con diferentes grados de retrusión del tercio medio de la cara. Las malformaciones pueden variar de graves a mínimas. En estos pacientes las paredes, el techo y el piso orbitario son cortos, lo que se traduce en un disminuido volumen de la cavidad que no puede acomodar el globo ocular. En casos extremos de múltiples sinostosis en la base del cráneo como el síndrome de Kleeblattschädel, el globo ocular puede situarse por entero fuera de la órbita y exteriorizarse por enfrente de la hendidura palpebral. El exorbitismo por sí solo representa un grave problema estético y en muchos casos los párpados no son capaces del cierre palpebral produciendo exposiciones del globo ocular con las subsecuentes ulceraciones corneales y pérdida de la visión.
En la enfermedad de Crouzon moderada o grave, la deformidad de las órbitas produce estrabismos divergentes y exoforia. Estos pacientes desarrollan el clásico síndrome en "V", en donde cuando dirigen la mirada hacia arriba observamos exotrofia y con la mirada hacia abajo esotrofia. Este estrabismo tiene una causa muscular, debido a que la gran protrusión anterior y discretamente caudal del globo ocular, al estar en contacto con un piso orbitario corto incrementa su área de contacto con el músculo oblicuo inferior produciendo una hiperfunción del resto de los músculos extraoculares.
El maxilar es hipoplásico en sus tres dimensiones y la retrusión del tercio medio de la cara se hace más evidente por la deformidad del hueso frontal. La arcada dentaria superior y los hueso palatinos son estrechos, la mordida cruzada bilateral y el apilamiento dentario son comunes en estos pacientes. La fosa pterigomaxilar también es estrecha y el hecho de que el maxilar sea corto en su dimensión posteroanterior provoca oclusión prematura de los molares, que en muchos casos resulta en una mordida abierta anterior. La mandíbula generalmente no presenta alteraciones óseas, su crecimiento es normal, sin embargo los pacientes son pseudoprognatas por la presencia de un maxilar de dimensiones pequeñas.
Los primeros intentos para corregir una deformidad de Crouzon a través de un avance facial en un paciente adulto con una deformidad moderada y sin la utilización de injertos óseos, con la subsecuente recidiva total en órbitas, fue reportado por Gillies.1 En los últimos 50 años con el desarrollo de la cirugía craneofacial se han utilizado diferentes técnicas quirúrgicas para el tratamiento de estas deformidades,1–15 pioneros como el Dr. Paul Tessier7–12 en Francia y el Dr. Ortiz Monasterio13–15 en México han hecho importantes contribuciones para la corrección de estas malformaciones. Inicialmente con la utilización de osteotomías que incluían hasta el ángulo superoextemo de la órbita, la movilización posteroanterior del tercio medio con la obtención de una normooclusión y un incremento de la capacidad orbitaria fueron los objetivos principales a obtener. Posteriormente se desarrolló el concepto de extender hasta el cráneo, a través de las órbitas, este concepto tomado de la cirugía maxilofacial, y simultáneamente utilizando la vía intracraneana, corregir la deformidad frontal, la retrusión del tercio medio y la alteración orbitaria. Hoy en día la corrección de estas deformidades se lleva a cabo en diferentes centros hospitalarios alrededor del mundo con excelentes resultados estéticos y funcionales. Sin embargo en las mismas series clínicas se han reportado diferentes complicaciones que van desde leves a graves y de estas últimas destacan significativamente las infecciones, los espacios muertos intracraneanos y los secuestros óseos.16,17
La distracción ósea es una técnica quirúrgica que en los últimos años ha demostrado ser una importante herramienta terapéutica para el tratamiento de diferentes malformaciones craneofaciales. La distracción permite la regeneración de nuevo hueso entre dos segmentos óseos bien vascularizados que son gradualmente separados por fuerzas mecánicas. La técnica fue descrita en 1905 por Codivilla18,19 y no fue hasta los años 50's cuando fue popularizada por el cirujano ortopédico ruso Ilizarov.20,21 En 1973, Snyder22 reportó el primer estudio experimental en el modelo canino mandibular y en 1990 Karp y colaboradores23 repitieron el mismo experimento agregando el análisis histológico del área de neoformación ósea. Ellos reportaron la obtención final de una mandíbula con hueso cortical sano y hueso esponjoso bien vascularizado demostrando continuidad ósea con el resto del hueso. Desde entonces numerosos reportes se han publicado acerca de la utilización de la distracción osteogénica en el tratamiento de deformidades craneofaciales,24–35 incluyendo la mandíbula, el maxilar, las órbitas y el hueso frontal, donde se han reportado el éxito, los beneficios y las ventajas de esta técnica sobre las técnicas de osteotomías tradicionales.
Objetivo
El objetivo de este trabajo es presentar nuestra experiencia en el tratamiento de grandes síndromes craneofaciales con distracción ósea asistida endoscópicamente y con la finalidad de disminuir el índice de complicaciones.
Material y métodos
Se incluye una serie de 44 pacientes, 24 masculinos y 20 femeninos, con edades entre 1 y 7 años de edad. De los cuales 14 tenían plagiocefalia, ocho con síndrome de Apert, 16 con enfermedad de Crouzon y seis con sinostosis bicoronal. A todos los pacientes se les realizó una historia clínica completa y se les solicitó estudios complementarios: cefalometrías posteroanterior y lateral, tomografía axial computada con reconstrucción tridimensional y modelos dentarios en los niños mayores a cuatro años. Asimismo se realizó documentación fotográfica incluyendo vistas frontales, laterales derecha e izquierda, basales y de tres cuartos.
Técnica quirúrgica
El cráneo y las órbitas se exponen a través de una incisión bicoronal. El colgajo frontal se eleva en un plano supraperióstico hasta aproximadamente un centímetro por encima del reborde supraorbitario. Entonces el periostio se incide horizontalmente de una cresta temporal a la contralateral. Desde este nivel la disección se continúa subperióstica exponiendo los rebordes supraorbitarios y la emergencia del nervio supraorbitario. El nervio se libera de su orificio de salida con un osteótomo de 2 mm. y la disección subperióstica se continúa por el techo de la órbita, la pared lateral y medial, por detrás de la cresta lacrimal e incluyendo el piso orbitario. Cuando es necesario ésta se puede extender al área cigomática–malar y la región anterior del maxilar. Es fundamental preservar la inserción del músculo temporal, por lo que en la fosa temporal sólo se diseca un túnel un centímetro de ancho que permita introducir separadores y exponer la pared lateral de órbita para la osteotomía. En todo momento se realizó hemostasia cuidadosa con cera de hueso para las perforantes óseas y con el electrocauterio para el resto de los vasos.
Las osteotomías a utilizar se diseñan previamente en las reconstrucciones tridimensionales obtenidas con la T.A.C., y ésta varía de acuerdo a la deformidad de cada paciente. Las más utilizadas son: osteotomías fronto–orbitarias bilaterales (Figura 1), osteotomía tipo monobloque (Figura 2) y osteotomía fronto–orbito–malar unilateral (Figura 3). La osteotomía seleccionada se dibuja sobre la estructura esquelética disecada utilizando violeta de genciana. En este momento se selecciona 2 o 3 sitios sobre el hueso frontal para las craneotomías. Y una vez completadas estás, se realiza una disección intracraneana muy limitada que sigue las líneas de las osteotomías en el área frontal y orbitaria, creando una serie de túneles intracraneanos y preservando la mayoría de los puentes vasculares entre las meninges y el hueso frontal. El mismo procedimiento se utiliza para el techo orbitario. A través de los túneles se introducen tiras de gasas y separadores muy finos que permiten la realización de las osteotomías con sierras oscilatorias, sin daño a las estructuras subyacentes. Con un endoscopio rígido de visión directa se verifica la hemostasia y la integridad de las meninges luego de realizar las osteotomías. Así mismo bajo visión endoscópica se realiza una cuidadosa disección del área de la Crista Galli y de las alas menores del esfenoides en su unión con la órbita y el frontal, lo que permite completar las osteotomías a nivel central y lateral y la movilización de toda la estructura ósea a avanzar. En los casos de monobloque, la línea de osteotomía se continúa de la pared lateral orbitaria a la unión pterigomaxilar y sobre el piso y la pared medial de la órbita. En estos casos la disyunción con pinzas de Rowe del área pterigomaxilar, se hace necesario a fin de avanzar en un verdadero monobloque el maxilar unido a las órbitas y al hueso frontal (Figura 2).



Una vez que las estructuras óseas se han movilizado se procede a la inserción de los distractores óseos. Éstos son de diseño tipo sumergido y consisten en una barra metálica de titanio que en su extremo distal se le acoplan diferentes tipos de ganchos que se adaptan a los diferentes segmentos de las líneas de osteotomía, ya sea a nivel orbitomalar, orbitofrontal o al mismo hueso frontal. En su extremo proximal presenta una cuerda de tornillo con una longitud de 30 mm., ésta se inserta a una base metálica cuadrangular, la que tiene perforaciones a través de las cuales el distractor se fija con 3 o 4 tornillos al hueso parietal. Desde este punto el distractor emerge a través de la incisión coronal y desde este punto se activa en el sentido de las manecillas del reloj, a fin de realizar el avance óseo. Vale la pena mencionar que como durante la disección se respeta el músculo temporal, el distractor cuando se coloca, se hace a través del espesor del músculo en dirección al sitio donde se quiere adaptar a fin de que produzca la fuerza mecánica necesaria para avanzar los segmentos óseos.
De acuerdo al tipo de avance que se planee a cada paciente se puede utilizar un solo distractor (plagiocefalias), dos distractores (avances fronto–orbitarios) o incluso cuatro distractores (osteotomías tipo monobloque).
Para los avances frontoorbitarios el vector distraccional más utilizado es el tipo horizontal. En estos casos la osteotomía incluye el hueso frontal y la órbita hasta su ángulo infero–externo. Aquí el distractor idealmente se apoya 5 mm., por encima del reborde orbitario superior a fin de lograr más avance de la frente y un avance gradual de la órbita (Figura 4). Para los avances en las osteotomías tipo monobloque, se utilizan dos pares de distractores:

a Los que avanzan el tercio medio de la cara, que generalmente utilizan un vector distraccional oblicuo, de arriba hacia abajo (Figura 5). El distractor se apoya en la unión de la órbita y el hueso malar, o en la cara posterior del malar. Esta dirección de distracción avanza el maxilar, los malares y la mitad inferior de las órbitas recreando la curva de crecimiento, que el tercio medio de la cara normalmente realiza durante el desarrollo y evita la producción de alteraciones oclusales como las graves mordidas abiertas anteriores u otras, b Los que avanzan el hueso frontal y el reborde supraorbitario, son un par de distractores que tienen un vector horizontal. Especialmente en niños con edades entre los 9 y los 14 meses durante el avance, es importante evitar la fractura de la unión frontoorbitaria, debido a que ésta es una unión ósea muy lábil en estas edades y la fuerza producida por estos distractores durante su activación puede producir fácilmente esta fractura.

Por esta razón sugerimos que la osteotomía se realice entre 15 y 20 mm., por detrás del reborde orbitario lateral, incluyendo en su porción más superior parte del hueso temporal, y de esta manera proteger esta débil unión ósea y asegurar un avance de la unidad ósea fronto–orbitaria en forma completa.
En las plagiocefalias realizamos una osteotomía que avanza sólo la mitad deformada (Figura 3). Ésta es una osteotomía que se adapta a la gravedad de la deformidad en la órbita y en el malar. Cuando el malar está hipoplásico la osteotomía se extiende hasta incluirlo. En todos los casos la osteotomía se extiende entre 15 y 20 mm., pasando la línea media frontal, luego baja, atraviesa el nasión y llega al ángulo supero–interno de la órbita, incluyendo el techo y continuándose por el mismo hasta llegar al lado contralateral. En estos casos el avance se realiza a manera de bisagra, debido a que en la porción medial de la frente se efectúa osteotomía en rama verde, mientras que en la porción lateral y de la órbita se efectúa una osteotomía total. Los distractores se apoyan con un vector semioblicuo (a 25° sobre el plano de Francfort), en la unión fronto– orbitaria, avanzando más importantemente la porción lateral, mientras que la osteotomía en rama verde funciona como un pivote medial.
Luego de un periodo de latencia de cinco días, los distractores se activan a un ritmo de un milímetro cada día. Los avances obtenidos en este grupo de pacientes varían entre 16 y 30 mm, en el hueso frontal, de 12 a 25 mm, en el complejo órbito–malar–cigoma y de 10 a 18mm, en el maxilar. Luego de un periodo de consolidación de 10 a 12 semanas, los distractores óseos se retiran bajo sedación.
Resultados
En todos los pacientes se logró el avance planificado de los segmentos óseos, al corregir la deformidad del hueso frontal, el exorbitismo y en la retrusión del tercio medio en los casos con avance en monobloque. Los avances mayores se obtuvieron en el hueso frontal y variaron entre 16 y 30 mm., mientras que los menores fueron los del hueso maxilar que fluctuaron entre 9 y 16 mm. (Cuadro I). Radiológicamente los controles postoperatorios tempranos mostraron inicialmente áreas de hipodensidad ósea, que al final del periodo de consolidación cambiaron a áreas de densidad ósea radiológica normal, lo que significa neoformación de hueso. Las áreas de hueso neoformadas que consolidaron en forma más rápida, son las ubicadas en las líneas de osteotomía de la unión pterigomaxilar, pared lateral de la órbita y unión frontoorbitaria. Las áreas que más tardaron en consolidar incluye la porción lateral y superior del hueso frontal.

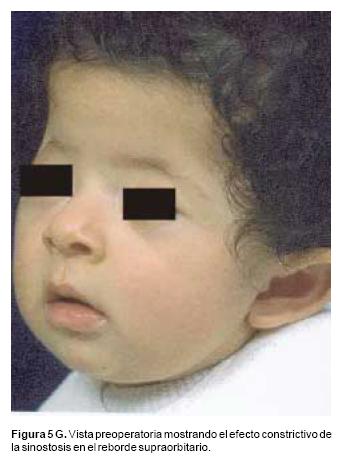
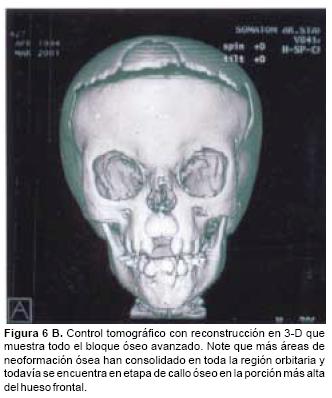
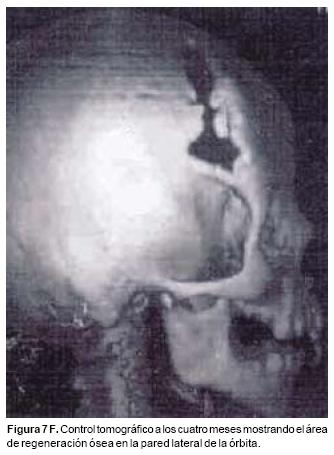
También los controles radiológicos durante el proceso de distracción mostraron que no se produjo la creación de espacios muertos intracraneanos durante los avances. En todos los pacientes con sinostosis bicoronal el avance frontoorbitario produjo excelentes resultados estéticos dando una nueva forma a la región frontal y proyectando mejor el reborde supraorbitario. En los niños con enfermedad de Crouzon y síndrome de Apert, se corrigió en forma muy satisfactoria el exorbitismo al resolver las graves exposiciones corneales (Figuras 5 A, B, C, D, E, F, G, H), en los que se utilizó el avance simultáneo del tercio medio, este cambio óseo corrigió muy satisfactoriamente la retrusión del mismo, ampliando la vía aérea y resolviendo en muchos casos grandes problemas ventilatorios durante el sueño (Figuras 6 A, B, C, D, E, F). Los pacientes con plagiocefalia corrigieron significativamente la deformidad frontoorbitaria y los tejidos blandos suprayacentes se adaptaron a la nueva estructura ósea. La clásica órbita de arlequín de estos niños producida por la sinostosis del frontal con el esfenoides, inmediatamente se ve corregida en su forma y su configuración se hace muy similar con la órbita contralateral (Figura 7)(Fig. 7a, 7b, 7c, 7d, 7e, 7f, 7g) (Cuadro II).



















Las complicaciones en esta serie clínica se ven limitadas a la presencia de infecciones de la piel cabelluda en el sitio de salida del distractor en 20% de los pacientes, lo que resolvió con antibióticos y limpieza local. Abscesos intracraneanos, secuestros óseos, graves infecciones, graves infecciones por contaminación por la vía aérea, fístulas de líquido cefalorraquídeo, convulsiones u otras alteraciones neurológicas, no se han observado en este grupo de pacientes (Cuadro III).

Discusión
La deformidad del cráneo y la grave hipoplasia del tercio medio facial que se presenta con diferentes síndromes craneofaciales, más comúnmente, las craneosinostosis, han sido siempre un gran reto para los cirujanos craneofaciales. La experiencia de los diferentes grupos quirúrgicos en el mundo ocupados de estas cirugías, por regla, en edades tempranas tratan la deformidad frontal y orbitaria, y difieren la corrección de la retrusión del tercio medio de la cara hasta la adolescencia. Esta situación generalmente produce en los pacientes problemas psicosociales, así como algunos graves problemas funcionales relacionados con desaturaciones de oxígeno en sangre durante el sueño, lo que hace necesarios los procedimientos quirúrgicos secundarios y terciarios.
Las razones por las cuales se inició este protocolo de distracción ósea en un grupo de pacientes seleccionados son: la posibilidad de corregir en etapas muy tempranas de la vida el limitado espacio intracraneano, las graves exposiciones comeales y los problemas de apnea de sueño en pacientes con diferentes craneosinostosis, así como la posibilidad de hacerlo con osteodistracción, lo que significa formación de hueso en las áreas anatómicas hipoplásicas afectadas por la deformidad (lo que evita la utilización de injertos óseos o métodos de fijación rígida) y probablemente evite un alto porcentaje de recidivas.
Comparando la experiencia de múltiples autores con la serie clínica que aquí se presenta, es evidente que la combinación de osteotomía y distracción ofrece grandes ventajas sobre las técnicas clásicas. Probablemente una de las mayores ventajas sea que el cirujano al efectuar en forma progresiva los avances óseos, sea capaz de vencer la resistencia de los tejidos blandos, expandiéndolos simultáneamente y lograr avances de la frente, las órbitas, malares–cigoma y maxilar de mayores dimensiones, más estables, que dependen del hueso neo–formado en áreas críticas de la estructura esquelética craneofacial.
Además, el número de complicaciones disminuye en forma muy importante, cuando se compara con las técnicas convencionales (Cuadro III). Es sorprendente cómo todos estos pacientes toleran llevar los distractores y la mínima cantidad de molestias que refieren durante la activación de los mismos durante el proceso óseo. El hecho de no crear espacios muertos intracraneanos evita infecciones y secuestros óseos, la asistencia endoscópica verifica hemostasia y produce una disección de las meninges más cuidadosa, lo que evita desgarros y fugas de líquido cefalorraquídeo. Este detalle es particularmente importante en los avances en "monobloque", debido a que no se producen comunicaciones entre el espacio intracraneano y la vía aérea.
En conclusión la distracción ósea asistida endoscópicamente es una excelente alternativa terapéutica para el tratamiento de los grandes síndromes craneofaciales, produciendo resultados estéticos y funcionales altamente satisfactorios en estos pacientes. Disminuye en forma muy importante el porcentaje de complicaciones, y por las áreas de neoformación ósea en las líneas de osteotomía asegura la estabilidad de los resultados en el largo plazo. Por el hecho de tratar niños, será fundamental observar el crecimiento y desarrollo del esqueleto craneofacial en los siguientes años a fin de establecer los criterios adecuados de sobrecorrección hasta su edad adulta.
Referencias
1. Gillies H, and Harrison SH. Operative correction by osteotomy of recessed malar maxilar compound in a case of oxycephaly. Br J Plast Surg 1950;3:123–127. [ Links ]
2. Converse lM, and Telsey D. Tripartite osteotomy of the midface for orbital expansion and correction of tue deformity in craniostenosis. Br J Plast Surg 1971; 24:365–374. [ Links ]
3. Van der Meulen JC. Medial fasciotomy. Br J Plast Surg 1979; 32:339–42. 4. [ Links ]
4. Apert E. De l'acrocéphalosyndactylie. Bull. et mém. Soco Méd hopo Paris, 1906; 23:1310. [ Links ]
5. Crouzon O. Dysostose cranio–faciale héréditaire. Bull. et mém. Soco Méd hopo Paris, 1912; 33:545. [ Links ]
6. Delaire J. La croissance des os de la voute du crane. Principies généraux. Rev. Stomat.1961; 62:518–526. [ Links ]
7. Tessier P, Delaire J, Billet J, and Lnadais H. Considerations sur le développement de l' orbite; ses incidences sur la croissance faciale. Rev. Stomat. 1965; 63:27–39. [ Links ]
8. Tessier P. Ostéotomies totales de la face; syndrome de Crouzon, syndrome d' Apert; Oxcéphalies caphocéphalies, turricéphalies. Ann Chir Plast 1967; 1:269–285. [ Links ]
9. Tessier P, Guiot G, Rougerie J, Delbet JP, and Pastoriza J. Ostéotomies cranio–naso–orbito–faciales pour hypertelorisme. Ann Chir Plast 1967; 12:103–118. [ Links ]
10. Tessier P. Traitment chirurgicale des malformations orbito– facialesrares, Compot. Rend. De P¿emiere Congrés Intemat. Neuro–gen. et Neuro–ophthalm., Basle, 1968. Karger. [ Links ]
11. Tessier P. Expansion chirurgicale de l' orbite. Ann Chir Plast 1969; 14:208–214. [ Links ]
12. Tessier P. The scope and principIes dangers and limitations, and the need for special training in orbitocranial surgery. In: Transactions of tue Fifth International Congress of Plastic and Reconstructive Surgery. Melboume: Butterworth's Ltd., 1971:903–930. [ Links ]
13. Ortiz Monasterio F, Fuente del Campo A, Limon Brown E. Mechanism and correction of tue V syndrome in craniofacial dysostosis. Symposium in Plastic Surgery of the Orbital Region. Vol. XII Mosby, St. Louis, Mo. 1976:246–254. [ Links ]
14. Ortiz Monasterio F, Fuente del Campo, and Carrillo A. Advancement of the orbits and the midface in one piece, combined with frontal repositioning, for tue correction of Crouzon's deformities. Plast Reconstr Surg 1978; 61:507–516. [ Links ]
15. Ortiz Monasterio F, Medina O, and Musolas A. Geometrical planning for tue correction of orbital hypertelorism. Plast Reconstr Surg 1990; 86:650–657. [ Links ]
16. Whitaker, L.A., Bartlett, S.P., Schut, L, and Yu J. Craniosynostosis:An Analysis of fue Timing, Treatment and Complications in 164 Consecutive Patients. Plast Reconstr Surg 80: 195,1987. [ Links ]
17. Fearon, J.A, Yu J, Bartlett SP, Munro IR, Chir B, and Whitaker L. Infections in Craniofacial Surgery: A Combined Report of 567 Procedures from Two Centers Plast Reconstr Surg 1997; 100:862. [ Links ]
18. Codivilla A. On the means of lengthening tue lower limbs, tue muscles and tissues that are shortened through deformity. Am J Orthop Surg 1905; 2:353–369. [ Links ]
19. Abbott LC. The operative lengthening of tue tibia an fibula. J Bone Joint Surg 1927; 9:128:152. [ Links ]
20. Ilizarov GA. The principIes of tue Ilizarov method. Bull Hosp Dis Orthop Inst 1988; 48:1–11. [ Links ]
21. Ilizarov GA. The possibilities offered by our method for lengthening various segments in upper and lower limbs. Basic Life Sci 1988; 48:323–324. [ Links ]
22. Snyder CC, Levine GA, Swanson HM, Browne EZ Jr. Mandibular lengthening by gradual distraction: Preliminary report Plast Reconstr Surg 1973; 51:506–508. [ Links ]
23. Karp NS, McCarthy JG, Schereiber JS, Rodríguez C, and Sáinza Arregui J. Bone lengthening in tue craniofacial skeleton. Ann Plast Surg 19910; 24:231–237. [ Links ]
24.McCarthy JG, Schreiber J, Karp N, Thorne ChH. Lengthening tue human mandible by gradual distraction. Plast Reconstr Surg 1992; 89:1–8. [ Links ]
25. Molina F, Ortiz Monasterio F. Extended indications for mandibular distraction: unilateral, bilateral and bidirectional. In: Ortiz Monasterio F, editor. Craniofacial Surgery 5. Bologna, Italy: Monduzzi Editore; 1993. [ Links ]
26. McCormick SU, Grayson BH, McCarthy JG, Staffenberg D. Effect of mandibular distraction on the temporomandibular joint. Part 2, Clinical study. J Craniofac Surg 1995; 6:364. [ Links ]
27. Molina F, Ortiz Monasterio F. Mandibular elongation and remodeling by distraction: a farewell to major osteotomies. Plast Reconstr Surg 1995; 96(4):825–842. [ Links ]
28. Molina F, Ortiz Monasterio F, de la paz Aguilar M, Barrera J. Maxillary distraction: Aesthetic and functional benefits in cleft lip– palate and prognathic patients during mixed dentition. Plast Reonstr Surg 1998; 101:951– 963. [ Links ]
29. Ortiz Monasterio F, Molina F, Andrade L, Rodríguez C, and Sáinza Arregui J. Simultaneous mandibular and maxillary distraction in hemifacial microsimia in adults: avoiding occlusal disasters. Plast Reconstr Surg 1997; 100:852. [ Links ]
30. Polley JW, Figueroa AA. Management of severe maxillary deficiency in childhood and adolescence through distraction osteogenesis with and external adjustable rigid distraction device. J Craniofac Surg 1997; 8:181–185. [ Links ]
31. Polley JW, Figueroa AA. Rigid external distraction (RED): its application in cleft maxillary deformities. Plast Resonstr Surg 1998; 102:1360–1372. [ Links ]
32. Cohen S. Midface distraction. Semin Orthodont 1999; 5:52–58. [ Links ]
33. Rowe NM, Mehrara BJ, Luchs JS, et al: Angiogenesis during mandibular distraction osteogenesis. Ann Plast Surg 1999; 42:470–475. [ Links ]
34. Aronson J: Principles of distraction osteogenesis: The orthopedic experience. In McCarthy JO (ed): Distraction of tue Craniofacial Skeleton. New York, Springer Verlag 1999, pp 51–64. [ Links ]
35. Chin M, Toth BA. Distraction osteogenesis in maxillofacial surgery using internal devices. J Oral Maxillofac Surg 1996; 54:35–43. [ Links ]














