Introducción
La sepsis es una afección comúnmente encontrada en la Unidad de Cuidados Intensivos (UCI), cuyos costos son significativos, tanto económicos como humanos. Específicamente, la disfunción miocárdica en la sepsis es un fenómeno bien conocido pero poco comprendido para el diagnóstico de cardiomiopatía séptica. La inflamación es la consecuencia de la respuesta del organismo frente a cualquier tipo de agresión. Esta respuesta puede ser de tipo local, con mayor o menor intensidad. El desarrollo del proceso inflamatorio es similar, independientemente de su causa: se trata de una respuesta de nuestro organismo que trata de frenar los daños producidos por una agresión interna o externa, y que se inicia por la liberación de determinadas citocinas en el lugar de la agresión, que posteriormente pondrán en marcha el proceso que conocemos como «respuesta de fase aguda».1
La cuantificación directa de proteínas producidas durante los fenómenos de fase aguda es un método más fidedigno y confiable. En este sentido, la proteína C reactiva (PCR) es la más difundida y la más accesible para el clínico. El concepto de que la PCR es también un mediador directo de diversos procesos patológicos, el cual ha demostrado que los niveles séricos son elevados de PCR (aún dentro de los parámetros considerados como normales), predice el desarrollo de futuros eventos miocárdicos.1
La miocardiopatía séptica puede desarrollarse en pacientes con sepsis y choque séptico, lo que complica el curso de su enfermedad. Al respecto, hay informes de que puede desarrollarse en casi 60% de los pacientes sépticos.2 Se sabe que es un proceso multifactorial que involucra interacciones complejas entre el huésped y los factores patógenos, aunque una comprensión completa del proceso de la enfermedad es difícil de alcanzar. Las implicaciones pronósticas de los hallazgos ecocardiográficos y de biomarcadores están excluidas por los datos contradictorios de la literatura existente.3 No existen criterios diagnósticos formales para la cardiomiopatía séptica, la cual se caracteriza por la presencia de dilatación del ventrículo izquierdo con presiones de llenado normales o bajas y disminución de la fracción de eyección. Característicamente, el síndrome tiene un carácter reversible, el cual comienza a normalizarse dentro de los siete a 10 días del inicio.2
La PCR está codificada en el cromosoma 1 y se sintetiza fundamentalmente en los hepatocitos, como un reactante de fase aguda y en respuesta al estímulo de la IL-6, favorecido por la IL-1.4,5 Ésta juega un papel fundamentalmente defensivo, tanto por lo que respecta a su interacción con microorganismos como por lo que respecta a su interacción con células apoptóticas o necróticas, favoreciendo su eliminación. No obstante, en situaciones en las que existen células parcialmente dañadas o isquémicas, la PCR puede aumentar el daño tisular (no en células normales) a través de su activación parcial del complemento, como ocurre en las células isquémicas tras un infarto agudo al miocardio (IAM). Por este motivo, la PCR ejerce un papel doble: defensivo o perjudicial, dependiendo de la situación de nuestros tejidos.4
Después de una agresión tisular (infección), la primera citocina en elevarse en plasma es el TNF-α, que tiene su pico a los 90 minutos del inicio, mientras que la IL-6 lo tiene a las tres horas; no obstante, estas citocinas vuelven a su concentración normal rápidamente (seis y ocho horas, respectivamente), razón por la que su ventana temporal de uso clínico es muy corta en situaciones hiperagudas. Por su parte, la respuesta de la PCR es más lenta, pues tarda 12 a 24 horas en llegar al pico, 20 a 72 horas para estabilizarse, y se mantiene elevada durante tres a siete días. Estas grandes diferencias en las cinéticas de citocinas y biomarcadores deben tenerse en cuenta en el momento de evaluar su utilidad clínica y su posible significado en diferentes entidades clínicas.4
La falla hemodinámica es un hecho dominante en el choque séptico, por lo tanto, la ecocardiografía tiene su mayor aplicación en el manejo de la cama del paciente con esta condición. Debido a que la hipovolemia significativa es común cuando hay choque séptico, una resucitación inicial con volumen no debe ser retardada en espera de una ecocardiografía. El intensivista recibe al paciente en la UCI con algún grado de resucitación con volumen previamente, entonces la pregunta llega en el mismo momento en que se debe recibir más resucitación con volumen, vasopresores o soporte inotrópico. En esta situación, la ecografía es una herramienta ideal para una rápida evaluación del paciente séptico y permite la identificación de hipovolemia, disfunción sistólica y diastólica del ventrículo izquierdo y disfunción del ventrículo derecho.6
La ecocardiografía transtorácica convencional (TTE, por sus siglas en inglés) ha informado sobre mediciones volumétricas en la cardiomiopatía séptica, como la fracción de eyección del ventrículo izquierdo (FEVI) y el acortamiento fraccional, pero se ven afectadas por cambios en la precarga y la postcarga del ventrículo izquierdo, y esto probablemente explica las diferentes conclusiones alcanzadas en estudios anteriores sobre los cambios en volúmenes ventriculares que se producen en el choqueo séptico y su importancia pronóstica.7,8
La disfunción sistólica del ventrículo izquierdo (VI) ha sido la disfunción más estudiada e informada en la literatura y, a pesar de la reducción de la contractilidad miocárdica en 100% de los casos de sepsis grave, 20 estudios estiman que sólo entre 20 y 60% de los pacientes con choque séptico ha disminuido la FEVI en los primeros tres días de tratamiento, con un retorno gradual al valor de referencia alrededor del décimo día desde el inicio de la sepsis entre los sobrevivientes.3,9-11
La evaluación de la función sistólica durante la sepsis puede ser una tarea compleja y desafiante, la cual puede llevar a que la depresión del miocardio no se identifique fácilmente o a que la FEVI se sobreestime, dependiendo del momento en que se evalúe.3 Debido a que la contractilidad miocárdica se reduce invariablemente en la sepsis, la FEVI termina reflejando el equilibrio entre la precarga y la postcarga; de esta manera, a pesar de la reducción del volumen intravascular que afecta directamente aún más la función miocárdica, la vasodilatación arterial, al reducir la postcarga, puede enmascarar temporalmente la depresión miocárdica y permitir la preservación de la función sistólica del VI, es decir, sobreestimarse a pesar de la contractilidad intrínseca gravemente comprometida, mientras que la corrección de la vasoplegia por la reanimación por volumen y el uso de vasopresores revelan el déficit contráctil.3,10,11
La fracción de eyección del ventrículo izquierdo se determinó a partir del volumen diastólico final del VI y del volumen sistólico final utilizando la siguiente fórmula estándar:8,11,12
FEVI = [(volumen diastólico final) − (volumen sistólico final)]/volumen diastólico final.
La disfunción sistólica del ventrículo izquierdo es definida como FEVI de 35% o menos.
Material y métodos
Se realizó un estudio observacional, descriptivo, prospectivo y multicéntrico, el cual se realizó mediante la toma de biomarcadores, tales como la proteína C reactiva y la medición de la fracción de eyección del ventrículo izquierdo a las 24 horas y a los siete días de estancia, en pacientes con diagnóstico de sepsis atendidos en las Unidades de Cuidados Intensivos de los Hospitales de la Secretaría de Salud de la Ciudad de México (Hospital General «La Villa», Hospital General Balbuena y Hospital General «Dr. Rubén Leñero») de enero a junio de 2019.
Se incluyeron a todos los pacientes mayores de 18 años de edad con diagnóstico de sepsis de cualquier etiología, siendo eliminados aquellos pacientes que se trasladaran a otra unidad, solicitaran egreso voluntario o antes de los siete días de estancia y aquéllos que fallecieran antes de los siete días de estancia o antes de concluir el estudio.
Se recolectó la información sobre diagnóstico de sepsis o choque séptico, medición de proteína C reactiva y fracción de eyección del ventrículo izquierdo a las 24 horas y a los siete días de estancia, así como la edad y sexo.
Se realizó un análisis descriptivo de los datos. Para tal fin, se realizó la prueba de Shapiro-Wilk con el fin de determinar el tipo de distribución de las variables cuantitativas y se dividió la muestra en supervivientes y no supervivientes, comparando las variables cuantitativas mediante la prueba t de Student o U de Mann Whitney, según la distribución normal o no normal. Las variables cualitativas se compararon mediante la prueba de χ2 o exacta de Fisher. Se construyeron curvas Receiver Operating Characteristics (ROC), utilizando los valores de proteína C reactiva (PCR) y fracción de eyección del ventrículo izquierdo (FEVI) como variables independientes y la mortalidad a los siete días como dependiente. Se dividió la muestra acorde con los puntos corte obtenidos en las curvas ROC generando subgrupos para la construcción de una curva Kaplan-Meier con prueba de Log-rank y se obtuvieron los coeficientes de correlación de Pearson o Rho de Spearman entre las variables de PCR, FEVI, diferencia de PCR y diferencia de FEVI, obtenida mediante la resta de dichos valores a los siete días con el valor obtenido a las 24 horas.
El proyecto fue aprobado con el folio Núm. 2060100719 por parte de Dirección de Formación, Actualización Médica e Investigación de la Secretaría de Salud de la Ciudad de México.
Resultados
Se incluyeron en el análisis 76 pacientes de manera inicial con medición de PCR y FEVI a las 24 horas. Posteriormente, para los análisis que requirieron mediciones a las 24 horas, y a los siete días se incluyeron 53 pacientes, excluyendo 14 que murieron y nueve que se dieron de alta antes de los siete días (Tabla 1).
Tabla 1: Características generales.
| Mortalidad | ||||
|---|---|---|---|---|
| Variables | No | Sí | Total | |
| Edad (años) | 48 (16) | 46 (11) | 48 (16) | |
| Sexo n (%) | Masculino | 38 (61.3) | 11 (78.6) | 49 (64.5) |
| Femenino | 24 (38.7) | 3 (21.4) | 27 (35.5) | |
| Choque n (%) | 33 (53.2) | 9 (64.3) | 42 (55.3) | |
| Estancia (días) | 8 (7-14)* | 2 (1-4)* | 7 (4-14) | |
| PCR 24 horas (mg/dL) | 23.7 (6.0) | 29.2 (9.7) | 24.7 (10.7) | |
| FEVI 24 horas (%) | 55.5 (53.0-59.0)* | 40.5 (33.0-46.0)* | 55.0 (47.5-58.0) | |
| PCR 7 días (mg/dL) | 22.9 (12.9) | NA | NA | |
| FEVI 7 días (%) | 47.0 (34.0-61.0) | NA | NA | |
| Grupo diagnóstico n (%) | Médico | 36 (58.1) | 9 (64.3) | 45 (59.2) |
| Quirúrgico | 26 (41.9) | 5 (35.7) | 31 (40.8) | |
| Foco infeccioso n (%) | Abdominal | 25 (40.3) | 8 (57.1) | 33 (43.4) |
| Respiratorio | 18 (29.0) | 5 (35.7) | 23 (30.3) | |
| Sistema nervioso | 2 (3.2) | 0 (0.0) | 2 (2.6) | |
| Tejidos blandos | 10 (16.1) | 1 (7.1) | 11 (14.5) | |
| Urinario | 7 (11.3) | 0 (0.0) | 7 (9.2) | |
| Centro n (%) | Balbuena | 21 (33.9) | 4 (28.6) | 25 (32.9) |
| «La Villa» | 30 (48.4) | 7 (50.0) | 37 (48.7) | |
| «Dr. Rubén Leñero» | 11 (17.7) | 3 (21.4) | 14 (18.4) | |
| Diferencias de PCR (mg/dL) | -2.2 (12.4) | NA | NA | |
| Diferencia de FEVI (%) | 23.4 (17.3) | NA | NA | |
No = Ausente; Sí = Presente; PCR: Proteína C reactiva; FEVI = Fracción de eyección del ventrículo izquierdo; NA = no aplica, ya que no todos los pacientes cuentan con las determinaciones de PCR y FEVI debido a la exclusión de pacientes por alta y mortalidad.
* = diferencia entre grupos, p < 0.05.
Fuente: Archivo clínico de los hospitales de la Secretaría de Salud de la Ciudad de México (Hospital General «La Villa», Hospital General Balbuena y Hospital General «Dr. Rubén Leñero»).
Se observó que, en función del tiempo, aquellos pacientes con una FEVI a las 24 horas ≥ 49.5% mostraron mayor supervivencia a corto plazo (siete días) (Figura 1). Con 21 pacientes, el grupo con FEVI < 49.5% fallecieron 12 pacientes antes de los siete días y 55 en el grupo con FEVI ≥ 49.5% (de este grupo, fallecieron dos antes de los siete días).
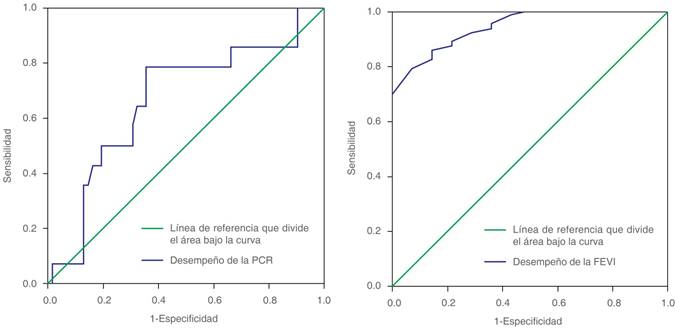
Figura 1: Curvas Receiver Operating Characteristics que muestran el desempeño de la PCR y FEVI a las 24 horas como predictor de mortalidad a los siete días.
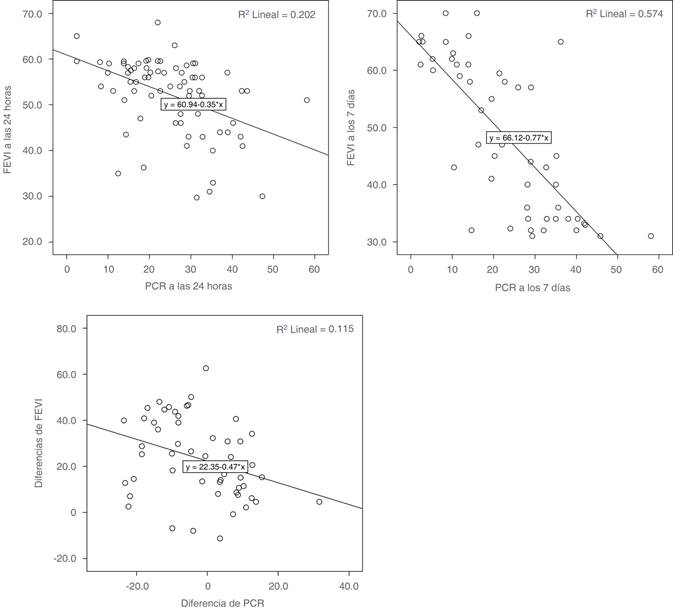
Finalmente, se muestran las correlaciones entre las variables PCR, FEVI y sus diferencias. Se observó una correlación moderada positiva entre la PCR a las 24 horas y FEVI a las 24 horas, sin correlación con PCR a las 24 horas y FEVI a los siete días (Tabla 2). Los valores a los siete días mostraron una correlación negativa alta. Finalmente, las diferencias mostraron una correlación negativa baja.
Tabla 2: Correlaciones entre variables.
| FEVI a las 24 horas | FEVI a los 7 días | Diferencia de FEVI | ||
|---|---|---|---|---|
| PCR a las 24 horas | Coeficiente de correlación | -0.497 | -0.112 | |
| p | < 0.001 | 0.423 | NS | |
| n | 76 | 53 | ||
| PCR a los 7 días | Coeficiente de correlación | -0.764 | ||
| p | NA | < 0.001 | NS | |
| n | 53 | |||
| Diferencia de PCR | Coeficiente de correlación | -0.355 | ||
| p | NS | NS | < 0.01 | |
| n | 53 |
PCR = proteína C reactiva; FEVI = fracción de eyección del ventrículo izquierdo; Diferencias de PCR = PCR a los 7 días-PCR a las 24 horas; Diferencia de FEVI = FEVI a los 7 días-FEVI a las 24 horas; NS = no significativa, debido a la temporalidad o colinealidad; NA = no aplica. Todos los coeficientes son Rho de Spearman.
Fuente: Archivo clínico de los Hospitales de la Secretaría de Salud de la Ciudad de México (Hospital General «La Villa», Hospital General Balbuena y Hospital General «Dr. Rubén Leñero»).
Los valores de la FEVI mostraron la mayor correlación con los valores de PCR; ambos a los siete días (Figura 2).
Discusión
En el presente estudio, se incluyeron 76 pacientes de manera inicial con medición de PCR y FEVI a las 24 horas. Posteriormente, para los análisis que requirieron mediciones a las 24 horas y a los siete días, se incluyeron 53 pacientes, excluyendo 14 de ellos, puesto que fallecieron, o bien nueve de éstos se dieron de alta antes de los siete días.
Una vez obtenido el total, se observó que los pacientes que cumplieron con criterios de sepsis y choque séptico, el origen fue a nivel abdominal en 40.3% (n = 25), pulmonar en 29% (n = 18), tejidos blandos en 16.1% (n = 10), urinario en 11.3% (n = 7) y sistema nervioso central en 3.2% (n = 2), lo cual se correlaciona con la literatura, donde se menciona que, durante la sepsis, la producción de productos antimicrobianos en exceso y mediadores inflamatorios provoca la generación de especies reactivas de oxígeno y nitrógeno, anión superóxido (O2-) y óxido nítrico (ON), los cuales causan daño tisular adyacente y una reacción inflamatoria amplificada.1,13
La producción excesiva de moléculas endógenas asociadas con lesión (DAMP) puede activar la inflamación, crear un círculo vicioso y, finalmente, facilitar la disfunción cardiaca, la falla orgánica múltiple (FOM) y la muerte.1,13 Por estas razones, es importante conocer la fisiopatología de la sepsis para comprender e identificar los criterios que hacen referencia para el diagnóstico de esta patología y su importancia en la toma de decisiones para el tratamiento de estos pacientes.
En este estudio, se realizó el diagnóstico de cardiomiopatía séptica con base en la disminución de la FEVI y niveles de elevados de proteína C reactiva en todos los pacientes estudiados a los siete días de estancia en el servicio, con tasas de mortalidad en las distintas unidades hospitalarias similares, en donde se obtuvo una mortalidad de 28.6% en el Hospital General Balbuena, 50% en el Hospital General «La Villa» y 21.4% en el Hospital General «Dr. Rubén Leñero».
La cardiomiopatía inducida por sepsis se caracteriza por la presencia de dilatación del ventrículo izquierdo con presiones de llenado normales o bajas y disminución de la fracción de eyección. Característicamente, el síndrome tiene un carácter reversible, que comienza a normalizarse dentro de los siete a 10 días del inicio. Es importante destacar que la disfunción cardiaca inducida por sepsis tiene un impacto negativo en la supervivencia del paciente. No existen criterios diagnósticos formales para la cardiomiopatía séptica, ya que la incidencia de disfunción miocárdica inducida por sepsis se reporta entre 18 y 65%, y la tasa de mortalidad de 40 a 70%.13 En este estudio, se encontró que la incidencia de mortalidad en la cardiomiopatía séptica es similar a la reportada en la literatura.
En el presente trabajo, se realizó la medición de la FEVI por método de Teicholz, obteniendo una medición de la FEVI a las 24 horas altamente significativa por este método con 94%, con un punto corte de la FEVI de 49.5%, la cual tiene una sensibilidad de 89.5% y una especificidad de 85.7% para pronóstico de mortalidad a los siete días en cardiomiopatía séptica en los pacientes estudiados. El promedio de la medición de la FEVI a los siete días fue de 47% (34-61%). Con las mediciones anteriores, se determinó que aquellos pacientes con FEVI < 49.5% tienen mayor riesgo de deterioro de la función sistólica del ventrículo izquierdo para el desarrollo de una cardiomiopatía séptica.
Se sabe que la disfunción sistólica del ventrículo izquierdo ha sido la disfunción más estudiada e informada en la literatura. En 20 estudios, se estima que sólo entre 20 y 60% de los pacientes con choque séptico ha disminuido la fracción de eyección del ventrículo izquierdo (FEVI) en los primeros tres días de tratamiento, con un retorno gradual al valor de referencia alrededor del décimo día desde el inicio de la sepsis entre los sobrevivientes.
Narváez y colaboradores informaron una incidencia de 22.8% de cardiomiopatía séptica entre los pacientes con sepsis o choque séptico, sin diferencia en la mortalidad en comparación con los pacientes con FEVI ≥ 50% y normalización de la función del ventrículo izquierdo después de la recuperación del evento agudo.3,12
La reducción de la función contráctil del ventrículo izquierdo ocurre tempranamente en el curso del choque séptico y, con frecuencia, se resuelve completamente de siete a 10 días después de la resolución de la sepsis.10 La evaluación de la función sistólica del VI se basa en la medición de la fracción de eyección del ventrículo izquierdo y se clasifica como severa o moderadamente dañada, normal o hiperdinámica.6 Se reporta en la literatura actual que la disfunción sistólica del ventrículo izquierdo es definida como FEVI de 35% o menos; sin embargo, se considera que la FEVI de 45-50% está levemente deprimida; FEVI de 35 a 44%, moderadamente deprimida, y FEVI < 35%, severamente deprimida.11 Esto es debido a que la mayoría de los artículos consultados son en población no mexicana, y se observó una variación mínima en los valores de la FEVI, debido probablemente a las comorbilidades presentadas en la población estudiada; sin embargo, sí hubo correlación en cuanto a valores < 50% de FEVI en el paciente séptico para el desarrollo de cardiomiopatía séptica que impacta en la mortalidad observada a los siete días en este estudio, por lo que es altamente recomendable la monitorización de la función cardiaca mediante la realización de mediciones seriadas de la FEVI.
En la presente investigación, se obtuvo un valor promedio de proteína C reactiva a las 24 horas en los pacientes sépticos de 23.7 mg/dL, y de 22.9 mg/dL a los siete días de estancia en UCI. El valor promedio de PCR a las 24 horas es moderadamente significativo, con una especificidad de 50% para pronóstico de mortalidad en cardiomiopatía séptica, por lo que incrementos de ésta a las 24 horas puede estar condicionada por otras causas. También se observó que la persistencia de niveles elevados de PCR a los siete días sí se correlaciona con disminución de la FEVI, lo cual es significativo para determinar el pronóstico y mortalidad de la cardiomiopatía séptica.
Los niveles plasmáticos de PCR aumentan alrededor de 1 μg/mL a más de 500 μg/mL dentro de las 24 a 72 horas de daño tisular grave, encontrándose niveles promedio de PCR en suero de un sujeto caucásico sano de 0.8 mg/L.14 Asimismo, se han reportado niveles de PCR menores de 1, de 1 a 3 y mayores de 3 mg/L, los cuales corresponden respectivamente a los niveles de riesgo cardiovascular bajo, moderado y alto.15,16
La PCR tarda de 12 a 24 horas en llegar al pico máximo, de 20 a72 horas para estabilizarse, y se mantiene elevada durante tres a siete días. La aplicación de la PCR-us, como una herramienta útil para el manejo del riesgo, requiere el conocimiento de la distribución, las características clínicas y la magnitud del riesgo cardiovascular según los niveles séricos de esta proteína, y es importante tener en cuenta que su aplicación debe ser ajustada para la edad, la presencia de diabetes mellitus, hipertensión, dislipidemia, frecuencia de ejercicio e índice de masa corporal.5
Con base en lo anterior, los resultados obtenidos en el presente estudio, se correlacionan con la literatura; sin embargo, cabe mencionar que la PCR no es específica para cardiomiopatía séptica, por lo que habría que determinar otros factores que influyan en su incremento en todos los pacientes con diagnóstico de sepsis, ya que de ello depende su mayor especificidad.
En este trabajo, se observó que el grupo etario de los pacientes que desarrollaron cardiomiopatía séptica se mantiene entre 40 y 50 años, con una edad promedio de 48 años. En comparación con la literatura, la edad de los pacientes que desarrollaron cardiomiopatía séptica reportó un promedio de 70 ± 15 años.13
Es de hacer notar que la sepsis se presenta con mayor incidencia en la población económicamente activa; sin embargo, se sabe que la sepsis no es determinante en ningún grupo de edad y puede presentarse a cualquier edad.
En este estudio, se reportó una prevalencia de género de 61.3% para el sexo masculino y 38.7% para el sexo femenino. De igual manera, esto guarda relación con la literatura en cuanto a la prevalencia de género, pues se sabe que en poblaciones estudiadas ha reportado una incidencia de hasta 60% para el género masculino.13
Se concluyó que el valor promedio de PCR a las 24 horas en este trabajo, tiene una especificidad de 50% para pronóstico de mortalidad en cardiomiopatía séptica. Sin embargo, se encontró que una FEVI < 49.5% tuvo una sensibilidad de 89.5% y una especificidad de 85.7% para pronóstico de mortalidad a los siete días en cardiomiopatía séptica, y se obtuvo un coeficiente de determinación entre PCR y FEVI a los siete días de 57%, lo que indica que el aumento de la PCR explica 57% de la disminución de la FEVI a los siete días, lo cual fue estadísticamente significativo.
La literatura nacional e internacional reporta que aproximadamente 50% de los pacientes presentan reducción de la FEVI.3 Otros estudios han demostrado que la disfunción cardiovascular en pacientes con choque séptico aumenta la mortalidad hasta dos veces en comparación con aquellos pacientes con disfunción orgánica, pero sin una afectación cardiaca aparente. Los primeros informes reportados utilizaron ecocardiografía convencional, sugiriendo que el aumento del volumen diastólico final y la reducción de la fracción de eyección se asociaron con un mal pronóstico. La cardiomiopatía séptica puede estar presente en hasta 44% de los pacientes.7
Conclusiones
Durante el presente estudio, se observó que el valor promedio de PCR a las 24 horas es moderadamente significativo y con una especificidad de 50% para el pronóstico de mortalidad en cardiomiopatía séptica. Una FEVI de < 49.5% tiene una sensibilidad de 89.5% y una especificidad de 85.7% para el pronóstico de mortalidad a los siete días en cardiomiopatía séptica, con un coeficiente de determinación entre PCR y FEVI a los siete días de 57%, lo que indica que el aumento de la PCR explica la disminución de la FEVI a los siete días.
Es relevante mencionar que, en la actualidad, la ecocardiografía en la Medicina Crítica juega un papel importante para la vigilancia de todos nuestros pacientes, debido a que es una herramienta no invasiva, la cual es de fácil acceso y es la que nos ayuda a la toma de decisiones, aunado a la medición de biomarcadores como la proteína C reactiva, las cuales se encuentran disponibles en las unidades médicas. Cabe mencionar que el presente estudio sí obtuvo significancia, por lo que se considera una herramienta aplicable para determinar de alguna forma el pronóstico de nuestros pacientes sépticos.











 nova página do texto(beta)
nova página do texto(beta)