Introducción
El síndrome de dificultad respiratoria aguda (SDRA) es un estado de inflamación difusa del parénquima pulmonar de inicio agudo caracterizado por edema con hipoxemia de origen no cardiogénico. En 1994 la American European Consensus conference (AECC) estableció los siguientes criterios para su diagnóstico:
Presión arterial de oxígeno/fracción inspiratoria de oxígeno (PaO2/FiO2) < 200.
Infiltrados pulmonares heterogéneos de inicio agudo < 7 días.
No evidencia de patología cardiaca.
La definición del SDRA más actual se estableció con los criterios de Berlín, la cual propone: inicio agudo (antes de siete días), opacidades bilaterales no explicados por derrame pleural, atelectasias o nódulos, insuficiencia respiratoria no atribuible a falla cardiaca o sobrecarga hídrica e índice P/F (PaO2/FiO2) < 300 mmHg con PEEP mayor o igual de 5 cmH2O (Tabla 1).
Tabla 1: Criterios de Berlín para SDRA.
| Infiltrados pulmonares bilaterales en estudio de imagen |
| Edema pulmonar no justificado principalmente por falla cardiaca |
| PaO2/FiO2 < 300 (Con PEEP ≥ 5 cmH2O) |
| Afección pulmonar de inicio menor a 7 días |
Aunque el SDRA durante el embarazo es poco frecuente, su letalidad es elevada y ha sido reportado como un factor importante en la mortalidad materna. Hasta el año 2009, después de la pandemia causada por el virus de la influenza H1N1, se tenía una incidencia estimada de SDRA en las embarazadas de 16 a 70 casos por 100,000 embarazadas,1,2 y las causas se pueden dividir en: asociadas con complicaciones obstétricas y no obstétricas (Tabla 2).
Tabla 2: Causas de SDRA en el embarazo.
| Causas obstétricas | Causas no obstétricas |
|---|---|
| Edema agudo pulmonar (asociado a tocolíticos) | Sepsis |
| Embolia de líquido amniótico | Neumonía aguda |
| Preeclampsia-eclampsia | Neumonitis por aspiración |
| Aborto séptico | Daño por inhalación |
| Sepsis puerperal secundaria a retención de restos de la concepción | Contusión pulmonar |
| Pancreatitis aguda | |
| TRALI (Transfusion Related Acute Lung Injury) | |
| TACO (Transfusion Associated Circulatory Overload) | |
| Embolia grasa | |
| Sobredosis de drogas |
El manejo de las pacientes embarazadas en las Unidades de Cuidados Intensivos es un reto que requiere la consideración de los cambios fisiológicos y anatómicos del embarazo, además de las condiciones feto-placentarias, intentando la mayor meticulosidad en la supervivencia del binomio.
Cambios fisiológicos en el sistema respiratorio durante el embarazo
Los cambios producidos en el sistema inmunitario, cardiovascular y respiratorio durante el embarazo y hasta la semana dos después del parto hacen que las mujeres embarazadas sean más propensas a desarrollar la enfermedad con mayor severidad.
Durante el embarazo, existe incremento del agua corporal total y de forma importante en el espacio intersticial, mismo que se refleja en el tracto respiratorio, existen además niveles elevados de estrógenos, lo que facilita mayor congestión de la mucosa e hipervascularización de las vías aéreas (superiores e inferiores).
La mecánica respiratoria también se modifica conforme avanza el periodo genésico y es dependiente del útero que emerge de la cavidad pélvica; alrededor del segundo trimestre del embarazo estas modificaciones son más notorias, lo que inicia con un desplazamiento diafragmático de 4 cm de manera aproximada e incremento del diámetro anteroposterior entre 5 a 7 cm hacia el término del embarazo, la musculatura respiratoria y la distensibilidad de la pared torácica permanecen sin cambios durante el embarazo en condiciones normales.
Existe otro cambio significativo a nivel respiratorio durante el embarazo que es la capacidad pulmonar total (CPT), la cual disminuye de 4 a 5%, y la capacidad residual funcional (CRF) disminuye 20% secundaria a un decremento del volumen de reserva espiratoria (VRE) y del volumen residual (VR).
Por el contrario, otros volúmenes y capacidades se ven incrementados, la capacidad inspiratoria aumenta de 5 a 10% sin modificaciones en la capacidad vital. El volumen minuto (VM) se incrementa hasta en 50%, al igual que la frecuencia respiratoria (FR) secundaria a un incremento en el metabolismo materno, demanda fetal y mayores concentraciones de progestágenos. Dichos cambios son una respuesta reguladora de los niveles de dióxido de carbono (CO2). El mayor incremento del VM se percibe al término del primer trimestre, originado por aumento del volumen tidal (VT) y FR que permanece hasta el final de la gestación.3
La hiperventilación generada por las modificaciones previas descritas genera una alcalosis respiratoria crónica con acidosis metabólica compensadora, secundaria a incremento en la excreción renal de bicarbonato.
Otro efecto causado por los cambios fisiológicos del embarazo es el incremento hasta de 20% del consumo de oxígeno (VO2), debido al aumento del trabajo cardiaco y respiratorio. El crecimiento del VO2 y la reducción de la CRF disminuye las reservas de oxígeno (O2), lo cual es de vital importancia en la interpretación de la intolerancia a la hipoxemia que en el caso del SDRA cursan estas pacientes.
Algunas consideraciones sobre la vía aérea de las pacientes embarazadas son: contemplar el riesgo de vía aérea difícil, tanto para el abordaje inicial como para el destete de la ventilación mecánica; a nivel laríngeo se considera una vía aérea edematosa y se deben extremar los predictores de destete y la prueba de respiración espontánea.
La mujer obstétrica será considerada como portadora de «estómago lleno», además se debe tomar en cuenta el desplazamiento del estómago con incremento de la presión intragástrica, así como la disminución del tono muscular del esfínter esofágico inferior y vaciamiento gástrico retardado, lo que incrementa de manera considerable el riesgo de broncoaspiración.4,5
Fisiopatología y permeabilidad vascular
La mujer con SDRA embarazada presenta una notoria disminución de la distensibilidad del sistema respiratorio (Crs) y poca tolerancia a la hipoxemia, añadidas a la misma fisiopatología del SDRA, caracterizada por: infiltrados difusos, congestión pulmonar, atelectasia y bajos volúmenes pulmonares. Modificando y reduciendo la Crs existe mayor susceptibilidad para generar edema agudo pulmonar, debido a que durante la gestación el gasto cardiaco (GC) y el volumen sanguíneo circulante incrementan 50%, el volumen plasmático incrementa de 30 a 40%, aunado a una disminución de la presión coloidosmótica que se encuentra alrededor de 20%; al final del embarazo, durante el puerperio inmediato, ésta se reduce hasta 50%.
Los cambios en las presiones hidrostáticas y coloidosmóticas modifican la presión capilar, lo que genera mayor permeabilidad y edema pulmonar hidrostático coexistente en este grupo,4 y mayor incremento del agua extravascular (extravascular lung water [EVLW]) de 3 a 8 veces superior al valor normal,6 lo que nos deja estimar la extensión de la fuga capilar y la sobrecarga de líquidos.7-10 El reconocimiento del incremento de la permeabilidad vascular nos permite correlacionar la severidad de la enfermedad y la supervivencia.11-13
En la actualidad, se recomienda restricción hídrica, la fluidoterapia debe ser dirigida a la reducción del balance de líquidos, los cuales se prefieren discretamente negativos durante el SDRA, dicha estrategia ha demostrado mejores resultados y mayores tasas de supervivencia.14
Las mujeres que padezcan SDRA e hipoxemia grave en estado gestante se benefician de estrategias terapéuticas que vayan orientadas a la búsqueda de balances hídricos negativos, inicio oportuno de ventilación mecánica con aplicación de presión positiva al final de la espiración (PEEP), disminución de la presión intraabdominal, reanimación con bajos volúmenes (en caso de ameritarlos) y aporte de albúmina, lo cual favorece la presión coloidosmótica y la eliminación de líquidos, ésta puede ser coadyuvada con diuréticos de asa o terapias de reemplazo renal continua.15
En hipoproteinémicas (como una embarazada, ya sea por dilución o carencial) el papel fundamental en la extravasación del líquido es la disminución de la presión coloidosmótica plasmática. La hipoproteinemia es uno de los predictores independientes y más importantes en el desarrollo de SDRA, ya que son dos veces más propensas a desarrollar el síndrome y con tres veces mayor riesgo de mortalidad.
En la actualidad, la administración de albúmina es controversial; sin embargo, asociada con diurético ha permitido estabilizar la hemodinamia a través del mantenimiento del volumen sanguíneo efectivo, lo que promueve el egreso de líquido correspondiente al edema alveolar y mejora la oxigenación tisular.
Abordaje terapéutico
El abordaje de mujeres con SDRA se basa en identificar y dar resolución a la causa, así como otorgar soporte vital al binomio, además de un óptimo y oportuno soporte ventilatorio, con el cual se pretende evitar la fatiga de los músculos respiratorios y al mismo tiempo favorecer el intercambio gaseoso más adecuado en el tratamiento de la hipoxemia severa.
El manejo de embarazadas con SDRA debe tener en cuenta los cambios fisiológicos, anatómicos, el flujo placentario, la interacción de la circulación materno-fetal, considerar metas de oxigenación y ventilación.
Las repercusiones mecánicas sobre la vía aérea durante el SDRA incluyen un aumento en la resistencia de la vía aérea, y una disminución notoria en la distensibilidad pulmonar.10
El soporte ventilatorio en la embarazada se basa en ventilación no invasiva y con posición prono, estrategias extracorpóreas y recomendaciones para la vigilancia fetal.16
No existe un modo ventilatorio que haya demostrado en la actualidad beneficio sobre la mortalidad en aquéllas no obstétricas con SDRA, pero sí existen estrategias ventilatorias encaminadas a disminuir el daño pulmonar inducido o asociado al ventilador (VILI: ventilator induced lung injury). Dentro de las estrategias, se engloban las metas de protección pulmonar, que inician por la estimación del volumen corriente o volumen tidal (Vt), el cual se debe programar por el peso ideal (talla en metro2 x 21) y peso predicho de la paciente (talla en cm - 152.4) x 0.91 + 45, el resultado es multiplicado por 6 a 8 mL/kg.17 Dicha estrategia ha logrado evitar la sobredistensión y el volutrauma, así como disminuir entre 31 a 40% la mortalidad respectivamente,17,18 mantener la presión máxima del sistema respiratorio por debajo de 35 cmH2O, la presión meseta por debajo de 25 cmH2O y una presión de distensión (DP, driving pressure) inferior a 13 cmH2O (presión meseta-PEEP), en la actualidad, la DP es uno de los mejores predictores de VILI, severidad y mortalidad.8
La aplicación de presión positiva al final de la espiración (PEEP) es una medida importante cuya finalidad es el incremento de la capacidad funcional residual. En la embarazada, la pérdida de la CRF es una condición fisiológica debido al incremento abdominal, en aquéllas con SDRA, el volumen tidal y el descenso de la CRF se agrava, en la actualidad dicha medida puede ser establecida por las Tablas del grupo ARDS Network17 o por el peso corporal mediante el índice de masa corporal (IMC), estimando IMC > 30 colocar un PEEP entre 5-8 cmH2O, IMC > 40 correspondería a un PEEP de 10 cmH2O. Otro parámetro es la frecuencia respiratoria (FR) entre 20-30 respiraciones por minuto, vigilando la PEEP intrínseca.19 Si bien estas estrategias han demostrado disminuir los múltiples traumas relacionados con la ventilación mecánica, existen pacientes a los que, por su severidad y cofactores, pueden ser excluidos de las mismas.
Posición prona
Desde hace 20 años, Gattinoni documentó los efectos benéficos de la posición prona y su utilización, con lo cual demostró resultados benefactores en la supervivencia de aquéllos con SDRA,20 evidenciando mejoría en la oxigenación hasta en 70 a 80%.21
Durante la posición prona el corazón reposa sobre el esternón y el diafragma se desplaza de manera caudal, lo que permite al pulmón no encontrarse colapsado por ambas estructuras, en la mujer gestante el colapso pulmonar se agrava por incremento de la presión intraabdominal,16 dicha situación se mitiga durante la posición prona en el embarazo, favoreciendo la ventilación.
Otro posible beneficio es la liberación de los grandes vasos sanguíneos, que disminuye la compresión arterial de la arteria umbilical.22 A nivel pulmonar, permite la homogeneización de la relación ventilación perfusión, favorece el reclutamiento pulmonar, además de facilitar la expulsión de secreciones y el suministro de medicamentos en aerosol,23 no existen recomendaciones específicas en la actualidad sobre el prono en la paciente obstétrica, pudiéndose transpolar los estudios en pro del beneficio de la persona tratada, y de esta forma recordar que lo que hace bien a la madre le hace bien al feto.
A pesar de los múltiples resultados favorables durante SDRA en posición prono, existe poca evidencia de la misma en embarazadas; sin embrago, las particularidades de la terapéutica en este grupo cumplen con las condiciones preventivas de cualquier individuo en posición prona, desde la correcta colocación en la posición, que garantiza el óptimo funcionamiento de catéteres y cánulas, hasta la protección de zonas de declive y salientes óseas; proporcionar soporte de compresión alterna y almohadillas para liberar el abdomen, mantener estrecha monitorización de la viabilidad fetal mediante ultrasonografía Doppler y registro tococardiográfico, cuidar los horarios rotatorios de cabeza, brazos, es muy importante la autorización por familiares y firma de consentimiento informado.
El inicio de la ventilación mecánica en posición prono, corresponde al mismo manejo de programación inicial que el paciente supino y no gestante.
La monitorización de la respuesta a la terapéutica se realiza mediante la toma de gasometrías arteriales para identificar si el índice (presión arterial de oxígeno) PaO2/FiO2 (fracción inspirada de oxígeno) incrementa 20% o más de 20 mmHg, o disminuye la PaCO2 (presión arterial de dióxido de carbono) o no respondedoras. La respuesta se hace notoria en las primeras dos horas o inclusive puede demorar entre 12 a 16 horas.16
Otras farmacoterapias como el bloqueo neuromuscular pueden llevarse a cabo mientras se mantengan requerimientos elevados de parámetros ventilatorios y posición prona.
El uso de diuréticos es otra medida terapéutica que, si bien llevarla a la práctica se justifica como en el manejo del SDRA, se debe tomar en cuenta la presencia de oligohidramnios o anhidramnios, requiriendo de vigilancia estrecha, para la detección de sufrimiento fetal, mediante registro electrotocográfico y ultrasonografía del correcto flujo de la arteria umbilical, la embarazada del segundo y tercer trimestre, puede mejorar la dinámica pulmonar, por lo que se debe considerar dentro del manejo en caso de producto prematuro el uso de inductores de madurez pulmonar.24
Complicaciones de la posición prona
No se han tenido reportes de complicaciones particulares en mujeres que se han sometido a ventilación mecánica en posición prona. No obstante, las complicaciones generales son: edema facial, lesiones faciales, desconexión de los circuitos del ventilador mecánico y decanulación de la vía aérea al momento del cambio de posición de la cabeza, complicaciones en los accesos vasculares desde oclusión hasta retiro forzado de los mismos, tos con desaturación y pérdida de la Crs, lesión de nervios cervicales, inestabilidad hemodinámica caracterizada por arritmias transitorias, neumotórax, intolerancia a la nutrición y sobre todo, en este tipo de casos, la dificultad para una adecuada y constante monitorización fetal.
Reporte de caso
Caso 1
Mujer de 33 años de edad, segunda gesta, con embarazo normoevolutivo de 18 semanas de gestación, inicia en siete días previos a su ingreso al hospital con fatiga, tos con expectoración blanquecina, se agrega fiebre, mialgias, artralgias y disnea progresiva, a su ingreso con datos francos de dificultad respiratoria (taquipnea > 32 respiraciones por minuto, aleteo nasal, tiraje intercostal y disociación toraco-abdominal), insuficiencia respiratoria aguda hipoxémica; signos vitales: presión arterial 80/50 mmHg, frecuencia cardiaca 135 latidos por minuto, saturación por oximetría de pulso al 75%, relación PaO2/FiO2 72 mmHg. Iniciando manejo avanzado de la vía aérea mediante secuencia de intubación rápida, iniciando ventilación mecánica convencional mandatoria por volumen, volumen tidal a 6 mL/kg, FiO al 100%, PEEP 16 cmH2O, con una distensibilidad pulmonar estática (Cest) de 21 mL/cmH2O y distensibilidad dinámica del sistema respiratorio (Cdyn) de 16, presión meseta (Ppl, presión plateau) de 28 cmH2O. Por presentar SDRA severo se colocó en posición prono en las primeras 12 horas, logrando disminuir el requerimiento de FiO2 al 55%, lo cual mejora el índice de la relación PaO2/FiO2 previo a prono de 104 mmHg, para después lograr 130 mmHg a los 60 minutos.
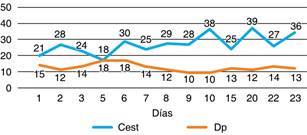
Bajo efectos de sedación, se inicia relajante muscular, FiO2 al 50%, PEEP 16, relación PaO2/FiO2 en 144 cmH2O, Cdyn 21 cmH2O y Cst de 28 cmH2O, 72 horas posteriores se logra disminuir de manera inicial requerimiento de PEEP a 14 cmH2O (Figura 1). Durante las próximas 24 horas cursa febril, agregándose hemoptisis secundaria a sobreinfección durante las próximas 48 horas (Figura 2), por lo que requirió PEEP en 17 cmH2O y FiO2 por arriba de 80%, Pmax 30 cmH2O, Ppl 26 cmH2O, Cdyn 26 y Cest 38, se solicitó broncoscopia que muestra abundante secreción hialina, mucosa friable y escaso sangrado en segmento S2 de lóbulo superior derecho, y S6-S8 de lóbulo superior izquierdo, aislando cocos Gram (+), lo que cambia el esquema antimicrobiano vancomicina por linezolid, y se continúa con ventilación mecánica (VM) modalidad controlada por presión.
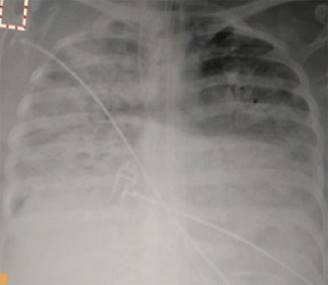
Figura 2: Radiografía de tórax portátil anteroposterior simple, que presenta opacidad alveolo intersticial bilateral, correspondiente con SDRA, a las 48 horas de ingreso a la UCI.
Los siguientes cinco días presentó notoria mejoría al lograr disminuir requerimientos de PEEP y FiO2; para el día 12 de VM se decide despronar con PEEP 12, FiO2 60%, PaO2/FiO2 de 189 cmH2O, día 19 de VM con PEEP 8, FiO2 40%, PaO2/FiO2 305 cmH2O, retira sedación con posterior inicio de ventilación en modo CPAP presión soporte 10 cmH2O, PEEP 8 cmH2O y FiO2 < 40%. Para el día 22 de ventilación mecánica se retira de la misma con éxito, espirometría al egreso de la unidad de obstetricia crítica, con patrón sugestivo de restricción pulmonar grave con capacidad vital forzada (FVC) de 19.5% y relación FEV1/FVC (volumen espiratorio forzado al primer segundo entre la capacidad vital) de 90.6%.
Caso 2
Mujer de 17 años de edad, con primer embarazo de 39 semanas de gestación complicada con corioamnionitis, inicia su sintomatología cinco días previos a su ingreso al hospital para resolución del embarazo con fatiga, cefalea, mialgias, artralgias, fiebre y rinorrea. Ocho horas después de resolverse el embarazo presenta disnea, taquipnea, con oximetría de pulso de 82% sin oxígeno suplementario y sibilancias basales bilaterales, se inicia manejo inmediato con oxigenoterapia sin presentar mejoría; la mujer incrementa su trabajo ventilatorio y presenta mayor descenso en la oxigenación (SaO2 77% con bolsa-reservorio de O2), con FiO2 40%, se inicia ventilación mecánica no invasiva, la cual es fallida por presentar mayor taquipnea y desaturación aun con FiO2 al 100%. Se realiza intubación orotraqueal y se da ventilación mecánica invasiva con medidas de protección alveolar, PEEP 5 cmH2O, Vt a 6 mL/kg de peso ideal, FR 20 rpm, FiO2 inicial 100%, mejora la PaO2/FiO2 a 186 mmHg, manejada con oseltamivir, se obtiene reporte de PCR para influenza A positivo, y es retirada del ventilador mecánico a los pocos días sin complicaciones ni secuelas significativas (Figura 3).
Discusión
El SDRA es una patología caracterizada por hipoxemia e incremento de la permeabilidad en la membrana alveolo-capilar, resultando en un daño pulmonar agudo, característico del paciente neumocrítico,25 presenta una incidencia en la paciente embarazada de 16-70 por 100,000 embarazos.26 También es posible que la menor incidencia de enfermedades crónicas y comorbilidades médicas en la población embarazada permite mejorar la supervivencia en el contexto de la insuficiencia respiratoria. Los hallazgos de las tasas de mortalidad diferencial para las diversas causas de SDRA en el embarazo no son inesperados. Se espera que en aquéllas con eventos clínicos catastróficos agudos, como embolia de líquido amniótico o embolia pulmonar séptica en el contexto de infecciones puerperales se presenten mayores tasas de mortalidad que en mujeres con neumonía. En la actualidad, hay poca literatura disponible para orientar el prono. El posicionamiento durante el embarazo debido a la falta de evidencia específica está basado en las decisiones de manejo de los estudios realizados en la población general.
La estrategia de ventilación protectora en la paciente con SDRA durante el embarazo debe mantenerse en prono, se deben realizar cuidados específicos, como protección de cara y prominencias óseas, cuidados del tubo endotraqueal, vigilancia del flujo umbilical, así como control gasométrico. El estudio PROSEVA27 no mostró diferencia en las complicaciones (extubación en el prono, obstrucción del tubo endotraqueal, desaturación, bradicardia, hipotensión), por lo que en la investigación de Samanta y colaboradores es considerado seguro, incluso en las embarazadas.24
Conclusión
La posición prona en el embarazo ha sido poco estudiada, los cambios fisiológicos durante el segundo y tercer trimestre del embarazo predisponen a la restricción pulmonar, comprometiendo la mecánica pulmonar en múltiples grados. La posición prona no es una contraindicación absoluta durante el embarazo y está demostrado de manera extensa el impacto en el beneficio de disminuir la mortalidad cuando se combina con volumen corriente bajo de 6 a 8 mL por kilo de peso predicho. Para llevar estas estrategias a cabo se recomienda personal entrenado en los cuidados de enfermería y manejo adecuado de vía aérea. En embarazadas que presenten SDRA, se recomienda que el volumen tidal puede incrementar tanto como la presión meseta lo permita (menor a 25 cmH2O); sin embargo, un volumen tidal de 6 mL por kg es un parámetro recomendado de forma habitual, se recomienda que la presión de distensión alveolar (driving pressure) sea menor de 13 cmH2O, en caso de que se presente una PaO2/FiO2 menor a 150 mmHg, es recomendable el prono en este tipo de patologías. La vigilancia y monitoreo estrecho a la cabecera del paciente es muy importante en el paciente neumocrítico, así como el abordaje multidisciplinario para un diagnóstico oportuno y tratamiento eficaz.











 nova página do texto(beta)
nova página do texto(beta)