Antecedentes
La Guía de práctica clínica sobre el trastorno por déficit de atención con hiperactividad (TDAH) en niños y adolescentes define el TDAH como una enfermedad crónica.1 Las tasas de prevalencia del TDAH descienden a medida que transcurre el tiempo desde el momento del diagnóstico.2 Los estudios informan tasas de prevalencia de 70 % entre los adolescentes3 y entre 5 y 45.7 % en los adultos.4-6 Algunos autores señalan que las tasas de prevalencia en adultos podrían estar infravaloradas al utilizar autoinformes en lugar de la información proporcionada por los familiares.7 Las tasas de TDAH también varían en función de la variable evaluada, ya sean síntomas, síndrome o deterioro.8
Existen variables que predicen una mayor persistencia sintomática de TDAH como existencia de deterioro funcional o interferencia en la vida diaria,3 presentación de un TDAH de subtipo combinado,9,10 comorbilidad con bajo cociente intelectual,11 presencia de factores de adversidad psicosocial12 o psicopatología en los progenitores.11
Existen datos consistentes sobre el patrón de evolución clínica de los síntomas clínicos del TDAH. Los síntomas de inatención podrían continuar en la edad adulta (en 94.9 % de la población se mantienen), mientras que los síntomas de hiperactividad/impulsividad disminuyen (34.6 % de la población conserva estos síntomas).8,13 Estudios previos señalan la necesidad de revisar los criterios diagnósticos del TDAH en los adultos y se proponen tareas y criterios específicos para abordar el diagnóstico en esa población.8,13,14 Además, la gravedad del deterioro parece estar positivamente relacionada con la gravedad de los síntomas en los adultos, a diferencia de los niños.6,15
Varios estudios previos señalan un mayor riesgo de enfermedad mental en la edad adulta en quienes padecieron TDAH en su infancia (especialmente de trastornos depresivos, trastornos de la personalidad y abuso de sustancias)4,16,17 y que recibieron tratamiento clínico por ello.18 El TDAH también se ha relacionado con importantes problemas sociales, académicos y laborales a lo largo del tiempo. Los sujetos con diagnóstico de TDAH en la infancia presentarán en su adolescencia peores resultados académicos, abandono escolar,19,20 mayores alteraciones de conducta y conductas antisociales,19,21,22 así como una situación familiar menos estable21 en comparación con población adolescente no clínica. En la edad adulta joven existe un mayor riesgo de consumo de sustancias y conductas ilegales,4 peores logros y condiciones académico-laborales16,23 y dificultades en las relaciones sociales,18,24 especialmente en los adultos con sintomatología persistente de TDAH.25
Entendiendo el TDAH como un problema conductual y contextual, las comorbilidades en la salud mental del adulto se explican como una muestra de un patrón generalizado disfuncional. Este patrón común a todos los trastornos de salud mental estaría construido por la falta de habilidades de autorregulación;26-30 además, existen factores sociales que deben considerarse a la hora de comprender el TDAH. Estudios previos señalan que el funcionamiento cultural actual (basado en la recompensa inmediata, la digitalización y la urgencia por evitar el malestar) podría estar relacionado con patrones disfuncionales de salud mental como el TDAH.31,32 En esa urgencia por evitar el malestar, se apunta también a una tendencia cultural-social a tratar las conductas o emociones aberrantes de los niños mediante intervenciones técnicas (especialmente farmacéuticas),31 fenómeno que se ha denominado McDonaldización de la salud mental infantil.33
Dada la alerta generada en cuanto a las implicaciones clínicas, conductuales y ocupacionales de menores diagnosticados con TDAH, se propone la necesidad de realizar un estudio de seguimiento de una muestra de menores diagnosticados con TDAH en un contexto clínico natural. Se seleccionaron dos cohortes que permitieran recoger variables de evolución tras cinco y 10 años de la detección diagnóstica, para observar si el tiempo de evolución influye en la presentación sintomática y funcional de los pacientes. Los objetivos de este trabajo fueron los siguientes:
Material y métodos
Se incluyeron niños diagnosticados en el servicio de pediatría de atención primaria con código P21 (trastorno por déficit de atención e hiperactividad), registrados en la base de datos WOMI (Visor de Historias Clínicas de Atención Primaria OMI) de Oviedo, Asturias, España, durante 2004 y 2009, que aceptaron participar en una entrevista telefónica voluntaria. Los criterios diagnósticos empleados en la aplicación del código P21 son los especificados en la Clasificación Internacional en Atención Primaria (déficit de atención o hiperactividad de comienzo precoz, marcada falta de continuidad en las tareas, comportamiento hiperactivo modulado en situaciones variadas y a lo largo del tiempo).34
Se excluyeron los niños diagnosticados en el servicio de pediatría de atención primaria con código P21 no residentes en el área sanitaria de Oviedo (dada la imposibilidad de realizar la entrevista de seguimiento longitudinal), así como aquellos no localizados para la entrevista telefónica.
La muestra estuvo formada por 95 casos clínicos clasificados en dos cohortes: niños diagnosticados en 2004 y en 2009 (Tabla 1), si bien no todos respondieron a todas las preguntas planteadas.
Tabla 1 Descripción de la muestra entrevistada (n = 95)
| Cohorte | Total | ||
|---|---|---|---|
| 2004 | 2009 | ||
| Casos entrevistados | |||
| % | 42 | 53 | 95 |
| n | 44.21 | 55.79 | 100 |
| Sexo | |||
| Varón | |||
| n | 33 | 43 | 76 |
| % | 78.57 | 81.13 | 80 |
| Mujer | |||
| n | 9 | 10 | 19 |
| % | 21.43 | 18.87 | 20 |
| Persona entrevistada | |||
| Paciente directo | |||
| n | 14 | 10 | 24 |
| % | 33.3 | 18.9 | 25.26 |
| Padres | |||
| n | 28 | 43 | 71 |
| % | 66.7 | 81.1 | 74.74 |
| Edad al diagnóstico de TDAH | |||
| Media | 7.76 | 7.76 | 10.64 |
| Mediana | 8.00 | 8.00 | 9.00 |
| IC 95 % | 6.64-8.88 | 6.64-8.88 | 8.96-12.32 |
| Edad al realizar la entrevista telefónica | |||
| Media | 18.24 | 18.24 | 16.49 |
| Mediana | 18.00 | 18.00 | 15.00 |
| IC 95 % | 17.07-19.41 | 17.07-19.41 | 14.75-18.23 |
Se realizaron entrevistas telefónicas dirigidas directamente a pacientes adultos con TDAH. En el caso de pacientes con TDAH menores de edad o no localizables, las entrevistas se dirigieron a sus padres. El Comité de Ética de Investigación del Principado de Asturias concedió el permiso para la investigación (código del estudio 55/2014).
Variables e instrumentos
A partir de la entrevista telefónica se recogieron las siguientes variables:
Estado clínico y ocupacional actual. Se preguntó a los pacientes o padres de los pacientes por el estado clínico (¿recibe algún tratamiento o consulta clínica por alguna dificultad de salud mental en el momento actual?) y ocupacional (¿qué ocupación tiene actualmente? o si estudiaba, ¿qué etapa educativa está cursando?) al momento de la entrevista. Los datos relativos al estado ocupacional se clasificaron en siete categorías: cinco de estudios según el sistema educativo español (primaria, secundaria, prebachillerato, programa de trabajo y bachillerato), trabajo y ninguna ocupación. Para quienes recibían algún tratamiento para la salud mental se registró el diagnóstico al momento de la entrevista a partir de la historia clínica.
Síntomas actuales de TDAH. La Escala de Swanson, Nolan y Pelham (SNAP-IV) evalúa mediante nueve preguntas los síntomas de inatención y mediante otras nueve, los síntomas de hiperactividad/impulsividad. Cada pregunta se responde mediante escala tipo Likert de cuatro ítems. Las puntuaciones clínicas de corte se tomaron de la Guía de práctica clínica sobre el trastorno por déficit de atención con hiperactividad (TDAH) en niños y adolescentes.1 Las puntuaciones de corte se establecieron en 1.78 para el subconjunto de inatención, 1.44 para el subconjunto de hiperactividad/impulsividad y 1.67 para la escala global del TDAH. Los resultados de los cuestionarios SNAP-IV y SDQ (Cuestionario de Fortalezas y Dificultades) no pueden compararse con los del resto de la población española no clínica, ya que no existen baremos de población no clínica.
Dificultades y deterioro actuales. El SDQ (Goodman, 1999) es un cuestionario de seguimiento de la evaluación de dificultades emocionales o conductuales; en nuestro estudio se utilizó la versión española. El suplemento de impacto del SDQ consiste en cinco preguntas sobre la existencia de dificultades actuales, el nivel de severidad de estas y las áreas vitales en las que interfieren (convivencia, relaciones con iguales, ámbito laboral o académico, ocio y tiempo libre).
Resultados
Respecto al estado clínico actual, tratamiento y diagnóstico, se obtuvo respuesta de 89 entrevistados; 60.7 % del total de la población que contestó a esta pregunta no recibía tratamiento actual para las dificultades de salud mental, 33.7 % tenía prescrito tratamiento psicofarmacológico, 4.5 % seguía tratamiento psicológico y 1.1 %, tratamiento combinado (psicológico y psicofarmacológico). La distribución entre cohortes se muestra en la Tabla 2. En 15 casos que recibían algún tratamiento de salud mental en cualquiera de las dos cohortes (n = 35), el diagnóstico actual se obtuvo de la historia clínica: TDAH en 46.7 %, trastorno de personalidad en 26.70 %, diagnóstico desconocido en 13.20 %, trastorno de ansiedad en 6.7 % y TDAH comórbido con trastorno del desarrollo en 6.7 %
Tabla 2 Estado del tratamiento actual según las cohortes
| Cohorte | Tratamiento | |||
|---|---|---|---|---|
| No (%) | Psicofarmacológico (%) | Psicológico (%) | Combinado (%) | |
| 2004 (n = 40) | 57.5 | 32.5 | 7.5 | 2.5 |
| 2009 (n = 49) | 63.3 | 34.7 | 2 | 0 |
La ocupación al momento de la entrevista en las diferentes cohortes (n = 95) se muestra en la Figura 1.
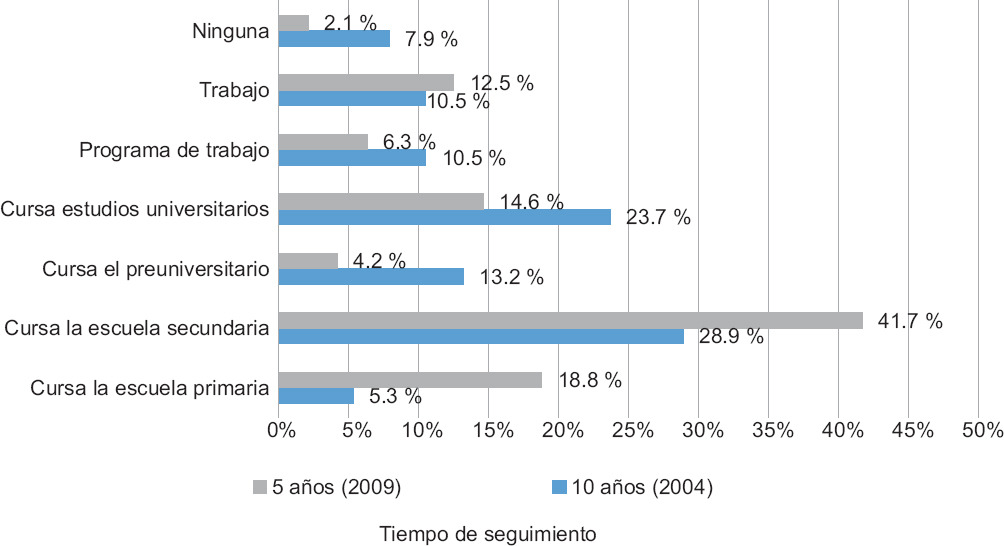
Figura 1 Distribución de la ocupación en las distintas cohortes (cohorte de 2004, n = 42; cohorte de 2009, n = 53).
En cuanto a los síntomas actuales del TDAH evaluados mediante SNAP-IV (n = 71), en la muestra total la puntuación media en la subescala de inatención fue de 1.3145 (IC 95 % = 1.153, 1.475); en la subescala de hiperactividad/impulsividad, 1.007 (IC 95 % = 0.820, 1.193); y en la escala global de TDAH, 1.161 (IC 95 % = 1.007, 1.315). Estos datos fueron superiores a las puntuaciones clínicas de corte de 31 % de la muestra total para síntomas de inatención, 32.4 % para síntomas de hiperactividad/impulsividad y 25.4 % para la escala global de TDAH (no se encontraron diferencias estadísticamente significativas entre cohortes: inatención, Fisher 1 gl = 0.292; hiperactividad/impulsividad, Fisher 1 gl = 0.195; escala global, Fisher 1 gl = 0.161).
Se encontraron diferencias estadísticamente significativas en las puntuaciones de la escala global y la subescala de inatención (Tabla 3), ambas fueron superiores en la cohorte de cinco años de seguimiento. Existieron diferencias estadísticamente significativas en las puntuaciones de la escala global de TDAH relacionadas con quien contestó el cuestionario. Hubo más casos por arriba de las puntuaciones clínicas de corte en la escala global de TDAH cuando el SNAP-IV fue contestado por los padres (Fisher 1 gl = 0.042) que cuando fue contestado directamente por el paciente. Las puntuaciones medias para la subescala de inatención y la escala global fueron mayores cuando las contestaron los padres (Tabla 4).
Tabla 3 Puntuaciones sintomáticas (SNAP-IV) según la cohorte
| Escala o subescala | Cohorte | p* | |
|---|---|---|---|
| 2004 | 2009 | ||
| Subescala de inatención | |||
| Media | 1.0819 | 1.4573 | 0.023 |
| IC 95 % | 0.8248-1.3389 | 1.2556-1.6590 | |
| Subescala de hiperactividad/impulsividad | |||
| Media | 0.7852 | 1.1423 | 0.063 |
| IC 95 % | 0.4853-1.0850 | 0.9041-1.3804 | |
| Escala global de TDAH | |||
| Media | 0.9404 | 1.2961 | 0.024 |
| IC 95 % | 0.7092-1.1715 | 1.0954-1.4968 | |
*Valores de p resultantes de una prueba de ANOVA de un factor.
Tabla 4 Puntuaciones sintomáticas (SNAP-IV) según la persona entrevistada
| Escala o subescala | Persona entrevistada | p* | |
|---|---|---|---|
| Paciente directo | Padres | ||
| Subescala de inatención | |||
| Media | 0.9895 | 1.4604 | 0.006 |
| IC 95 % | 0.7383-1.2408 | 1.2653-1.6555 | |
| Subescala de hiperactividad/impulsividad | |||
| Media | 0.8700 | 1.0678 | No válido** |
| IC 95 % | 0.5941-1.1459 | 0.8234-1.3121 | 0.332 |
| Escala global de TDAH | |||
| Media | 0.9323 | 1.2635 | 0.047 |
| IC 95 % | 0.6980-1.1666 | 1.0681-1.4588 | |
*Valores de p resultantes de una prueba de ANOVA de un factor.
**No válido indicado porque la prueba de homogeneidad de varianzas no permite extraer conclusiones (p > 0.05 en estadístico de Levene).
TDAH: trastorno por déficit de atención e hiperactividad.
Referente a las dificultades clínicas y deterioro evaluados mediante SDQ (n = 70), 88.9 % de la cohorte de 2004 consideró que estaba mejor (un poco mejor o mucho mejor) desde que acudió a la consulta por primera vez; en la cohorte de 2009, 88.4 % consideró encontrarse mejor. Un 66.2 % respondió que seguía teniendo dificultades en una o más áreas (emociones, concentración, comportamiento o capacidad para relacionarse con otras personas), sin que existieran diferencias significativas entre las cohortes en esta variable (Fisher 1 gl = 0.609). El 95.7 % de las personas con dificultades actuales sienten que estas generan interferencia en una o varias áreas de su vida, como se muestra en la Figura 2, sin encontrar diferencias reseñables entre las cohortes.
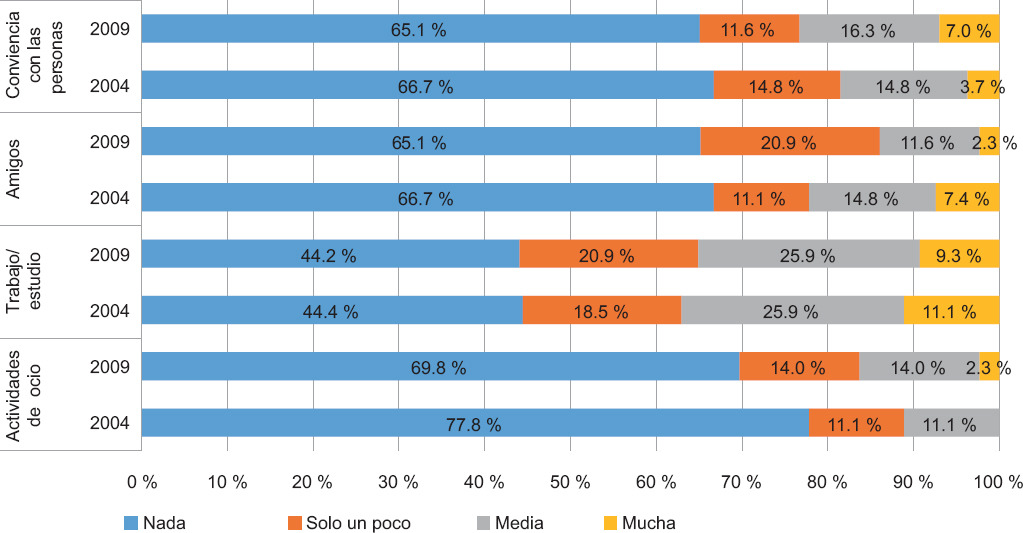
Figura 2 Nivel de interferencia en diferentes áreas de la vida diaria evaluado mediante SDQ (Cuestionario de Fortalezas y Dificultades, suplemento de impacto del seguimiento) entre las diferentes cohortes (2004, n = 27; 2009, n = 43).
En cuanto a los síntomas y relación con el deterioro, independientemente de la cohorte existió una correlación positiva entre la interferencia actual evaluada con SDQ y los índices más altos de TDAH identificados con SNAP-IV (Pearson = 0.393 entre la interferencia y el subconjunto de inatención, significación bilateral = 0.01; Pearson = 0.356 entre la interferencia y el subconjunto de hiperactividad/impulsividad, significación bilateral = 0.002; Pearson = 0.420 entre la interferencia y TDAH global, significación bilateral = 0.000).
Independientemente de la cohorte y en relación con investigaciones relacionadas con las dificultades y manejo clínico,35 95.5 % de la población total en el punto de inicio del estudio (n = 134) recibió tratamiento con fármacos estimulantes durante algún momento del seguimiento. Quienes fueron tratados con estimulantes parecían tener más dificultades actuales (determinadas con SDQ) que los que no fueron tratados con estimulantes (χ2 1 gl = 0.018). De la muestra total en el punto de inicio del estudio (n = 134), 29.9 % de los participantes fue tratado exclusivamente en servicios de atención primaria. Esos casos parecieron tener menos dificultades actuales que los tratados por salud mental o el servicio de neuropediatría (χ2 1 gl = 0.024).
Discusión
Según la literatura previa y la guía clínica citada,1 el trastorno de TDAH se propone como una condición crónica. Además, la literatura previa señala tasas más altas de trastornos mentales en la edad adulta en adultos o niños con diagnóstico de TDAH.4,16-18 El presente estudio cuestiona la cronicidad de los síntomas de esta entidad y el mayor riesgo de padecer trastornos mentales en la muestra analizada. La cronicidad también es cuestionada en algunas investigaciones2 que muestran tasas decrecientes de TDAH a medida que transcurre el tiempo desde el momento del diagnóstico.
Respecto a la cronicidad y el curso clínico, la literatura previa señala que el subconjunto hiperactividad/impulsividad y las tasas globales de TDAH (determinadas con SNAP-IV) descienden a medida que las personas crecen, pero las tasas del subconjunto inatención se mantienen en la edad adulta.2,8,13 En la muestra analizada, las puntuaciones de las dos subescalas (inatención e hiperactividad), así como la escala global de TDAH evaluada mediante SNAP-IV fueron superiores cuanto menor fue el tiempo trascurrido desde el diagnóstico. Además, se observaron tasas descendentes en el número de casos clínicamente significativos en cuanto a los síntomas de inatención, hiperactividad/impulsividad y la escala global de TDAH, independientemente de la cohorte. A medida que transcurrió el tiempo, las dificultades de TDAH se observaron como una entidad clínica única, permaneciendo en un tercio de la muestra ya fuera a cinco o 10 años después del diagnóstico.
En cuanto al mayor riesgo de trastornos mentales en la edad adulta, el presente estudio de seguimiento informa que la mayor parte de la muestra no recibía ningún tratamiento para un trastorno psicológico después de cinco o 10 años del diagnóstico de TDAH. Este resultado difiere de las advertencias previas sobre los riesgos para la salud mental adulta en niños con diagnóstico de TDAH.16-18
Según estudios previos, las tasas de síntomas son más elevadas cuando las notifica un familiar que cuando se utilizan autoinformes.7 La literatura previa señala que estos datos evidencian una tendencia al infradiagnóstico de TDAH en la edad adulta mediante los autoinformes. Sin embargo, podría existir otra interpretación para estos datos: lo que constituye un problema para un familiar puede ser un patrón adaptativo para el paciente. Al consultar directamente a un paciente adulto sobre lo que constituye un problema en su vida, los índices de TDAH descienden. En relación con este tema, podría ser interesante abordar la importancia de las discrepancias entre los modelos conceptuales de las dificultades infantiles.36 Las diferentes concepciones disienten al momento de explicar lo que constituye un problema clínico en la infancia, explicaciones que afectan las creencias de los padres sobre sus hijos. El hecho de que las tasas de TDAH desciendan cuando se pregunta directamente a pacientes adultos podría estar en consonancia con la psicopatologización cultural de la infancia descrita.31-33
La literatura previa también señala altas tasas de fracaso escolar y abandono académico de los sujetos con diagnóstico de TDAH en su infancia.19,21 El presente estudio no permite establecer el éxito en la ocupación actual, pero la mayoría de los entrevistados manifestó una responsabilidad adquirida tras cinco o 10 años del diagnóstico. Estos resultados cuestionan la alarma sobre el fracaso escolar que ha suscitado el TDAH.
En relación con la existencia de dificultades en personas con diagnóstico de TDAH, dos tercios refirió dificultades actuales. La gravedad de estos datos no puede ser evaluada ya que no existen baremos de población española no clínica para la comparación. En correlación con estudios previos,6,15 existió una relación entre la intensidad de los síntomas actuales de TDAH y su interferencia con las actividades cotidianas. La mayoría de la muestra que refirió dificultades también manifestó disfuncionalidad, si bien el nivel de interferencia fue bajo.
Es interesante señalar otras variables que mostraron estar relacionadas con el nivel de dificultades actuales. Los casos tratados con fármacos psicoestimulantes o los casos tratados por un profesional sanitario especializado (neuropediatra o profesional de la salud mental) parecieron tener más dificultades en la actualidad. No se pueden establecer relaciones causales de estos datos dadas las limitaciones del presente estudio, ya que carecemos de datos sobre la gravedad del cuadro de TDAH en su inicio. Los casos con más dificultades al momento de la entrevista podrían ser los que tuvieron más dificultades también al principio del diagnóstico, y por ello fueron derivados a atención sanitaria especializada o tratados con estimulantes. Lo anterior también podría estar relacionado con estudios previos que muestran peores resultados académicos a largo plazo en niños con TDAH tratados con fármacos psicoestimulantes.37 Sería necesario realizar investigaciones a largo plazo en las que se evalúen los tratamientos del TDAH y sus respuestas a largo plazo en un contexto clínico natural para aclarar este aspecto.
Los datos del presente trabajo sugieren que la presencia de síntomas y la interferencia varían en función de la edad, lo que apoya los estudios previos que describen la tendencia descendente de las tasas de TDAH a medida que las personas crecen.2 Este hecho podría estar señalando la importancia de factores madurativos o sociales. La condición de TDAH podría constituir un problema para la dinámica social y cultural infantil, pero puede ser un patrón adaptativo en un contexto cultural adulto, tal como se señala en literatura previa.31-33 La persistencia de ciertas dificultades en la adultez podría entenderse como déficit de habilidades autorregulación que no han sido aprendidas.26-30
Es necesario abordar algunas limitaciones del presente estudio. Los casos de TDAH proceden de una muestra de práctica clínica real, por lo que no tienen un procedimiento de diagnóstico unificado (ya que los diferentes profesionales sanitarios podrían tener diferentes procedimientos de evaluación). Este hecho establece una diferencia significativa con la mayoría de los estudios de TDAH previamente realizados, basados en contextos académicos y altamente controlados. Es importante considerar que esta investigación se efectúo en un contexto cultural y sanitario específico y que contextos diferentes pueden afectar los resultados de investigaciones similares. Por último, cabe señalar que las cohortes descritas no fueron equivalentes en términos temporales, ya que en una se analizó un periodo evolutivo de cinco años y en la otra, de 10 años.
Conclusiones
Resumiendo los puntos anteriores, proponer el TDAH como una condición crónica vinculada en la edad adulta a un mayor riesgo de trastornos mentales o fracaso escolar y laboral crea una importante alarma sobre la importancia de tratar (en particular con fármacos) los síntomas del TDAH desde su aparición. Este escenario justifica que el tratamiento estimulante del TDAH infantil se presente como la única solución para esa enfermedad crónica y para evitar importantes riesgos a largo plazo. Sin embargo, los resultados orientan hacia una perspectiva menos alarmante respecto al curso clínico y académico de los individuos con TDAH. Los datos mostrados en este trabajo presentan un nuevo marco para los clínicos y las familias, quienes son finalmente los principales involucrados en la decisión de tratar el TDAH y cómo hacerlo.











 nova página do texto(beta)
nova página do texto(beta)


