Introducción
Las adherencias abdominales son puentes vascularizados e inervados de tejido conectivo formados al azar entre las asas intestinales, el peritoneo y la pared abdominal1. Son una reacción fisiológica a la agresión de los tejidos que puede llevar a reintervenciones quirúrgicas, dolor abdominal crónico, obstrucción intestinal e infertilidad en las mujeres2-4. También se ha descrito que hasta el 93% de los pacientes que han tenido una o más cirugías desarrollan adherencias abdominales postoperatorias (AAP)5, mientras que hasta el 15-20% de la infertilidad femenina se produce como resultado de estas4. La importancia de entender la patogénesis de las AAP es encontrar posibles métodos de prevención de su formación, al intervenir en los diferentes momentos durante la formación de adherencias, así como reconocer las proteínas que serán útiles como marcadores en el seguimiento de la formación de adherencias en estudios experimentales y en diversos modelos.
Las AAP son el resultado de una lesión del peritoneo visceral o parietal, que está formado por células mesoteliales. La lesión inicial puede producirse por su corte o incisión, electrocoagulación, contacto con suturas y cuerpos extraños, ante los que reacciona formando abundante tejido cicatricial aberrante6,7. Después de la lesión de las células mesoteliales se produce una liberación de sustancias vasoactivas y cininas (citocinas), producidas principalmente por los mastocitos que actúan en el sitio de la lesión, lo que lleva a vasodilatación y aumento de la permeabilidad vascular, formando así un exudado rico en fibrina6,8-10. Durante la reparación normal del peritoneo, la reacción morfológica inicial de la serosa se produce dentro de las primeras 12 horas, en las que aparece una densa capa de fibrina infiltrada con leucocitos polimorfonucleares; entre las 24 y las 36 horas de iniciado el proceso aparecen macrófagos sobre la capa de fibrina. En este momento pueden observarse células mesoteliales en la profundidad de este exudado que durante el proceso irán ascendiendo. Por el día 5, cuando el proceso de reparación se ha completado parcialmente, ya existe una capa simple de células mesoteliales. En el día 8, estas células mesoteliales se encuentran firmemente unidas a la membrana basal del segmento lesionado7,8,10. Estos serían los simples cambios morfológicos del peritoneo dañado que vienen dados por la activación o la inhibición de proteínas complejas de reparación.
La fibrina presente en este exudado inicial de reparación es el resultado final del proceso de la cascada de la coagulación, y al mismo tiempo hay una proliferación concomitante de fibroblastos encargados de la formación de una matriz extracelular y colágeno que favorecen la formación de tejido cicatricial, que es el primer esbozo de las adherencias. Posteriormente se produce un aumento de la expresión del factor de crecimiento vascular endotelial, que lleva a la proliferación de células endoteliales y a la formación tardía de las estructuras vasculares de las adherencias8,10. La matriz extracelular es el precursor de la reparación del tejido conectivo y está compuesta principalmente por fibroblastos fusiformes que sintetizan colágeno maduro, fibronectina y fibrina (esta última proteína procede de la activación de la cascada de la coagulación), que se comportan como tejidos de apoyo. La activación de los fibroblastos para sintetizar colágeno y fibronectina, así como su migración a la matriz extracelular, vienen dadas por factores de crecimiento sintetizados por las plaquetas, los polimorfonucleares, las células endoteliales dañadas y los macrófagos (Tabla 1).
Tabla 1 Factores de crecimiento relacionados con la reparación del peritoneo
| Factor | Origen | Acción |
|---|---|---|
| Factor de crecimiento epidérmico (EGF) | Macrófagos, células epiteliales y plaquetas | Estimula la producción de epitelio y activa células inflamatorias y fibroblastos |
| Factor de crecimiento transformante alfa (TGF-a) | Macrófagos, neutrófilos y plaquetas | Activa fibroblastos y promueve angiogénesis (proliferación, síntesis de colágena y colagenasa) |
| Factor de crecimiento fibroblástico (FGF) | Macrófagos y células epiteliales | Migración fibroblástica (quimiotaxis) |
| Factor de crecimiento transformante beta (TGF-ß) | Macrófagos y plaquetas | Estimula angiogénesis y migración de neutrófilos, macrófagos y fibroblastos a la matriz extracelular |
| Factor de crecimiento derivado de las plaquetas (PDGF) | Plaquetas, macrófagos, fibroblastos y células endoteliales | Estimula fibroblastos, proliferación y quimiotaxis a la matriz extracelular |
| Sustancia P de taquicinina (SP) | Macrófagos, plaquetas y neutrófilos | Vasodilatación, quimiotaxis, activación de fibroblastos y producción de interleucinas proinflamatorias |
Se ha demostrado4 que los fibroblastos que originan adherencias tienen un fenotipo diferente del de los fibroblastos comunes encontrados en el tejido peritoneal; tal transformación de fenotipo se ha relacionado con hipoxia tisular. Estos fibroblastos de adherencia tienen un aumento en la expresión de mRNA de colágeno tipo I, fibronectina, metaloproteinasa-1, inhibidores de tejido de metaloproteinasas, factor de crecimiento tisular beta 1, ciclooxigenasa 2 (COX-2) e interleucina 10; estas proteínas están en favor de la formación de adherencias al actuar en distintos momentos (Fig. 1).
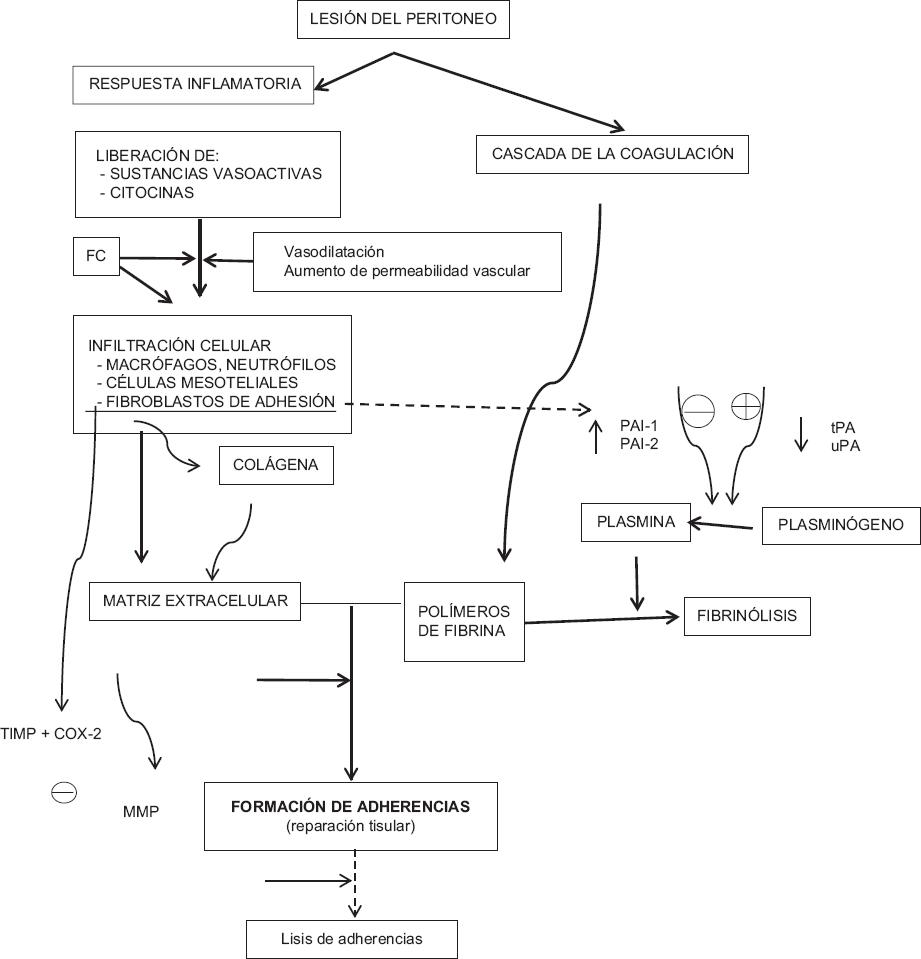
Figura 1 Fisiopatología de la formación de adherencias abdominales. La formación de adherencias abdominales postoperatorias se inicia con la lesión del peritoneo y la respuesta inflamatoria asociada a la activación de la cascada de la coagulación, que favorece la formación excesiva de depósitos de fibrina durante el proceso de reparación, bajo una fibrinólisis inefectiva.FC: factor de crecimiento; MMP: metaloproteinasas (colagenasas); PAI: inhibidor del activador del plasminógeno; TIMP: inhibidor tisular de metaloproteinasas; tPA: activador tisular del plasminógeno; uPA: activador del plasminógeno tipo urocinasa.
La COX-2 es una enzima que regula la angiogénesis en el proceso inflamatorio de la formación de AAP. En presencia de hipoxia tisular o de fibroblastos de adherencia, aumenta la expresión de COX-28. Durante la formación de AAP densas, el sistema fibrinolítico desempeña un papel fundamental para degradar la fibrina formada en el sitio de la lesión por convertir el plasminógeno en plasmina, que es en última instancia la encargada de degradar la fibrina. La conversión de plasminógeno en plasmina se determina por el activador tisular del plasminógeno (tPA) y el activador de plasminógeno tipo urocinasa (uPA)1,6,8-11; ambos se expresan por el complejo de las células endoteliales y mesoteliales, por macrófagos y por fibroblastos.
Se ha observado que, en la cavidad peritoneal, el tPA es el causante de hasta el 95% de la acción activadora y, en consecuencia, de la degradación de la fibrina1,6, mientras que el uPA desempeña un papel más importante durante la remodelación tisular, porque actúa degradando los componentes de la matriz extracelular. Además, como proceso equilibrante, la activación del plasminógeno es inhibida por el factor inhibidor del activador del plasminógeno (PAI) tipo 1 y tipo 2, aunque la glucoproteína de PAI-1 tiene una mayor actividad inhibitoria. Ambos activadores del plasminógeno, PAI-1 y PAI-2, son producidos por las células endoteliales y mesoteliales, los fibroblastos, los monocitos y los macrófagos presentes. El PAI-1 se considera un factor importante en la fisiopatología de las AAP, y se encuentra en altas concentraciones en los pacientes con adherencias peritoneales1.
Por otra parte, en los fibroblastos comunes, la relación tPA/PAI-1 es un 80% mayor que en los fibroblastos de adherencia, lo que favorece la fibrinólisis. Durante un evento hipóxico, la relación tPA/PAI-1 disminuye más del 90% en los fibroblastos comunes, y se observa una disminución aún mayor en los fibroblastos de adherencia; la disminución en esta relación trae como consecuencia una menor acción fibrinolítica y una mayor formación de AAP8.
Teniendo en cuenta la complejidad de los mecanismos que desencadenan la formación de AAP, su génesis puede resumirse como el resultado final de un desequilibrio entre el proceso de fibrogénesis y de fibrinólisis en favor de la primera, junto con hipoxia tisular secundaria al daño mesotelial, mayor respuesta inflamatoria del tejido lesionado y un aumento de la población de fibroblastos de adherencia y de la inhibición de la degradación de la matriz extracelular.
El objetivo del presente artículo es revisar los eventos fisiológicos que intervienen en la formación de AAP y definir los sitios de oportunidad de intervención para prevenir su formación. En este fenómeno de formación de AAP, los estudios experimentales deben centrarse en las diferentes etapas de la cascada de la coagulación para intentar reducir la formación de fibrina y su organización, así como en la maduración del colágeno y su degradación, para poder influir en los pasos involucrados en el proceso de la inflamación: vasodilatación y aumento de la permeabilidad vascular, disminución en la concentración de fibrina y sus precursores a través de la inhibición de la COX-2 y fomentando la acción de los activadores del plasminógeno, y limitación de la función de los factores inhibidores de la activación del plasminógeno.
Prevención
Se han diseñado numerosas estrategias en la búsqueda de métodos dirigidos a disminuir la formación de AAP, basadas en datos específicos relacionados con el origen fisiopatológico de estas. A continuación se comentan varios enfoques3,12.
La técnica quirúrgica
El manejo atraumático de los tejidos durante la cirugía trata de disminuir el daño al peritoneo parietal y visceral (mesotelio), y de limitar la hipoxia local2. Hay dos principios básicos dirigidos a prevenir la formación de AAP: evitar las incisiones en los tejidos muy vascularizados (p. ej., el músculo) y minimizar el trauma quirúrgico, incluyendo el abuso de la electrocoagulación13.
Los especialistas en microcirugía han aceptado que el manejo de los tejidos blandos con guantes es menos traumático que el contacto con instrumentos quirúrgicos2. En modelos animales se ha comprobado que el tiempo quirúrgico y el sangrado perioperatorio aumentan la incidencia de AAP al haber mayor daño tisular inducido14. La mayoría de los estudios coinciden en que la laparoscopia reduce de manera importante la formación de AAP en comparación con la laparotomía abierta3,15-17.
Profilaxis farmacológica
Los antinflamatorios no esteroideos inhiben la COX-1 y la COX-2, y con ello impiden la síntesis de prostaglandinas y de tromboxanos2. Los estudios en animales han reportado que el uso de estos medicamentos disminuye la formación de AAP. En las ratas, por ejemplo, un inhibidor selectivo de la COX-2 vertido sobre el peritoneo reduce la formación de adherencias peritoneales18-20.
Se han comparado los inhibidores selectivos de la COX-2 (nimesulida, celecoxib y parecoxib)21-23, tanto en aplicación intraperitoneal como intramuscular, y se ha observado una reducción en la formación de AAP, sin diferencias significativas relacionadas con la vía de aplicación; sin embargo, no hay evidencia significativa para recomendar su uso en seres humanos y hacen falta estudios prospectivos al respecto13,21.
La heparina es un ácido aniónico de glucosaminoglicano que se une a la antitrombina III (AT-III) para formar el complejo heparina-AT-III e inhibir así la activación de los factores de la coagulación IX, X, XI y XII, previniendo la formación de fibrina. Un estudio en ratas de laboratorio demostró que la administración de heparina combinada con carboximetilcelulosa, un agente que actúa como barrera, en diferentes dosis (62,5, 125 y 250 UI), resultó eficaz y segura, y se obtuvieron los mejores resultados cuando se aplicó la mayor dosis de heparina1,24-26. Sin embargo, la dosis óptima necesaria para limitar la formación de adherencias todavía no ha sido completamente definida, por lo que es necesario identificar la dosis efectiva para la prevención de la formación de adherencias, pero sin aumentar el riesgo de sangrado.
Otras terapias
Como terapia alternativa se ha propuesto el uso de barreras mecánicas que eviten el contacto entre las superficies de células mesoteliales y así impedir la activación de los procesos inflamatorios y de la cascada de la coagulación1. Se ha propuesto que las barreras mecánicas reúnan las siguientes condiciones: no crear reacción de rechazo, ser bioabsorbibles y ser fáciles de manipular9. Existen barreras mecánicas de consistencia líquida, entre ellas el dextrano 70, una solución hipertónica que se cree que puede actuar en el recubrimiento de superficies denudadas y alterar la estructura de la fibrina, haciéndola más susceptible a la lisis27. Sin embargo, su uso ha sido abandonado porque no demuestra eficacia clínica suficiente1,12. Entre las barreras mecánicas sólidas, las más representativas son el glicol de polietileno (SparyGel®), la hoja de celulosa oxidada regenerada (Interceed®) y la carboximetilcelulosa junto con hialuronato de sodio (Seprafilm®); las dos últimas están aprobadas por la Food and Drug Administration de los EE.UU. Estas barreras se han empleado principalmente en cirugía ginecológica y pélvica, y aunque han demostrado cierta eficacia para disminuir la gravedad o la extensión de las AAP entre las asas del intestino y la pared abdominal, no han impedido su formación en todos los casos2,28. Además, se ha visto que pueden infligir un daño considerable a las anastomosis en contacto y, por lo tanto, no se recomienda su uso en tales casos1,28. Se ha encontrado una menor eficiencia utilizando gel y barreras líquidas de estos compuestos12.
Los glucocorticoides también se han estudiado, solos y en combinación con antihistamínicos; es conocido que los glucocorticoides disminuyen la respuesta inflamatoria, mientras que los antihistamínicos inhiben la proliferación de fibroblastos2,9. No se ha encontrado ningún beneficio significativo con el uso de glucocorticoides (intravenosos, entéricos o intraperitoneales) para evitar la formación de adherencias9, y además producen efectos adversos, tales como inmunosupresión, y retrasan la reparación de la herida quirúrgica2.
Se ha propuesto el uso de antibióticos para disminuir la formación de AAP29,30, bajo el principio de que al prevenir la infección intraperitoneal puede evitarse el proceso de la inflamación y así lograr una menor formación de AAP. Según Sortini, et al.22, la instilación intraperitoneal de antibióticos promueve la formación de AAP.
El tPA es la proteína que activa a la plasmina para iniciar el proceso de fibrinólisis, y en consecuencia impide la organización y la maduración de tejido cicatricial. Se ha estudiado en un modelo experimental en conejos31,32. No obstante, la concentración requerida para evitar la formación de adherencias aumenta el riesgo de hemorragia postoperatoria y retrasa la reparación de la herida quirúrgica, y por lo tanto su uso es considerado inseguro e ineficaz2,9.
Algunos estudios han sugerido el uso de azul de metileno, un inhibidor de los radicales libres de oxígeno y por lo tanto de la respuesta inflamatoria local y sistémica, con el objetivo de disminuir la formación de adherencias33. En el estudio experimental de Dinc, et al.34 en un modelo en ratones se encontró una disminución de la expresión de óxido nitroso e hidroxiprolina, con una menor formación temprana de adherencias (7 días) en comparación con la instilación de solución salina, pero con una mayor predisposición a lesionar una anastomosis entérica.
Hay estudios en los que algunas sustancias, aparentemente no relacionadas con la génesis de las AAP, tienen efectos sobre la prevención de su formación. Así, en el laboratorio de investigación quirúrgica de la Facultad de Medicina de la Universidad de Boston28,35 se encontraron medicamentos antieméticos que contienen antagonistas de los receptores de la neurocinina-1 (aprepitant, Emend® y otros todavía en investigación), que han demostrado ser eficaces en la reducción de la formación de AAP, sobre todo cuando se aplican directamente sobre el peritoneo, pero se requieren estudios confirmatorios36,37.
Conclusiones
Las AAP son causa de dolor abdominal crónico, obstrucción intestinal e infertilidad en las mujeres. Hasta ahora, el tratamiento consiste en la liberación quirúrgica de las adherencias, que a su vez va acompañado de un aumento del riesgo de recurrencia. La prevención de la formación de las AAP está encaminada a disminuir el daño mesotelial con el manejo gentil de los tejidos y a evitar el uso exagerado del electrocauterio y de material de sutura; los estudios experimentales están orientados hacia la limitación de los procesos de inflamación y de la cascada de la coagulación, limitando la formación de fibrina y colágena. El uso clínico de anticoagulantes, antinflamatorios e inmunomoduladores aún no ha tenido resultados satisfactorios.











 nueva página del texto (beta)
nueva página del texto (beta)


