Introducción
El síndrome de takotsubo (STT) es una entidad descrita por Sato et al. en 19901. La imagen observada en la ventriculografía asemejaba una trampa para pulpos que en japonés se conoce como takotsubo. Desde entonces esta entidad ha adquirido diversas nomenclaturas que incluyen: síndrome de corazón roto, cardiomiopatía por estrés y síndrome de balonamiento apical; sin embargo, el STT es la más aceptada2. El STT representa entre el 1 y el 3% de todos los síndromes coronarios agudos (SICA)3; en mujeres adultas entre el 5 y 6% de los casos con sospecha de infarto agudo de miocardio pueden ser un STT4. Las mujeres comprenden el 90% de los casos y la edad de presentación generalmente es mayor a los 50 años5. El cuadro clínico se caracteriza por dolor torácico retroesternal, disnea y síncope. Algunos casos pueden presentarse como insuficiencia cardiaca aguda, edema agudo pulmonar y choque cardiogénico6.
El mecanismo fisiopatológico puntual no ha sido establecido; sin embargo existe evidencia de la participación del eje cerebro-corazón, condicionando un aumento en las catecolaminas a nivel sistémico y presináptico, lo que desencadena vasoconstricción de la microcirculación y daño miocárdico directo7-9. Entre los desencadenantes considerados habitualmente, se encuentra un evento estresante que involucra un trauma emocional10, estrés físico o ambos, aunque hay casos descritos con ausencia de un estresor evidente. Los hombres son más afectados por estrés físico, mientras que las mujeres por los emocionales11. Los hallazgos electrocardiográficos típicos son la elevación del segmento ST y la inversión de la onda T, afectando principalmente a derivaciones precordiales (V1 a V6) y laterales (DI y aVL)11. La elevación de biomarcadores cardiacos como troponinas y péptidos natriuréticos (BNP y NT-proBNP) tienen utilidad pronóstica12. Aunque las modalidades de imagen no invasivas (ecocardiograma Doppler) son útiles en el diagnóstico de pacientes con STT, el diagnóstico diferencial final de un SICA requiere coronariografía invasiva, sobre todo en el contexto de elevación del segmento ST. La realización de ventriculografía es de gran importancia, ya que permite el diagnóstico temprano en pacientes con arterias coronarias sin lesiones obstructivas13-15. Las características clínicas han sido ya estudiadas en numerosos reportes previos a nivel internacional (Tabla 1); sin embargo, en México y Latinoamérica es poca la información acerca de esta patología, por ello nos dimos a la tarea de describir las características clínicas de un grupo de pacientes con STT que se han presentado en nuestro centro hospitalario.
Tabla 1 Casos con síndrome de takotsubo publicados en los últimos cinco años y asociados a IAMCEST o angina inestable
| Reporte | n.º pacientes | Edad | Sexo | Principales síntomas | ECG anormal | Marcadores cardiológicos | Método de imagen utilizado | FEVI | Método utilizado para el seguimiento | Soporte hemodinámico requerido |
|---|---|---|---|---|---|---|---|---|---|---|
| Meng et al., 202216 | 1 | 52 | F | Dolor torácico | Positivo | - | Angiografía | - | ECG | No |
| Verdoia et al., 202117 | 1 | 51 | F | Taquicardia | Positivo | CPK 1353 U/l, LDH 278 U/l, CKP-MB 24 U/l, AST 72 U/l | TC | 30% | ECG | No |
| Luliano et al., 202118 | 1 | 69 | F | Disnea | Positivo | Troponina 937 ng/l | ECO | 38% | ECG, RM | No |
| Wu et al., 202019 | 1 | 67 | M | Dolor torácico, náuseas y vómito | Positivo | Troponina 12.29 ng/ml | Angiografía ECO | 49% | ECO | No |
| Mouedder et al., 202020 | 1 | 63 | F | Dolor torácico | Positivo | - | TC | 45% | RM | No |
| Enache et al., 202021 | 1 | 60 | M | Lipotimia Dolor torácico Disnea | Positivo | Troponina 1,999 ng/l, péptido natriurético 204 pg/ml | ECO | 35% | ECG | No |
| Minhas et al., 202022 | 1 | 58 | F | Disnea | Positivo | Troponina elevada | ECO | 20% | ECO, ECG | No |
| Javeed et al., 202023 | 1 | 77 | F | Disnea | Positivo | Troponina 1.26 ng/ml | ECO | - | ECO, ECG | No |
| Ali et al., 201924 | 1 | 75 | F | Dolor torácico | Positivo | Troponina 1.21 ng/ml, CPK 128 U/l, dímero D 715 ng/ml | TC | 40-45% | ECG | No |
| Ajam et al., 201925 | 1 | 61 | M | Dolor torácico Disnea | Positivo | Troponina 0.32 ng/ml, péptido natriurético 186 pg/ml | ECO Angiografía | 30-35% | ECO, ECG | No |
| Wang et al., 201926 | 1 | 71 | F | Dolor torácico | Positivo | Troponina 2.1 ng/ml, péptido natriurético 273 pg/ml, CPK 333 U/l | ECO Angiografía | 42% | ECG | No |
| Hussain et al., 201727 | 1 | 61 | F | Dolor torácico | Positivo | Troponina 1,8761 ng/l | ECO RM | 38% | ECO, ECG | No |
AST: aspartato aminotransferasa; CKP-MB: creatina cinasa fracción MB; CPK: creatina fosfocinasa; ECG: electrocardiograma; ECO: ecocardiograma; FEVI: fracción de eyección del ventrículo izquierdo; IAMCEST: infarto con elevación del segmento ST; LDH: lactato deshidrogenasa; RM: resonancia magnética; TC: tomografía computarizada.
Material y métodos
Se realizó un estudio descriptivo y retrospectivo en el Servicio de Cardiología del Centro Médico Nacional del Noroeste del Instituto Mexicano del Seguro Social en Cd. Obregón, Sonora, México. A partir de los registros de consulta y hospitalización existentes en el archivo clínico del hospital se obtuvo el listado de pacientes con diagnóstico de STT. Se seleccionó a 19 casos que cursaron con disfunción ventricular izquierda transitoria (hipocinesia, acinesia o discinesia) presentada como balonamiento apical o anormalidades de la movilidad medio-ventricular, basal o focal entre el 1 de septiembre de 2020 al 30 de enero de 2021; en todos los sujetos incluidos se estudiaron las variables de edad, sexo, características clínicas del cuadro cardiovascular (dolor torácico, disnea, diaforesis o náuseas), antecedentes de riesgo cardiovascular (sedentarismo, hipertensión arterial, dislipidemia o tabaquismo); en todos los casos se buscó información en relación con el factor desencadenante del cuadro (emocional, estrés físico); presencia de alteraciones neurológicas (hemorragia subaracnoidea, accidente cerebrovascular, episodio isquémico transitorio o crisis convulsivas); determinación de los niveles de biomarcadores cardiacos (creatina fosfocinasa [CPK], fracción MB o troponina I). Como parte del protocolo de manejo en nuestro centro, todos los pacientes fueron sometidos a estudios electrocardiográficos a su ingreso y egreso; y estudios de ecocardiograma transtorácico a su ingreso y control, con un promedio de 87.4 ± 18.4 días, por tal motivo se obtuvo dicha información para evaluar la presencia de cambios electrocardiográficos (inversión de la onda T, elevación o descenso del segmento ST o prolongación del intervalo QTc); cambios ecocardiográficos (función sistólica ventricular izquierda, strain global longitudinal [SGL], patrón ecocardiográfico o presencia de insuficiencia mitral), así como cambios angiográficos (función sistólica, presión telediastólica, patrón por ventriculograma y lesiones coronarias). Para disminuir el riesgo de sesgo de la información, se seleccionaron al final solo aquellos expedientes que contaban con información completa y bien registrada. Toda la información fue obtenida de los registros a su ingreso al hospital durante la evaluación inicial y en la evaluación final antes del alta del servicio entre tres y nueve días posteriores (evaluación de seguimiento). En la realización de este estudio se siguieron las recomendaciones de la declaración STROBE para estudios observacionales (http://www.strobe-statement.org). Para su realización se tuvieron en cuenta los principios de la Declaración de Helsinki para la investigación en seres humanos. El proyecto de investigación fue aprobado por el comité local de investigación del hospital (R-2020-2602-038). Se garantizó la confidencialidad de la información y el uso de esta solo con fines académicos y científicos.
Toda la información fue capturada en una base de datos en Excel para Windows® versión 2016, posteriormente con ayuda del paquete estadístico SPSS IBM® versión 21.0 para Windows® se realizó un análisis descriptivo de las variables de la siguiente forma: para las variables numéricas y de razón se utilizaron medidas de tendencia central y dispersión, las variables dicotómicas y categóricas se describieron con frecuencias y porcentajes. Se analizaron las diferencias estadísticas entre el ingreso y el alta para los hallazgos ecocardiográficos mediante la prueba de U de Mann-Whitney para las variables resumidas en promedios y en el caso de variables dicotómicas/frecuencias mediante la prueba de Wilcoxon, debido a falta de normalidad en la población. Un valor de p < 0.05 se consideró como estadísticamente significativo.
Resultados
En este estudio se describe a 19 sujetos con diagnóstico de STT, de los cuales fueron 16 mujeres y 3 hombres. El principal factor de riesgo cardiovascular observado fue el sedentarismo en 13 casos. Dentro de las comorbilidades identificadas en estos pacientes se encontró: anemia o hipotiroidismo (5 casos) y alguna afección neurológica o psiquiátrica (6 casos). El dolor torácico fue el síntoma más frecuente en 14 casos (74%), seguido de la disnea en 6 casos (32%). El desencadenante emocional estuvo presente en 13 casos (68%). Solo en 6 casos (32%) fue posible evidenciar la presencia de algún factor físico como desencadenante del cuadro clínico. En las tablas 2 y 3 se describen los antecedentes clínicos, comorbilidades, síntomas clínicos y factor desencadenante del STT en los pacientes estudiados.
Tabla 2 Casos con diagnóstico de síndrome de takotsubo incluidos en este estudio
| Caso | Sexo M/F | Edad | FD* | FR§ | CPK-MB | Presentación† | Tratamiento | Desenlace |
|---|---|---|---|---|---|---|---|---|
| 1 | F | 49 | Físico | Ninguno | 198/29 | Angina inestable | No descrito | Sobrevivió |
| 2 | F | 72 | Físico | HTA, TQ | 154/25 | IAMCEST | ASA, AC, D | Sobrevivió |
| 3 | F | 69 | Emocional | TQ, ES | 281/50 | IAMCEST | ASA, CLO, AC | Sobrevivió |
| 4 | M | 16 | Emocional | ES | 491/74 | IAMCEST | No descrito | Sobrevivió |
| 5 | F | 68 | Físico | HTA, SD | 687/107 | IAMCEST | ASA, AC, D | Sobrevivió |
| 6 | F | 60 | Emocional | HTA, SD | 1,123/75 | IAMCEST | ASA, CLO, D, BB | Sobrevivió |
| 7 | F | 59 | Emocional | SD, ES | 100/43 | Angina inestable | ASA, CLO, D | Sobrevivió |
| 8 | F | 66 | Emocional | HTA, DL, SD, ES | - | IAMSEST | ASA, CLO, AC | Sobrevivió |
| 9 | F | 72 | Emocional | HTA, TQ, ES | 61/24 | Angina inestable | ASA, CLO | Sobrevivió |
| 10 | F | 63 | Emocional | SD | 536/48 | IAMSEST | D | Sobrevivió |
| 11 | F | 69 | Emocional | HTA, DL, TQ, SD | 6,154/129 | IAMSEST | ASA, D | Sobrevivió |
| 12 | F | 57 | Emocional | HTA, SD | 85/17 | IAMSEST | ASA, CLO, AC, D, BB | Sobrevivió |
| 13 | F | 67 | Emocional | HTA, SD | 137/24 | IAMSEST | ASA, AC, D, BB | Sobrevivió |
| 14 | M | 60 | Físico | HTA, TQ, SD | 249/31 | IAMCEST | ASA, D | Sobrevivió |
| 15 | F | 53 | Físico | Ninguno | 134/14 | IAMSEST | ASA, AC | Sobrevivió |
| 16 | F | 79 | Emocional | TQ, SD | 1,271/61 | IAMSEST | ASA, BB | Sobrevivió |
| 17 | M | 61 | Emocional | HTA, TQ, SD | 389/28 | IAMSEST | ASA, CLO, AC, BB | Sobrevivió |
| 18 | F | 82 | Emocional | HTA, SD | 128/41 | Angina inestable | ASA, AC, BB | Sobrevivió |
| 19 | F | 59 | Físico | HTA, SD | 1,483/29 | Angina inestable | AC, D | Sobrevivió |
AC: anticoagulantes; ASA: ácido acetilsalicílico; BB: betabloqueador; CLO: clopidogrel; D: diuréticos; DL: dislipidemia; ES: estrés; F: femenino; FD: factor desencadenante; FR: factores de riesgo; HTA: hipertensión arterial; IAMCEST: infarto con elevación del segmento ST; IAMSEST: infarto sin elevación del segmento ST; M: masculino;
SD: sedentarismo; TQ: tabaquismo.
*Factor desencadenante de STT (emocional o físico).
§Factores de riesgo.
†Presentación del evento cardiovascular.
Tabla 3 Antecedentes clínicos, comorbilidades, síntomas clínicos y factor desencadenante del síndrome de takotsubo en los pacientes estudiados
| Antecedentes clínicos | n | % |
|---|---|---|
| Sexo | ||
| Mujer | 16 | 84 |
| Hombre | 3 | 16 |
| Sedentarismo | 13 | 68 |
| Hipertensión | 12 | 63 |
| Tabaquismo | 7 | 37 |
| Dislipidemia | 2 | 11 |
| Comorbilidades | ||
| Afección neurológica o psiquiátrica | 6 | 32 |
| Anemia o hipotiroidismo | 5 | 26 |
| Síntomas clínicos | ||
| Dolor torácico | 14 | 74 |
| Disnea | 6 | 32 |
| Diaforesis | 5 | 26 |
| Náuseas | 4 | 21 |
| Ortopnea o disnea paroxística nocturna | 2 | 11 |
| Factor desencadenante | ||
| Emocional | 13 | 68 |
| Físico | 6 | 32 |
Al ingreso de los pacientes se estableció el diagnóstico presuntivo inicial de infarto sin elevación del segmento ST (IAMSEST) en 8 casos (42%), seguido por el infarto con elevación del segmento ST (IAMCEST) en 6 casos (32%) y de angina inestable en 5 casos (26%). Los ocho casos sospechosos de IAMSEST ingresaron a la unidad de cuidados intensivos coronarios para su tratamiento y seguimiento durante 3 a 6 días en promedio; 3 casos recibieron inotrópicos y 7 casos vasopresores para su manejo clínico. El valor promedio de CPK fue de 759 ± 1,414 U/l, para la fracción MB de CKP un promedio de 47 ± 32 U/l y para la troponina de 3,238 ± 3,398 ng/dl. El tiempo promedio de evolución del cuadro clínico fue de 3 ± 6 días. Solo el 11% ameritó ventilación mecánica asistida con una media de duración de 0.32 ± 1.3 días. El promedio de días de hospitalización fue de 7 ± 4 días. Dentro del tratamiento hospitalario el 79% recibió ácido acetilsalicílico, el 37% clopidogrel, el 53% anticoagulantes, el 53% diuréticos, el 58% atorvastatina, el 32% betabloqueadores, el 58% inhibidores de la enzima convertidora de angiotensina (IECA)/antagonistas de los receptores de la angiotensina II (ARA II) y el 21% calcioantagonistas. Al egreso se indicó IECA/ARA II en el 68% de los casos, betabloqueadores en el 63%, ácido acetilsalicílico en el 53%, clopidogrel en el 11% y atorvastatina en el 58%. Se utilizaron calcioantagonistas en el 11% de los casos. La anticoagulación se requirió solo en el 11% de los casos. El uso de diuréticos de asa sucedió en el 21%, mientras que la espironolactona en el 16% durante el alta y seguimiento posterior. En la tabla 4 se describe el estado clínico al ingreso, presentación del cuadro clínico, tratamiento, resultado de biomarcadores y evolución clínica en los pacientes estudiados con STT.
Tabla 4 Estado clínico al ingreso, presentación del cuadro clínico, tratamiento, resultado de biomarcadores y evolución clínica en los pacientes estudiados con síndrome de takotsubo
| Estado clínico al ingreso | n | % |
|---|---|---|
| Estable | 11 | 58 |
| Estado de choque | 8 | 42 |
| Forma de presentación | ||
| IAMSEST | 8 | 42 |
| IAMCEST | 6 | 32 |
| Angina inestable | 5 | 26 |
| Tratamiento clínico | ||
| Ingreso a UCI/UCIC | 8 | 37 |
| Uso de inotrópicos | 3 | 15 |
| Uso de vasopresores | 7 | 37 |
| Biomarcadores (promedio ± DE) | ||
| CKP (U/l) | 759 ± 1,414 | |
| CKP-MB (U/l) | 47 ± 32 | |
| TNI (ng/dl) | 3,238 ± 3,998 | |
| Evolución clínica en días (promedio ± DE) | ||
| Tiempo de evolución | 3 ± 6 | |
| Estancia hospitalaria | 7 ± 4 | |
| Estancia en UCI/UCIC | 3 ± 3 | |
| Uso de algún inotrópico | 0.3 ± 1 | |
| Uso de algún vasopresor | 1 ± 2 | |
| Uso de ventilación mecánica asistida | 0.3 ± 1 | |
| CKPCKP | ||
CKP: creatina fosfocinasa; CKP-MB: creatina fosfocinasa fracción MB; DE: desviación estándar; IAMCEST: infarto con elevación del segmento ST; IAMSEST: infarto sin elevación del segmento ST; STT: Síndrome de takotsubo; TNI: troponina I; UCI: unidad de cuidados intensivos; UCIC: unidad de cuidados intensivos cardiológicos.
En cuanto a los hallazgos electrocardiográficos, la alteración más frecuente fue la inversión de la onda T observada en el 79% de los pacientes, seguida de la elevación del segmento ST en el 58% y desnivel del segmento ST en el 26%. El QTc promedio durante el ingreso fue de 465 ± 81.9 ms contra 451 ± 63.9 ms al egreso. Los cambios electrocardiográficos por derivaciones se encuentran descritos en la tabla 5.
Tabla 5 Hallazgos electrocardiográficos en los pacientes con síndrome de takotsubo*
| Derivación | Inversión onda T n (%) | Elevación segmento ST n (%) | Descenso segmento ST n (%) |
|---|---|---|---|
| DI | 8 (42) | 7 (37) | - |
| DII | 7 (37) | 5 (26) | 1 (5) |
| DIII | 5 (26) | - | 1 (5) |
| aVL | 7 (37) | 2 (11) | 1 (5) |
| aVR | 1 (6) | - | 3 (16) |
| aVF | 5 (26) | 1 (5) | 1 (5) |
| V1 | 2 (11) | 2 (11) | 2 (11) |
| V2 | 7 (37) | 5 (26) | - |
| V3 | 13 (68) | 7 (37 | - |
| V4 | 14 (74) | 6 (32) | - |
| V5 | 13 (68) | 6 (32) | - |
| V6 | 11 (58) | 6 (32) | - |
*Porcentaje de afección por derivación y patrón electrocardiográfico documentado en el electrocardiograma de ingreso, se muestra en la misma casilla el porcentaje y entre paréntesis el número de sujetos.
El cateterismo cardiaco se realizó en 17 casos, el resto fue llevado a angiotomografía de arterias coronarias, en ningún caso hubo lesiones significativas. El patrón por ventriculograma más frecuente fue el balonamiento apical en 13 casos (68%). La presión telediastólica promedio del ventrículo izquierdo (D2VI) fue de 22.9 ± 5.5 mmHg y el porcentaje de la fracción de eyección del ventrículo izquierdo (FEVI) mediante ventriculograma fue de 43.8 ± 13.2. Ningún paciente presentó obstrucción del tracto de salida del ventrículo izquierdo. En la tabla 6, se describen los hallazgos angiográficos y complicaciones observadas en los pacientes con síndrome de takotsubo que fueron incluidos en este estudio.
Tabla 6 Hallazgos angiográficos y complicaciones observadas en los pacientes con síndrome de takotsubo estudiados
| Datos angiográficos (promedio ± DE) | ||
| FEVI (%) | 43.8 ± 13.2 | |
| D2VI (mmHg) | 22.9 ± 5.5 | |
| Patrón de ventriculograma (n, %) | ||
| Apical | 13 | 68 |
| Medio ventricular | 2 | 11 |
| Focal | 1 | 5 |
| Normal | 1 | 5 |
| Lesiones coronarias no significativas | 3 | 16 |
| Insuficiencia mitral | 2 | 11 |
| Complicaciones (n, %) | ||
| Choque cardiogénico | 7 | 37 |
| Insuficiencia cardiaca aguda | 6 | 32 |
| Insuficiencia mitral severa | 1 | 5 |
| Taquicardia ventricular | 1 | 5 |
| Ruptura de cuerda tendinosa | 1 | 5 |
D2VI: presión telediastólica del ventrículo izquierdo; DE: desviación estándar; FEVI: fracción de eyección del ventrículo izquierdo.
A todos los pacientes se les realizó un ecocardiograma inicial y un estudio de seguimiento, con un promedio de 87.4 ± 18.4 días (Fig. 1). El patrón ecocardiográfico más frecuente fue el balonamiento apical en el 79% de los casos, al seguimiento persistieron alteraciones de la movilidad en el 36% de los casos solamente. El volumen auricular inicial fue de 32.7 ± 3.5 y al final de 29.0 ± 3.4 (p = 0.001). El porcentaje de FEVI inicial fue de 41.3 ± 7.7 contra un 55.0 ± 8.3 en el estudio final (p = 0.0001). Si bien hubo un cambio en los volúmenes telesistólicos (VSVI) y telediastólicos (VDVI) del ventrículo izquierdo, solo el VSVI presentó un cambio significativo estadísticamente (p = 0.001). Se observó una evidente y significativa disminución en la presión de llenado del ventrículo izquierdo (p = 0.001).
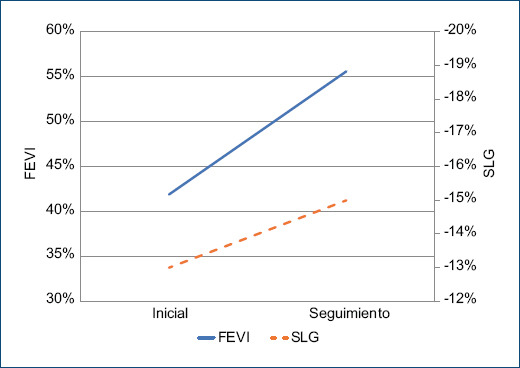
Figura 1 Función ventricular izquierda inicial y al seguimiento. Se representa la función ventricular izquierda valorada por ecocardiografía mediante método de Simpson y SLG, al momento del diagnóstico y en el seguimiento. El ecocardiograma de seguimiento se realizó con un promedio de 87.4 ± 18.4 días. FEVI: fracción de eyección del ventrículo izquierdo, SLG: strain longitudinal global.
En relación con la función sistólica del ventrículo derecho, se observó un cambio significativo también (función sistólica del ventrículo derecho [TAPSE] 19 ± 1.9 mm contra 20.4 ± 2.1 mm en la última evaluación; p = 0.02). Aunque se observó una disminución en la presión sistólica de la arteria pulmonar, esta no fue significativa.
En relación con el porcentaje de SGL inicial, fue de -13.3 ± 2.0 contra un valor de -15.6 ± 2 al seguimiento (p = 0.0001). Se observó insuficiencia mitral de tipo leve en poco más del 40% de los casos estudiados. En la tabla 7 se describen los hallazgos ecocardiográficos observados en los pacientes con STT estudiados a su ingreso y seguimiento en el servicio de cardiología.
Tabla 7 Hallazgos ecocardiográficos observados en los pacientes con síndrome de takotsubo estudiados a su ingreso y control en el servicio de cardiología
| Variable | Al ingreso | Control | p |
|---|---|---|---|
| Volumen auricular (ml)* | 32.7 ± 3.5 | 29.0 ± 3.4 | 0.001§ |
| Ventrículo izquierdo | |||
| Fracción de eyección | 41.3 ± 7.7 | 55.0 ± 8.3 | 0.0001§ |
| VDVI | 105.3 ± 16.4 | 97.8 ± 15.0 | 0.14§ |
| VSVI | 61.7 ± 14.3 | 44.6 ± 14.6 | 0.001§ |
| Presión de llenado del VI (mmHg) | 15.2 ± 4.0 | 10.7 ± 3.0 | 0.001§ |
| Ventrículo derecho | |||
| TAPSE (mm)† | 19 ± 1.9 | 20.4 ± 2.1 | 0.02§ |
| Volumen de la aurícula derecha (cm2)‡ | 17.3 ± 1.6 | 16.3 ± 1.4 | 0.07§ |
| PSAP | 28.1 ± 8.1 | 25.2 ± 5.2 | 0.16§ |
| Strain longitudinal | |||
| Global | -12.0 ± 3.6 | -16.2 ± 2.5 | 0.0001§ |
| Basal | -16.7 ± 2.7 | -18.9 ± 1.6 | 0.005§ |
| Medio | -13.5 ± 4.1 | -17.6 ± 2.3 | 0.001§ |
| Apical | - 6.7 ± 5.5 | -16.2 ± 2.5 | 0.0001§ |
| Insuficiencia mitral | |||
| Leve | 8 (42%) | 9 (47%) | 0.73¶ |
| Severa | 1 (5%) | 1 (5%) | 0.26¶ |
*Punto de corte a 34 ml.
†Punto de corte de TAPSE de 17 mm.
‡Punto de corte menor a 18 cm2.
§Valor de P calculado con prueba U de Mann-Whitney.
¶Valor de P calculado con prueba χ2 de Wilcoxon.
PSAP: presión sistólica de la arteria pulmonar; TAPSE: función sistólica del ventrículo derecho; VDVI: volumen telediastólico del VI; VI: ventrículo izquierdo; VSVI: volumen telesistólico del VI.
La complicación más frecuente fue el choque cardiogénico en siete casos, seguido de la insuficiencia cardiaca aguda en seis casos. En nuestros casos de estudio no hubo defunciones durante el ingreso, ni durante el periodo de seguimiento clínico.
Discusión
El STT se encuentra dentro de las enfermedades que deben de diferenciarse del SICA28. De acuerdo con lo observado en los casos descritos, la mayoría de estos correspondieron a mujeres con una edad mayor a 60 años. Los factores de riesgo cardiovascular incluyeron la posmenopausia, el sedentarismo y la hipertensión, sin embargo estos dos últimos son de gran prevalencia en la población mexicana. La menopausia representa una causa que se explica por una pérdida de la capacidad regulatoria de la tensión simpática en el miocardio y el sistema vascular, lo que provocaría que se potencien las respuestas miocárdicas y vasculares29.
La sintomatología fue similar a la del SICA, con dolor retroesternal acompañado de disnea, llevando a la sospecha inicial de SICA, y donde la mayoría se presentaron como un IAMSEST, lo que resultó ser diferente a lo descrito en otros estudios, en donde el IAMCEST es el diagnóstico inicial de sospecha más frecuente13, lo cual podría explicarse por una presentación más tardía de nuestros pacientes (3 ± 6 días), en donde ya se ha resuelto la elevación del segmento ST y el electrocardiograma inicial solo muestra la inversión de la onda T. Al igual que lo descrito en la literatura, hubo un incremento discreto en los biomarcadores de lesión miocárdica6.
El factor desencadenante principal fue el emocional, en más de la mitad de los casos, donde predominaron tanto emociones negativas (pérdida en juegos de azar, duelo, infidelidad, secuestro, riñas familiares), como positivas (ganar en juegos de azar, acudir a retiros espirituales y fiestas). Los desencadenantes físicos obedecieron predominantemente a estados patológicos graves (cirugía neurológica, tumores en sistema nervioso central, cirugía cardiaca, sepsis, hemorragia severa). En nuestra población, una menor cantidad de pacientes tenía alguna enfermedad neurológica o psiquiátrica, lo cual contrastó con lo reportado en estudios previos6, donde se ha llegado a reportar una prevalencia de depresión y ansiedad en más del 75% de los casos; estos resultados pueden ser consecuencia de un sesgo en el interrogatorio dirigido a trastornos psiquiátricos durante el ingreso del paciente.
Una tercera parte de los pacientes ingresó a la unidad de cuidados intensivos coronarios por presentar un estado clínico inicial deteriorado. El estado de choque se presentó en el 42% de los casos, el resto de los pacientes curso con un cuadro clínico estable. Solo dos pacientes requirieron ventilación mecánica asistida, en ambos su presentación fue grave con edema agudo pulmonar y choque cardiogénico, uno de ellos en el posquirúrgico de una cirugía neurológica.
El tratamiento recibido durante la hospitalización incluyó el uso de fármacos dirigidos a la sospecha clínica inicial de SICA, en el 52% de los casos se indicó anticoagulación. El uso de diuréticos de asa durante la hospitalización indica un estado de insuficiencia cardiaca y congestión que presentaron algunos pacientes. En el ecocardiograma de control, todos los pacientes mejoraron en los niveles de FEVI; sin embargo, no se observó que algún fármaco prescrito al egreso interviniera en esta variable. En cuanto a las complicaciones, el choque cardiogénico y la insuficiencia cardiaca fueron las más frecuentes.
El cambio electrocardiográfico más frecuente fue la inversión de la onda T en derivaciones de V3 a V6, DI y aVL, seguida de la elevación del segmento ST en estas mismas derivaciones. El descenso del segmento ST fue el patrón electrocardiográfico menos frecuente. Las derivaciones con menor afección electrocardiográfica fueron las correspondientes a la cara inferior (DII, DIII y aVF), estos resultados son similares a lo reportado por Sharkey et al.11 Como ya se mencionó previamente, la elevación del ST segmento ha sido reportada como el hallazgo más frecuente en el STT, en nuestra población fue diferente probablemente a una presentación más tardía. No hubo diferencias entre el QTc de ingreso y de egreso, y hasta el 52% persistía con cambios electrocardiográficos en el electrocardiograma previo al alta, estos resultados pueden ser consecuencia de una evaluación muy temprana, ya que la estancia hospitalaria fue de 7 ± 4 días, donde podrían no haberse aún resuelto estas alteraciones electrocardiográficas.
La angiografía se realizó en la mayoría de los sujetos. El patrón de balonamiento apical se encontró en la mayoría de los casos, dato que concuerda con los resultados obtenidos por Templin et al.6 La presión telediastólica del ventrículo izquierdo fue de 22.9 ± 5.5 mmHg dato hemodinámico concordante con insuficiencia cardiaca.
Los hallazgos ecocardiográficos nos demuestran las características que mejor definen esta enfermedad: transitoria y reversible. La FEVI y el SGL mejoraron de manera significativa en el seguimiento de los enfermos. Una tercera parte de nuestra población persistía con hipocinesia en el territorio afectado inicialmente, incluso en aquellos con recuperación de la función sistólica, lo cual plantea la teoría de la existencia de necrosis de miocitos durante el evento agudo, hecho que se pudiera corroborar con técnicas de imagen como la resonancia magnética cardiaca con realce tardío de gadolinio, siendo esta una línea de investigación muy alentadora que realizar en estos pacientes.
Dentro de las limitaciones de este estudio se encuentra en primer lugar el número pequeño de casos y el tipo de diseño, que fue esencialmente retrospectivo y no nos permitió evaluar mejor algunas características clínicas en los pacientes, principalmente en relación con los factores estresores que se asociaron al cuadro clínico, además de no poder aplicar escalas para la detección de ansiedad, depresión o algún otro trastorno neuropsiquiátrico de acuerdo con el Diagnostic and Statistical Manual of Mental Disorders (DSM) 5.
No olvidar que, debido a las características clínicas muy similares a las observadas en el IAM, se debe realizar un cuidadoso diagnóstico y tratamiento29. En consecuencia, el diagnóstico diferencial debe de considerar al SICA asociado al consumo de cocaína30, la miocarditis31 y el daño cerebral agudo en pacientes con feocromocitoma32.
Conclusión
Podemos concluir en este pequeño número de casos que las características clínicas observadas en nuestra población son congruentes con lo reportado en estudios previos, lo cual nos plantea la posibilidad de poder utilizar herramientas diagnósticas y tratamientos disponibles en la mayoría de los centros hospitalarios de tercer nivel de atención en nuestro país. El STT es una miocardiopatía transitoria y reversible con buen pronóstico. Dentro de los factores de riesgo para STT se incluyen la deficiencia de estrógenos, el estrés emocional y físico, así como factores genéticos. La función ventricular generalmente comienza a restablecerse en varios días.











 nueva página del texto (beta)
nueva página del texto (beta)


