Introducción
Morgagni describió por primera vez el leiomioma como una neoplasia gastrointestinal distinta en 1761, pero Munro en 1797 fue el primero en reportar un leiomioma intramural localizado del esófago.1-3 Mucho de lo que se sabe hoy sobre las características histológicas del leiomioma esofágico fue especificado por Virchow en 1863.4 Sauerbruch5 informó el primer tratamiento quirúrgico exitoso del leiomioma esofágico cuando realizó una resección esofágica con gastroesofagostomía en 1932. Un año más tarde Ohsawa6 realizó la primera enucleación quirúrgica exitosa de este tipo de tumor. Los leiomiomas son los tumores benignos más frecuentes del esófago, representando 10% de todos los leiomiomas gastrointestinales.7 Suele encontrarse como una lesión única en el tercio medio e inferior del esófago, con 33 y 56% en la presentación en dichas localizaciones.8 El leiomioma puede ocurrir en pacientes de cualquier edad, pero el pico de incidencia es entre la tercera y quinta décadas de la vida.9 Los métodos diagnósticos más utilizados son: esofagograma, endoscopia, ultrasonido endoscópico (USE), y tomografía axial computarizada (TC). En el esofagograma, la apariencia clásica es un defecto de llenado de borde liso y cóncavo con los pliegues normales de la mucosa.1,3 En la endoscopia se observa una lesión submucosa móvil, con la mucosa intacta. Los pacientes con leiomioma esofágico suelen tener síntomas inespecíficos como disfagia, dolor en epigastrio y pérdida de peso, la perforación es una complicación rara y es debida a la necrosis asociada al tumor, así como al tamaño del leiomioma predominantemente en tumores mayores a 10 cm de diámetro.10
La indicación de resecarlos se basa en los síntomas, tamaño (mayor de 5 cm), existencia de crecimiento, ulceración o degeneración maligna, lo que es extraño. Cuando el tumor es mayor de 8 cm, cuando está adherido a la mucosa, o cuando se ha producido desgarro extenso de ésta durante la disección, puede ser necesario resecar parte del esófago.
El objetivo de este trabajo es presentar el caso de un leiomioma esofágico gigante que presentó perforación y desarrollo de un cuadro clínico de mediastinitis, presentando nuestra experiencia en el manejo de esta patología, ya que en la literatura no se menciona el porcentaje de perforación de esta entidad.
Presentación del caso
Mujer de 54 años con antecedente de hipertensión arterial sistémica de 16 años de evolución en tratamiento médico con losartán 50 mg cada 24 horas en buen control, antecedente de histerectomía total abdominal hace 14 años por miomatosis uterina, colecistectomía laparoscópica hace cuatro años por colecistitis crónica litiásica ambas sin complicaciones aparentes, inicia su padecimiento de 36 horas de evolución con dolor torácico importante, fiebre no cuantificada y ataque al estado general, por lo que acude a su valoración en nuestra unidad, al interrogatorio dirigido refiere un historial de cinco años de sintomatología caracterizada por disfagia a la ingesta de alimentos sólidos. En la exploración física se encuentra una paciente en malas condiciones que presenta taquicardia de 120 pulsaciones por minuto, hipotensión de 90/60 mmHg, frecuencia respiratoria de 23 respiraciones por minuto, temperatura de 36.5 oC, palidez de tegumentos generalizada, a la auscultación del tórax lado derecho con disminución de los ruidos respiratorios con matidez a la percusión e incremento de las vibraciones vocales, el abdomen es plano, blando depresible no presentando datos de irritación peritoneal. En la analítica de laboratorio destaca una hemoglobina de 16.6 g/dl, hematocrito de 49.68%, leucocitos de 18 cel/mm3, neutrófilos de 89%. Se realizó una tomografía toracoabdominal, la cual mostró un tumor dependiente del esófago distal asociado con líquido libre en tórax y salida de medio de contraste de la luz del esófago (Figuras 1 y 2). Por el cuadro clínico presentado de perforación esofágica y mediastinitis se decide someter a la paciente a tratamiento quirúrgico.
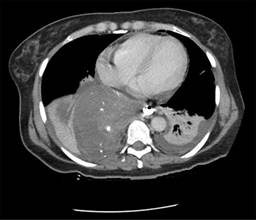
Figura 1: Tomografía en corte axial que muestra un tumor dependiente del esófago en su tercio distal.

Figura 2: Tomografía en corte coronal donde se observa la salida del medio de contraste de la luz del esófago.
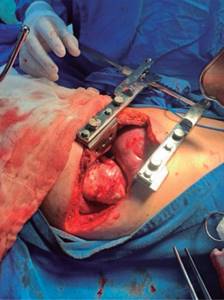
Se realiza toracotomía posterolateral derecha diagnóstica documentando tumor dependiente del esófago en su tercio distal con perforación de este último, por lo que se realiza esofagectomía resecando del cabo distal del esófago mediante uso de engrapadora lineal cartucho color azul (Figura 3), posterior disección longitudinal del esófago, en un segundo tiempo se inicia abordaje cervical izquierdo con exteriorización del esófago y confección de un esofagostoma madurándolo con puntos de poliglactina 910 número 2-0, se cierra la herida cervical y torácica por planos esta última previa colocación de dos sondas endopleurales número 18 fr, se inicia en un tercer tiempo quirúrgico para la confección de una yeyunostomía de alimentación tipo Witzel, no se dejan drenajes en cavidad abdominal, la paciente sale de quirófano manteniéndose con tratamiento médico a base de antibiticoterapia con meropenem 1 gramo intravenoso cada ocho horas. La paciente cursa con evolución clínica favorable, las sondas endopleurales son retiradas al segundo día de postquirúrgico y se inicia dieta artesanal por sonda de yeyunostomía. La paciente es egresada al quinto día del postquirúrgico.
En la actualidad, la paciente se encuentra en seguimiento por consulta externa, con adecuada tolerancia de la alimentación artesanal mediante sonda de yeyunostomía, contando con reporte histopatológico de leiomioma esofágico, por lo que se encuentra en protocolo de reconstrucción de la continuidad de tubo digestivo.
Discusión
El leiomioma esofágico forma parte de la capa subepitelial de los tumores esofágicos, surgen del músculo liso del esófago, principalmente de la muscular propia y rara vez de la muscular de la mucosa.11 Es considerado el tumor benigno esofágico más común. Principalmente se presenta como una masa intramural solitaria de forma ovalada, en forma alongada, anular, en herradura o en espiral, rodeando la pared del esófago.12 Son comúnmente encontrados en el tercio medio e inferior del esófago.
La disfagia y la dispepsia son los síntomas más comunes, ya que la mayoría de los tumores ocurren en el tercio inferior del esófago y los leiomiomas de más de 5 cm de diámetro tienen más probabilidades de ser sintomáticos que los más pequeños.13 Nuestra paciente presentó un tumor de 12 × 10 cm de diámetro lo que es considerado en la literatura mundial como un leiomioma esofágico gigante,14 lo que condiciona áreas de necrosis en el tumor con la consecuente perforación del esófago y cuadro clínico de mediastinitis asociada, requiriendo manejo quirúrgico urgente; la perforación de este tumor es extremadamente rara y no se cuenta con una incidencia en la literatura.
La mediastinitis es definida como la inflamación del tejido conectivo que envuelven las estructuras mediastinales entre los espacios pleurales. A pesar de los avances en cuidados intensivos, la mediastinitis permanece asociada con altas tasas de morbilidad y mortalidad (más de 40% aproximadamente). Una terapia antibiótica efectiva, manejo en cuidados intensivos, eliminación de la fuente que condicionó la infección, el drenaje del compartimiento del mediastino afectado son puntos clave al momento de instaurar un tratamiento eficaz de esta patología.15 Un diagnóstico temprano y la pronta instauración de un tratamiento inicial, así como la realización de estudios de imagen como una tomografía toracoabdominal para la planeación de una intervención quirúrgica son esenciales para conseguir un resultado óptimo.16 En nuestro caso clínico presentado al momento de admisión de la paciente al servicio de urgencias se inició manejo médico de soporte con la finalidad de mejorar las condiciones clínicas de la paciente, dicho manejo consistió en manejo de soluciones intravenosas, así como la utilización de antibióticos de amplio espectro.
Los estudios de imagen tales como esofagograma con bario, tomografía computarizada con contraste vía oral, esofagoscopia y el ultrasonido endoscópico son considerados herramientas de gran utilidad diagnóstica en esta patología.17 En el presente caso, la tomografía toracoabdominal reveló un tumor de gran tamaño que se originaba en el tercio inferior del esófago, que tras la administración del medio de contraste por vía oral se demostró una perforación de este órgano, requiriendo la necesidad de intervención quirúrgica de urgencia.
El enfoque quirúrgico estándar de oro al tratarse de una patología grave es el drenaje quirúrgico del mediastino,18,19 además del control de la fuente de contaminación que al tratarse de un tumor esofágico perforado es necesaria la resección quirúrgica del mismo.20 Para un óptimo drenaje quirúrgico se han descrito en la literatura varios enfoques quirúrgicos, debido a la naturaleza de esta patología el mejor enfoque quirúrgico es la toracotomía posterolateral.
Varias técnicas de reconstrucción han sido descritas en la bibliografía, las más frecuentes son el ascenso gástrico y la interposición de colon. No hay consenso sobre el método ideal de reconstrucción después de la esofagectomía. En nuestro caso dado las condiciones hemodinámicas inestables por la mediastinitis no se optó por realizar la reconstrucción del tubo digestivo mediante estas técnicas, dejando esta reconstrucción para un segundo tiempo quirúrgico.
Las principales complicaciones después de un cuadro de mediastinitis son la sepsis21 y empiema torácico, en nuestro caso, la paciente presentó un postquirúrgico favorable sin desarrollo de complicaciones, respondiendo adecuadamente al manejo quirúrgico y el uso de antibióticos de amplio espectro. A pesar de los avances en los últimos años, la mediastinitis continúa siendo una enfermedad con una tasa de mortalidad cercana a 40-50%. El pronóstico depende de la extensión de la infección y las condiciones generales de cada uno de los pacientes, así como de sus comorbilidades; sin embargo, el diagnóstico oportuno y el tratamiento agresivo son los principales factores para mejorar la evolución de la enfermedad.
En cuanto a los leiomiomas, tienen un buen pronóstico sin ninguna tendencia por recurrencia.22 La mayoría de las series reportan una resección exitosa con enfoques abiertos o mínimamente invasivos sin ninguna morbilidad o mortalidad perioperatoria.23
Conclusiones
El leiomioma esofágico es una rara entidad oncológica, que presenta varios desafíos diagnósticos y terapéuticos. Por lo anterior, es de gran importancia contar con una historia clínica detallada, así como de complemento diagnóstico con estudios de imagen, como radiografía de tórax y tomografía computarizada para evaluar la extensión de la enfermedad y decidir con base en resultados sobre el abordaje quirúrgico.
El diagnóstico rápido y el tratamiento agresivo y oportuno son los factores que tienen mayor impacto en la morbilidad de la enfermedad.











 nueva página del texto (beta)
nueva página del texto (beta)