Introducción
La angiostrongilosis es una infección parasitaria producida por dos especies del género Angiostrongylus: Angiostrongylus costaricensis y Angiostrongylus cantonensis, responsables de angiostrongilosis abdominal y meningoencefalitis eosinofílica. Su incidencia es mayor entre los meses de agosto y diciembre. El Angiostrongylus costaricensis es un helminto que parasita a la rata algodonera como reservorio principal.1
Son parásitos naturales de roedores que utilizan huéspedes intermedios como babosas, caracoles y otros moluscos, siendo la variedad Phyllocaulis variegatus en la que se han encontrado con más frecuencia. Son considerados causa importante de eosinofilia, aunque, a diferencia de las demás parasitosis eosinofílicas, la gastroenteritis no es frecuente.2 Dicha eosinofilia es causada por el parásito, al igual que el granuloma, y es mayor en la región ileocecal.3
Los parásitos comprenden cinco estadios previos hasta su madurez. Los adultos viven en el interior de las arterias mesentéricas, principalmente en la región ileocecal; desde allí, producen huevos que salen a la submucosa y mucosa, donde alcanzan el primer estadio larvario, migran hacia la luz intestinal y se eliminan con la materia fecal. Los moluscos que actúan como huéspedes intermedios, principalmente babosas y caracoles, se infectan al ingerir estas larvas, las cuales evolucionan a una forma madura -que constituye el tercer estadio- y se tornan infectantes, lo cual ocurre al ingerir accidentalmente el molusco o alimentos contaminados con secreciones, principalmente verduras (Figura 1).
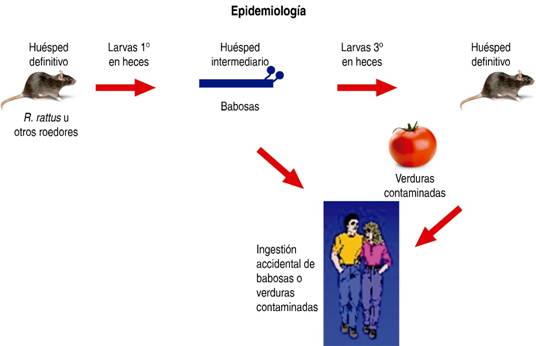
Figura 1: Ciclo vital de la angiostrongilosis. Tomado de la Red de Helmintología de América Latina y El Caribe, catálogo de enfermedades; Universidad Nacional de la Pampa, Argentina.
La angiostrongilosis abdominal es frecuente en Guatemala y presenta algunas características que consideramos de interés comunicar con el propósito de contribuir al mejor conocimiento de este padecimiento en toda Latinoamérica. En algunos estudios se ha informado que el uso del mebendazole no está contraindicado como antihelmíntico, ya que no exacerba la morbilidad ni la migración parasitaria.4 De acuerdo con investigaciones, la mayor frecuencia ocurre entre los meses de agosto y diciembre.5
Presentación del caso
Paciente masculino de 16 años que acudió a consulta por dolor abdominal en la fosa iliaca derecha iniciado tres días antes, acompañado de náusea y vómitos. El examen abdominal reveló dolor abdominal en la fosa iliaca derecha, con signos de psoas y obturador presentes; los exámenes de laboratorio presentaban un recuento de glóbulos blancos de 12.7 x 103/mm3 (rango de referencia: 5.9-10 x 103/mm3), con 81.8% de neutrófilos (rango de referencia: 50-65%) y 10% de eosinófilos (rango de referencia: 0-5%).
La placa de rayos X no reveló ningún signo de patología intestinal (Figura 2).
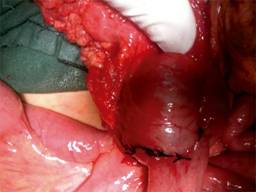
El individuo fue internado con diagnóstico de abdomen agudo quirúrgico, con sospecha de apendicitis aguda, y fue llevado a sala de operaciones, donde se efectuó una incisión de McBurney, con los siguientes hallazgos intraoperatorios: apéndice cecal normal, masa en el ciego (Figura 3) y adenomegalia mesentérica. Se decidió efectuar hemicolectomía derecha y reconstrucción del tránsito mediante una ileotransversoanastomosis terminolateral en dos planos con puntos continuos de polipropileno (Figura 4). Su evolución postoperatoria fue buena; inició tolerancia oral a las 48 horas y fue dado de alta a las 72 horas. El laboratorio de anatomía patológica informó reacción granulomatosa eosinofílica en los cortes histológicos de ciego y de íleon terminal (Figura 5), y se encontraron huevos y larvas de Angiostrongylus costaricensis.
Debido a estos hallazgos, se inició mebendazole a dosis de 100 miligramos cada 12 horas durante tres días.
Discusión
La angiostrongilosis abdominal es una parasitosis endémica de la región suroriente de Guatemala; el nemátodo responsable es el Angiostrongylus costaricensis,1 patógeno que parasita al molusco babosa (Vaginulus plebeius) para evolucionar a sus formas infectantes. Ocasiona un cuadro de dolor abdominal en el hombre, que se infecta con la ingestión de los huevos presentes en alimentos contaminados y en las babosas atrapadas, sobre todo en la noche, cuando se ven estos moluscos.6
Su afinidad por la región ileocecal provoca una reacción granulomatosa que origina cuadros de dolor abdominal, obstrucción e, inclusive, perforación; se han descrito cuadros de peritonitis eosinofílica. Si bien la localización ileocecal es la más frecuente, puede existir afección independiente del íleon terminal, ciego, apéndice o colon ascendente.
Se han descrito dos presentaciones macroscópicas: la pseudoneoplásica -caracterizada por el engrosamiento de la pared intestinal- y la isquémico congestiva -con presencia de lesiones necróticas-.
El tratamiento quirúrgico dependerá de la visualización macroscópica del apéndice y su base en el ciego, así como de la valoración de la adenopatía, ya que algunos manejos quirúrgicos de resecciones amplias se hacen de acuerdo con las múltiples adenopatías encontradas.7 Se han encontrado casos de masas ileocecales en pacientes cuya única manifestación clínica es la hematoquecia.8 Se debe tratar según las normas quirúrgicas para neoplasias del apéndice, en donde las masas limitadas al apéndice se tratarán con apendicectomía y las masas por arriba de dos centímetros de diámetro se someterán a hemicolectomía derecha, incluyendo resección apendicular.9 Se han descrito localizaciones ectópicas en el hígado y cordón espermático.
Las larvas y el parásito adulto salen a luz intestinal y pueden observarse en el interior de las arteriolas o en los cortes histológicos de tejido que son resecados. La hematología puede estar normal o con leucocitosis y el recuento de eosinófilos puede estar elevado, aunque no debe considerarse patognomónico, ya que existen otras condiciones benignas de colon que pueden provocar eosinofilia, como la colitis y diarrea asociada con eosinofilia.10











 nueva página del texto (beta)
nueva página del texto (beta)