Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta pediátrica de México
versión On-line ISSN 2395-8235versión impresa ISSN 0186-2391
Acta pediatr. Méx vol.35 no.3 México may./jun. 2014
Artículo original
Morbilidad neonatal por parto fortuito en un hospital general
Neonatal morbidity by accidental out of hospital delivery in a general hospital
Gerardo Flores-Nava1, Lilian Reyes-Morales1, Daniela Rivero-Yeverino1, Lorena Hernández-Delgado2
1 División de Pediatría Clínica.
2 Subdirección de Pediatría. Hospital General Dr. Manuel Gea González, México D.F.
Correspondencia
Dr. Gerardo Flores Nava
División de Pediatría Clínica
Hospital General Dr. Manuel Gea González
Calzada de Tlalpan 4800, colonia Sección XVI
CP 14080 México D.F.
Tel-Fax: (55)40003064
gerflores50@hotmail.com
Recibido: julio, 2013
Aceptado: marzo, 2014
RESUMEN
Introducción: se define al parto fortuito como aquel que ocurre de manera imprevista fuera de una unidad tocoquirúrgica. Algunos neonatos por parto fortuito no sufren complicaciones neonatales, pero en los que presentan morbilidades las más frecuentes son: traumatismo del producto, asfixia perinatal, sepsis neonatal, neumonía y acidosis metabólica.
Objetivo: determinar el porcentaje de neonatos por parto fortuito que tienen complicaciones y cuál es su morbilidad neonatal.
Materiales y métodos: estudio descriptivo con la revisión de expedientes de pacientes que nacieron por parto fortuito y fueron internados en un hospital general en un periodo de 10 años. Se registraron datos demográficos y se determinó qué porcentaje presentó alguna afección y en quiénes se analizó la morbilidad.
Resultados: se revisaron 120 expedientes. En 70% de los neonatos se presentó algún padecimiento: policitemia (25.8%); ictericia neonatal (21.6%); asfixia perinatal (5%); síndrome de dificultad respiratoria (5%); lesiones asociadas con la vía de nacimiento (4.1%); taquipnea transitoria del recién nacido (2.5%) y otras (5.8%). La edad gestacional al nacer fue de 39 ± 2 semanas (media y desviación estándar), el peso: 2 698 ± 647 g. Sexo femenino 56.6% y 43.4% masculino. El tiempo de hospitalización fue de 5 ± 4 días. Se administró antibiótico a 74.3% durante 3 ± 3 días; ninguno tuvo sepsis por clínica y todos los hemocultivos fueron negativos.
Conclusiones: casi 2/3 partes de los neonatos por parto fortuito tuvieron alguna complicación, pero no de gravedad. Ninguno tuvo sepsis por clínica o laboratorio.
Palabras clave: parto obstétrico, recién nacido, policitemia.
ABSTRACT
Introduction: Fortuitous delivery one which occurs in a place other that a delivery room. Facility some of these infants do not under neonatal complications, but who present morbidly conditions the more frequent are; neonatal trauma, perinatal asphyxia, sepsis, pneumonia, and metabolic acidosis.
Objective: To determine the percentage of FD infants who have complications and their neonatal morbidity.
Subjects and methods: A descriptive study reviewing the files of patients born from a FD in a General Hospital during a ten year period was carried out. We analyzed the percentage of complications and the morbidity during the hospitalization.
Results: 120 records were reviewed; 70% of the infants suffered from some complication; Polycythemia, 25.8%; neonatal jaundice, 21.6%; respiratory distress syndrome, 5%; perinatal asphyxia, 5%; obstetric trauma, 4.1%; transient tachypnea of the newborn, 2.5%; other 5.8%. The age of gestation at birth was 39±2 weeks (average and standard deviation), birth weight 2698±647 g. Females were 56.6% and males 43.4%; of hospitalization was 5±4 days. Antibiotics were prescribed in 74.3% during 3±3 days; there were no cases of sepsis by clinic or blood culture.
Conclusions: About 2/3 of the infants of FP had server complications. None had sepsis by clinic or laboratory.
Key words: obstetric delivery, newborn, polycythemia.
En México nacen aproximadamente 2.6 millones de niños al año; de ellos, por lo menos 250 000 nacen fuera de un hospital o clínica y sin ayuda de algún médico, enfermera o partera capacitados para conducir el trabajo de parto y reconocer, oportunamente, complicaciones que ameriten traslado a hospitales con recursos para realizar una cesárea o reanimación neonatal.1,2 En la literatura médica al parto en estas circunstancias se le conoce con diferentes nombres: parto sin asistencia, en casa, domiciliario o fuera del hospital. Los sitios donde suceden este tipo de parto son hogar, consultorio médico, transporte público o privado, vía pública, inodoro, sala de urgencias o cama de hospitalización.3 En México se utiliza rutinariamente la denominación parto fortuito (PF) pero no encontramos información respecto a cuándo y cómo se empezó a usar dicho locución.4 Incluso, como diagnóstico, no aparece en la más reciente clasificación internacional de las enfermedades (CIE-10); en ésta se menciona la clave P03.5 para el feto o recién nacido por parto precipitado y Z38.1 para el nacido vivo fuera del hospital.5 Ante esta circunstancia, el Centro Mexicano para la Clasificación de Enfermedades estableció acuerdos con la codificación de términos diagnósticos, motivos de atención y causas de muerte en el ámbito nacional, no incluidos en la CIE-10. Se agregaron las claves O75.9 para PF, O80.9 para el PF que ocurra dentro del hospital y Z38.1 para el PF que suceda fuera del mismo.6
Las revisiones previas de nacidos por PF informaron de mayores morbilidad y mortalidad en estos casos debido a que muchos de estos infantes nacieron prematuramente de madres con nulo o deficiente control prenatal, acceso difícil a atención médica prenatal, bajos recursos económicos, drogadicción o con bajo peso para el nacimiento. Por lo tanto, las complicaciones parecen deberse más a estas variables que al hecho de ser productos de PF.3,7-9
Una revisión reciente en México encontró que 79% de los nacidos fuera del hospital, pero que se hospitalizaron, egresaron sin sufrir ninguna complicación; sólo 21% tuvo alguna afección como sepsis neonatal, neumonía y acidosis metabólica; de éstas sólo 7% fueron atribuibles directamente al PF. Con estos resultados se podría considerar a este grupo de neonatos como de "bajo riesgo" y no de "alto riesgo", los cuales son sometidos a una serie de estudios que generan costos extras de hospitalización. También se ha informado que el sitio de nacimiento fue fuera del hogar (60%, principalmente en un automóvil, vía pública y ambulancia) o en áreas dentro del hogar (20%) incluyendo el baño y hasta en el inodoro; el resto sucedió en áreas hospitalarias fuera de la unidad tocoquirúrgica.10
El objetivo de este estudio fue determinar la morbilidad, en un periodo de diez años, de recién nacidos por PF posteriormente internados en un hospital general.
MATERIALES Y MÉTODOS
Estudio descriptivo de una serie de casos. Los datos se obtuvieron de los expedientes de recién nacidos por PF que ingresaron, durante el período comprendido entre el 1.º de enero de 2001 y el 31 de diciembre del 2010, a hospitalización de Pediatría del Hospital General Dr. Manuel Gea González; un hospital público del Gobierno Federal, de segundo nivel, para la atención médica de población con escasos recursos económicos.
Se definió al PF como aquel parto espontáneo en domicilio, consultorio privado, cualquier medio de transporte o vía pública, e incluso dentro del hospital pero fuera del área tocoquirúgica. Al llegar el recién nacido al hospital se realizó historia clínica completa del binomio madre-hijo. El manejo rutinario o estandarizado de estos pacientes fue con incubadora desde su ingreso hasta que alcanzaron una temperatura corporal normal; ayuno por 12 o 24 horas y soluciones intravenosas. Se efectuaron biometría hemática, glucosa, hemocultivo, perfil de asfixia por laboratorio y, en algunos casos, se administraron antibióticos "profilácticamente", los cuales se suspendieron entre el 5.º y 7.º días cuando no se comprobó proceso infeccioso por medios clínicos o de laboratorio (hemocultivo negativo).
A los neonatos que tuvieron algún padecimiento se les dio el tratamiento requerido; los que no presentaron complicaciones egresaron entre los 3.º y 4.º días con el diagnóstico de recién nacido afectado por parto fortuito pero sano. Las variables analizadas en cada paciente fueron: edad materna, gesta, para, aborto, edad de gestación, sexo, peso y talla al nacer, Apgar a los minutos 1 y 5, perímetro cefálico, sitio de nacimiento, persona que atendió el parto, morbilidades, uso de antibióticos, procedimientos diagnósticos, días de hospitalización y complicaciones.
Todos los datos se procesaron en el software Microsoft ExcelÒ 2010 y se analizaron mediante estadística descriptiva como frecuencias simples, media, desviación estándar o porcentajes.
El estudio fue revisado y aprobado por el Comité de Investigación y de ética en investigación del hospital sede.
RESULTADOS
Se revisaron 120 expedientes. Los datos demográficos de los neonatos fueron: sexo femenino 56.6%, masculino 43.4% (relación femenino:masculino de 1.3:1). La edad gestacional al nacer fue de 39 ± 2 semanas (media ± desviación estándar); peso, 2 698 ± 647 g; talla, 49 ± 3 cm y perímetro cefálico de 32 ± 2 cm. El tiempo entre el nacimiento y el arribo al hospital fue de 4 ± 10 horas. Sólo en 20% se hizo calificación de Apgar con resultado de 7 ± 1 al minuto de y 8 ± 0.9 a los 5 minutos (cuadro 1).
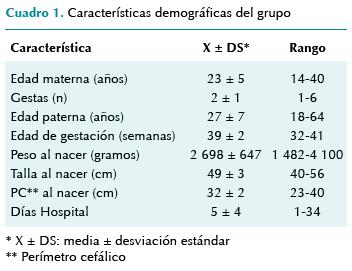
La edad de las madres fue de 23 ± 5 años con 2 ± 1 gestas y edad paterna de 27 ± 7 años. Antecedentes obstétricos: 9.1% de las madres había tenido un aborto y 4.1% una cesárea; 5.8% tuvo infección de vías urinarias; 5.8% amenaza de parto prematuro; 3.3% cervicovaginitis y 2% hipotiroidismo, metrorragia e hipotensión.
El cuadro 2 muestra el sitio de nacimiento; destaca, en primer lugar, el domicilio de la madre; en segundo sitio un lugar fuera de la unidad tocoquirúrgica del hospital (sala de espera, baño, patio, etcétera); en tercer lugar estuvo un automóvil particular propio o de algún familiar o conocido; en cuarto lugar un automóvil de alquiler (taxi) y, por último, en la vía pública antes de llegar al hospital.

La persona que atendió el parto fue un familiar en 60% de los casos; un médico en 26.6% y un paramédico en 15%. Los recién nacidos 85% fue llevado al hospital por un familiar y 15% por otros (paramédicos o choferes).
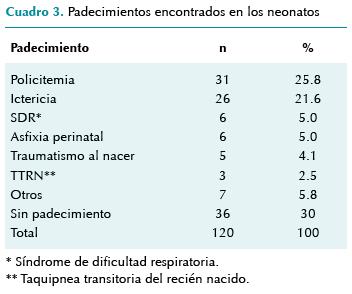
La hospitalización de los neonatos fue de 5 ± 4 días y en 70% de éstos se presentó algún padecimiento: policitemia e ictericia, asfixia perinatal (baja proporción), síndrome de dificultad respiratoria, traumatismo al nacimiento y taquipnea transitoria del recién nacido. El 30% restante no tuvo complicaciones (cuadro 3).
En algunos casos (14.1%) se realizaron procedimientos terapéuticos como exanguinotransfusión parcial (salinoaféresis); fototerapia en 21.6% y ventilación mecánica en 6.6%. Se administraron antibióticos a 74.3% durante 3 ± 3 días; en ninguno de esos casos hubo sepsis identificada por clínica y todos los hemocultivos fueron negativos.
En la historia clínica de las madres no encontramos informes de parto fortuito en ocasiones previas.
DISCUSIÓN
El parto es un evento natural que en la actualidad se atiende en una sala tocoquirúrgica de cualquier clínica u hospital; cuando acontece fuera de ésta se le denomina parto fortuito (PF). Los nacidos en estas condiciones pueden tener algunas complicaciones, por lo que frecuentemente se consideran como de "alto riesgo infeccioso o neurológico"; generalmente se les hospitaliza para su vigilancia. La madre puede salir al día siguiente si no tiene complicaciones pero el neonato se mantiene hospitalizado por tres días o más en caso de complicación.3
La institución en la que se realizó este estudio es un hospital general público que atiende a población marginada o de escasos recursos económicos; en él, el PF es muy frecuente: ocupó el 8.º lugar de todos los ingresos al departamento de hospitalización de Pediatría en el año 2010.
En estos neonatos morbilidad y mortalidad son mayores a las de los nacidos en el hospital, sobre todo en los casos de parto prematuro. Se ha señalado que 70% de los neonatos tuvieron alguna complicación, cifra que contrasta con 21% de otra revisión reciente en México.10
El padecimiento principal (25.8%) en estos pacientes fue policitemia neonatal que se diagnosticó por la cifra de hemoglobina al ingreso; pero de éstos sólo 14 casos tuvieron síntomas y requirieron exanguinotransfusión parcial (salinoaféresis); estos resultados son diferentes a los de otro estudio (2%).10
La policitemia se diagnostica con un hematócrito igual o mayor a 65% o hemoglobina igual o mayor de 22 g/dL. El tratamiento es una exanguinotransfusión parcial si el paciente presenta síntomas que sugieran hiperviscosidad sanguínea.11 La explicación de que este padecimiento fuera más frecuente es que, en la mayoría de los casos, hubo un retraso en el pinzamiento del cordón umbilical, lo cual es un factor de riesgo que propicia policitemia neonatal.11,12
La ictericia ocupó el segundo lugar en morbilidad, es una complicación de la policitemia debida al ayuno a que son sometidos estos neonatos al ingresar al hospital. La alimentación se inicia por vía oral 24 a 48 horas después del ingreso. En ningún neonato se encontró sepsis por medios clínicos o de laboratorio; al contrario de otro informe en que apareció en segundo lugar de morbilidad. Este hecho es muy relevante ya que a la mayoría de los neonatos por PF que ingresan a cualquier hospital se les administran dos antibióticos pues se les considera "potencialmente infectados". Si los cultivos son negativos los antibióticos se suspenden. A este respecto surgen algunas preguntas: a) ¿al administrar antibióticos profilácticos se evitó algún proceso infeccioso?, b) si no se les hubiera administrado antibióticos, ¿habrían desarrollado algún proceso infeccioso? En este estudio sólo 19% de las madres tenía algún proceso infeccioso durante el embarazo: cervicovaginitis, infección de vías urinarias, etcétera, pero ya tratado y remitido.
Respecto al sitio de nacimiento llama la atención que la mitad ocurrió en el hogar de la madre; la mayoría refirió que tuvieron un trabajo de parto de evolución muy rápida o súbita, el cual está bien descrito en la literatura médica obstétrica; sin embargo, el departamento de esta especialidad del hospital no informa este diagnóstico. Un bajo porcentaje fue debido a pacientes que habían sido rechazadas en otro hospital por falta de personal médico o camas.
En algunos países se está llevando a cabo un programa de atención del parto en el domicilio, sobre todo cuando el embarazo es de bajo riesgo; los resultados son favorables hasta el momento.13-16
Del nacimiento en un vehículo o en la vía pública se infiere que sucedió de forma "natural" o "fisiológica", ya que la persona que auxilió a la parturienta no tenía experiencia alguna en estas situaciones y, aun así, no hubo complicaciones de importancia en los primeros minutos del nacimiento.
La mortalidad fue nula en este grupo debido al gran número de productos a término, lo cual contrasta con lo referido en otras revisiones.
No se pudo cuantificar el número de casos en los que el parto sucedió fuera del hospital como consecuencia de un atraso o de error de estimación en la atención obstétrica; esto debido a que en el expediente este dato no se consignó. Sin embargo, se sabe de algunos casos por relatos verbales.
CONCLUSIÓN
Casi dos terceras partes de los neonatos tuvieron algún padecimiento, los más frecuentes fueron policitemia e ictericia; no hubo casos con sepsis.
Se sugiere evitar el uso de antibióticos "profilácticos" a menos que exista un antecedente infeccioso materno grave. Recomendamos no utilizar la denominación parto fortuito y tratar de ajustarse a la literatura científica internacional con la designación como "nacidos fuera del hospital" para todos estos casos. Los servicios de obstetricia no deben olvidar que existen casos de parto precipitado y que deben describirlos adecuadamente para evitar el subregistro.
REFERENCIAS
1. Kumate RJ. Invertir en la salud de nuestros niños es invertir en el futuro de México. Cirugía y Cirujanos 2006;74:305-7. [ Links ]
2. http://www.inegi/org.mx/lib/olap/consulta/general_ver4/MDXQueryDatos.asp&#Regreso&c=23699.
3. Beeram M, Solarin K, Young M, Abedin M. Morbidity and mortality in infants born before arrival at the hospital. Clin Pediatr (Phila) 1995;34:313-6. [ Links ]
4. Norma Oficial Mexicana NOM-007-SSA2-1993, Atención de la mujer durante el embarazo, parto y puerperio y del recién nacido. Criterios y procedimientos para la prestación del servicio. http://www.salud.gob.mx/unidades/cdi/nom/007ssa23.html.
5. http://www.cemece.salud.gob.mx/descargas/pdf/AuxCodif_JLB_Feb2010.pdf.
6. http://apps.who.int/classifications/icd10/browse/2010/en.
7. Chaudhary P. Accidental out-of-hospital deliveries: factors influencing delay in arrival to maternity hospital. Kathmandu Univ Med J 2005;3:115-22. [ Links ]
8. Jones P, Alberti C, Julé L, Chabernaud JL, Lodé N, Sieurin A et al. Mortality in out-of-hospital premature births. Acta Paediatr 2011;100:181-7. [ Links ]
9. González de Dios J, Buñuel Álvarez JC. El parto domiciliario triplica la mortalidad neonatal respecto al parto hospitalario. Evid Pediatr 2010;6:58-60. [ Links ]
10. Avalos HLM, De la Torre GM, López GL, García HH, Rodríguez MD, Martínez VR y col. Parto Fortuito, experiencia de 10 años en Jalisco, México. Ginecol y Obstet Mex 2010;78:418-22. [ Links ]
11. Sankar MJ, Agarwal R, Deorari A, Paul VK. Management of polycythemia in neonates. Indian J Pediatr 2010;77:1117-21. [ Links ]
12. Mimouni FB, Merlob P, Dollberg S, Mandel D. Neonatal polycythaemia: critical review and consensus statement of the Israeli neonatology association. Acta Paediatr 2011;100:1290-6. [ Links ]
13. Springer NP, Van Weel C. Home birth. BMJ 1996;313:1276. [ Links ]
14. Mori R, Dougherty M, Whittle M. An estimation of intrapartum-related perinatal mortality rates for booked home births in England and Wales between 1994 and 2003. Br J Obstet Gynaecol 2008;115:554-9. [ Links ]
15. Gyte G, Dodwell M, Newburn M, Sandall J, Macfarlane A, Bewley S. Estimation of intrapartum-related perinatal mortality rates for booked home births: when the "best" available data are not good enough. Br J Obstet Gynaecol 2009;116:933-42. [ Links ]
16. Martínez Escoriza JC. Parto en domicilio: ¿hay suficientes evidencias para proponerlo como alternativa al parto en hospital? Evid Pediatr 2010;6:46-9. [ Links ]
Nota
Este artículo debe citarse como
Flores-Nava G, Reyes-Morales L, Rivero-Yeverino D, Hernández-Delgado L. Morbilidad neonatal por parto fortuito en un hospital general. Acta Pediat Mex 2014;35:173-178.














