Introducción
La radiografía de tórax es un instrumento diagnóstico cotidiano en la atención del paciente pediátrico que brinda información puntual, de ahí la importancia del adecuado análisis e interpretación. Comúnmente se dice, «una imagen dice más que mil palabras». Un adecuado ejercicio en la evaluación radiográfica puede proveer información dinámica derivada de una imagen estática.1
Técnica radiológica
La exploración radiológica habitual del tórax consiste en la realización de dos proyecciones: posteroanterior (PA) y lateral izquierda (L). Se realizan con el paciente en bipedestación o sedestación, la PA a una distancia foco-película de 1.8 metros y la lateral izquierda a 2 metros.
La correcta exposición se logra utilizando picos de kilovoltaje (kVp) en rangos de 100 a 140, con la finalidad de reducir el índice de dispersión de la radiación y visualizar las estructuras óseas con mejor densidad y, a su vez, identificar de forma adecuada el parénquima pulmonar y mediastino. La imagen resulta de la suma del paso de un haz policromático de rayos X a través de un objeto que contiene áreas con diferente coeficiente de absorción, registrándose en la película la combinación de la respuesta a la intensidad de la luz emitida y la porción no absorbida de la radiación.1-4 Se realizan en máxima inspiración y en apnea.
En la radiografía de tórax, las estructuras mediastinales y el diafragma se superponen al parénquima pulmonar, por lo que en una proyección PA tendremos 40% de áreas ocultas; por lo tanto, siempre es recomendable una proyección lateral.2-4
En pacientes con mal estado clínico, lactantes y pacientes poco cooperadores, frecuente en la edad pediátrica, se realizan radiografías en proyección anteroposterior (AP) y con equipos portátiles, con el inconveniente de obtener imágenes de baja calidad técnica, dado que esta proyección se realiza a menor distancia foco-película, magnifica las estructuras y se obtienen imágenes menos nítidas.5
Existen otras proyecciones radiológicas como son: la radiografía en espiración, la cual detecta pequeños neumotórax y atrapamiento aéreo localizado asociado a cuerpos extraños; la proyección en decúbito lateral con rayo horizontal que evalúa líquido libre en la cavidad pleural, entre otras.
Conceptos básicos y terminología
En radiología convencional disponemos de cinco densidades: aire, grasa, agua, calcio y metal (Figura 1).
Recuerda, radiolúcido es todo aquel objeto, órgano o tejido que permite el paso de luz a través de él y se traduce como tonalidades oscuras. Mientras que radiopaco es todo aquel objeto, órgano o tejido que no permite el paso de luz o que pone resistencia al paso de luz sobre él y se traduce como tonalidades claras en la imagen radiológica.
Interpretación
Debe existir un análisis sistematizado en la interpretación de la radiografía torácica. Sugerimos el siguiente orden:
Nombre del paciente y fecha.
Proyección.
Técnica (GERICA).
Partes blandas.
Partes óseas.
Cúpula diafragmática/ángulos costofrénicos y cardiofrénicos.
Mediastino (claridad carinal, bronquios, timo, hilios).
Silueta cardíaca.
Parénquima pulmonar.
Pleura
Todas las proyecciones radiológicas se interpretan en el mismo orden, incluyendo la lateral.
Nombre y fecha. Primer paso e indispensable. En una radiografía impresa, estos datos se encuentran señalando el lado derecho del paciente.
Tipo de proyección.
Técnica. Interpretación de la calidad técnica de la radiografía. Los puntos a interpretar son:
Proponemos la nemotecnia GERICA para recordarlos durante la interpretación.
a. Grado de exposición (GE): la columna torácica debe visualizarse a través de la silueta cardíaca. Si la placa está subexpuesta, el diafragma y las bases pulmonares no se harán visibles. La técnica digital permite el procesamiento para ajustar la exposición. A menor tiempo de exposición tendrá una apariencia más blanca (subexpuesta). A mayor tiempo de exposición se apreciará más negra (sobreexpuesta). Se debe evitar decir: quemada, blanda, dura, negra, blanca.
b. Rotación (R): para determinar si la placa se encuentra rotada se sugieren los siguientes métodos: 1) medir la distancia entre las apófisis espinosas vertebrales y los extremos mediales de ambas clavículas, los cuales deben ser equidistantes;3 2) medir en ambos hemitórax la distancia entre la porción más medial de los arcos costales anteriores y los contornos laterales de la columna vertebral.6
El lado rotado es aquel que se acerca a la película. No importa si la proyección es AP o PA.
c. Inspiración (I): el grado de inspiración será adecuado si la cúpula diafragmática o los ángulos cardiofrénicos se proyectan sobre el séptimo y octavo espacio intercostal o noveno arco costal posterior o, en su defecto, quinto o sexto arco costal anterior (octavo y quinto, respectivamente, en el neonato).2,7
La importancia de una adecuada inspiración radica en que en una radiografía espirada las estructuras pulmonares se agrupan y pueden simular una lesión alveolar.3
d. Debe verificarse que la imagen radiológica se encuentre completa (C), para esto, debe poder observarse la laringe y ambos ángulos costodiafragmáticos,2 así como las partes blandas de la parrilla costal en su totalidad.
e. Si hay presencia de artefactos (A) (sondas, cánulas, catéteres, etcétera), deben ser identificados y descritos en la técnica, pues traducen el grado de gravedad del paciente, las condiciones clínicas, además de evitar cualquier error de interpretación.
Descripción radiológica
Se sugiere iniciar por las partes de menor a las de mayor interés, con la finalidad de no pasar por alto alteraciones menores.
4. Partes blandas. La piel, tejido subcutáneo, músculos y mamas componen los tejidos blandos de la caja torácica y se van a comportar como densidad grasa. Buscar intencionadamente enfisema, tumores, asimetrías, etcétera.2
5. Estructuras óseas. Observar detenidamente las vértebras y cada una de las costillas, buscando lesiones. La morfología del tórax del niño se va modificando a medida que crece. Así, el tórax del neonato es de morfología trapezoidal y costillas horizontales, mientras que el tórax del niño mayor va adquiriendo la morfología rectangular típica del adulto, siendo mayor su diámetro vertical.
6. Cúpula diafragmática/ángulos costodiafragmático y cardiofrénico. En 90% de la población,6 la cúpula diafragmática derecha suele estar unos 2 a 3 cm más alta que la izquierda.2 Debe poder visualizarse la continuidad del diafragma tanto en las proyecciones AP y PA como en la lateral. Los ángulos costodiafragmático y cardiofrénico en condiciones normales son agudos y casi simétricos.
7. Mediastino. Es una región opaca en la que no podemos diferenciar las estructuras que lo conforman, pues la mayoría de ellas tienen densidad agua y pierden sus límites entre sí. En una proyección PA, el borde mediastinal derecho de arriba hacia abajo está formado por la vena cava superior, hilio derecho y la parte de la silueta cardíaca correspondiente a la aurícula derecha. En el perfil izquierdo se encuentra la arteria subclavia izquierda, botón aórtico, hilio izquierdo, orejuela de la aurícula izquierda y ventrículo izquierdo.
a. Tráquea: se observa como una columna de aire, en lactantes se observan entre 5 y 7 cm, a la altura de T4, en los niños mayores de tres años entre 10 y 12 cm a nivel de T5. El diámetro de la tráquea permanece constante y sus paredes son paralelas. Es común observar desviaciones laterales en niños menores de cinco años debido a la gran flexibilidad. Esta desviación fisiológica se dirige generalmente a la derecha, contrario a la dirección del cayado aórtico.7
b. Bronquios: el bronquio principal izquierdo es más largo y su bifurcación es mayor, a diferencia del bronquio principal derecho que es corto, se bifurca rápidamente en sus ramas lobares y se ubica por detrás de la arteria pulmonar derecha. Esto se traduce como situs solitus bronquial.8
c. Timo: es un órgano de densidad partes blandas, que se proyecta hacia ambos lados del mediastino superior hacia el cuarto cartílago condrocostal aproximadamente. Puede ser visible en menores de tres años.2 Los signos radiológicos descritos son:
- Signo de la ola: producido por la impronta de las costillas sobre el timo, visualizándose como una ondulación.
- Signo de la vela: radiopacidad homogénea triangular del lado derecho y a veces izquierdo, con la base mayor adyacente a la alineación mediastínica y el vértice hacia abajo y afuera, como la vela de un barco (Figura 2).2
- Signo de la convergencia: el timo recubre la parte superior de la silueta cardíaca a manera de un gorro, determinando en el punto de convergencia de ambos una escotadura del lado derecho, el izquierdo o ambos.
- Signo del recubrimiento hiliar: en las hipertrofias marcadas del lóbulo derecho del timo puede verse el borde cardíaco y las estructuras del hilio derecho a través de la opacidad tímica.2
d. Hilios: forman densidad agua.6 El hilio izquierdo es más alto que el derecho en 97% de los casos.2
8. Silueta cardíaca. Para la evaluación del tamaño cardíaco se ha utilizado el índice cardiotorácico (Figura 3), el cual tiene diferentes valores normales por grupo etario (Tabla 1);9-11 sin embargo, estas mediciones varían mucho entre los pacientes y en las proyecciones, debido a que la proyección AP magnifica la silueta cardíaca dando un resultado erróneo, por lo que debe ser tomado con reserva.7,8
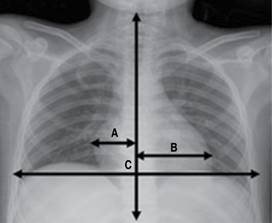
Figura 3: Método de medición del índice cardiotorácico. «A» es igual a la distancia entre la parte más externa del borde cardíaco derecho. «B» es igual a la distancia entre la parte más externa del borde izquierdo del corazón; la sumatoria de A + B se divide por el diámetro del tórax en su punto más ancho a nivel de los diafragmas («C»). Imagen propiedad del autor.
Tabla 1: Valores del índice cardiotorácico (CT) en las edades pediátricas.9-11
| Edad | Índice CT | Rango |
|---|---|---|
| 0-3 semanas | 0.55 | 0.45-0.65 |
| 4-7 semanas | 0.58 | 0.46-0.70 |
| 1 año | 0.53 | 0.45-0.61 |
| 1 a 2 años | 0.49 | 0.39-0.60 |
| 2-6 años | 0.45 | 0.40-0.52 |
| 7 años | < 0.50 | 0.40-0.50 |
9. Parénquima pulmonar. Las condiciones patológicas que producen cambios en la densidad del parénquima pulmonar se pueden dividir en aquellas que involucran el alvéolo, el intersticio o ambos.6 Para su descripción lo clasificaremos en patrones radiográficos:
a. Patrón alveolar: el aire de los alvéolos es ocupado por líquido, exudado inflamatorio y/o células, trasudado, sangre o tejido. En sus características radiológicas encontramos imágenes radiopacas con tendencia a la coalescencia, aspecto algodonoso en los bordes, distribución lobar.4,6
En la afectación alveolar los bronquios permanecen aireados (radiolúcidos) rodeados de parénquima consolidado (radiopaco), y esta conjunción de imágenes evidencia al bronquio y corresponde al signo del broncograma aéreo.
b. Patrón intersticial: es ocasionado por enfermedades que afectan los tabiques interalveolares involucrando el tejido conectivo intersticial y capilares pulmonares, sin afectar el espacio alveolar. Existen diversas formas de descripción a través de los siguientes patrones:7,12,13
- Patrón reticular: se refiere a múltiples líneas diminutas radiopacas que se entrecruzan en varios ángulos para crear un patrón en forma de red.13
- Patrón nodular: se define como presencia de imágenes radiopacas redondeadas bien definidas de distribución bilateral difusa, se nombran micronodulares aquellas imágenes con diámetro menor a 5 mm y macronodulares las de 5 a 3 cm. El patrón miliar se refiere a imágenes micronodulares difusas bilaterales simétricas de la misma densidad y se relaciona generalmente con tuberculosis de diseminación linfohematógena.14
Si un área de consolidación focal tiene bordes bien definidos y mide más de 3 cm, se le ha de denominar «masa». Si mide menos de 3 cm, se le llama «nódulo».3
El patrón reticulonodular es la combinación de ambos.
Patrón en panal de abeja: se caracteriza por la presencia de opacidades reticulares gruesas, con interposición de claridades que parecen espacios quísticos. Representa el último estadío de la cicatrización.12
- Vidrio despulido: corresponde a un aumento tenue de la densidad que no oculta la vasculatura pulmonar, pero con escasa definición de los márgenes de los vasos.6
c. Atelectasia: se describe como una opacidad de carácter homogéneo que presenta una imagen triangular de borde bien delimitado con vértice medial o interno y base externa. Para su identificación existen signos directos e indirectos:
Indirectos
Elevación del hemidiafragma en el lado afectado.
Desviación traqueal hacia el lado afectado.
Retracción del corazón hacia la zona de lesión.
Estrechamiento del espacio intercostal en la zona afectada.
Retracción hiliar hacia la zona de lesión.
d. Hiperclaridades: pueden ser generalizadas o difusas y localizadas. Corresponden a dos tipos de afectaciones: aumento del tamaño de los alvéolos o su número y ausencia de parénquima pulmonar, constituyendo las imágenes quísticas o cavidades.2
Las cavidades están limitadas por un anillo opaco que rodea una zona en la que no hay alvéolos, se pueden clasificar según su patogenia en tres:
Bullas: cavidades de paredes finas, únicas o múltiples, que se caracterizan por variar de forma, tamaño y localización de un examen a otro, aparecen en secuelas de abscesos, cavernas, neumonías, traumatismos, etcétera.2
Neumonías bullosas: se caracterizan por la formación de un tipo de bulla llamada neumatocele, que se forma por escape de aire con formación de cavidades dentro de un proceso neumónico. Carecen de niveles hidroaéreos.2
Los blebs o burbujas subpleurales: son pequeñas cavidades subpleurales localizadas en los vértices, cuya rotura puede provocar neumotórax espontáneo o recidivante.2
e. Cavernas y abscesos: son cavidades de paredes gruesas con condensación pericavitaria y, en ocasiones, nivel líquido. A diferencia de los neumatoceles, se producen por necrosis de parénquima pulmonar, ya sea de licuefacción (absceso de pulmón y neumonía necrosante) o caseosa (caverna tuberculosa) y posterior vaciado de cavidad, por lo cual tienen un bronquio de drenaje. La condensación pericavitaria se debe a que siempre se producen en el seno de una neumonía. La caverna tuberculosa suele tener un borde interno liso y escaso nivel líquido y el absceso un borde interno irregular con notable nivel hidroaéreo.
f. Quistes: son cavidades de pared gruesa y uniforme, rodeado de parénquima sano y que no varían en el tiempo o lo hacen muy lentamente. Si han sufrido complicaciones pueden estar vacíos o tener nivel hidroaéreo. Si se encuentra lleno de contenido líquido, tiene apariencia de masa. Pueden ser congénitos como el quiste broncogénico o adquiridos como el quiste hidatídico.
10. Signos radiológicos de alteración pleural.
a. Derrame pleural: el líquido pleural libre en bipedestación tiende a localizarse en los ángulos costofrénicos posteriores y laterales, por lo que son más evidentes en la proyección lateral, los cuales pierden su forma normal y se encuentran borrados (Figura 4).3

Figura 4: Derrame pleural izquierdo. Se observa radiopacidad homogénea en región basal izquierda, con ángulos costodiafragmático y cardiofrénico borrados. Imagen propiedad del autor.
Si hay más líquido que ascienda por el espacio pleural, se forma un menisco. Con frecuencia se ve el líquido pleural ascendiendo por la cisura mayor en la proyección lateral, se recomienda solicitar una proyección en decúbito lateral con rayo horizontal recordando que el lado afectado debe estar abajo.3
Si se encuentra un hemitórax radiopaco que desplaza las estructuras mediastínicas se trata de un derrame pleural, o bien una tumoración. Si no hay desplazamiento, puede ser una atelectasia.
b. Neumotórax: los datos radiológicos son: hiperlucencia periférica (aire intrapleural), la línea o borde de la pleura visceral y la ausencia de trama vascular periférica.3 El neumotórax a tensión compromete el retorno venoso pulmonar y es una emergencia médica. Los tres signos radiográficos que indican un neumotórax a tensión son: el colapso pulmonar, el descenso del hemidiafragma y el desplazamiento mediastinal contralateral. Los espacios intercostales en ese lado pueden estar separados.3
No existe unificación sobre el método para cuantificar el tamaño del neumotórax. Algunas definiciones establecidas son: neumotórax pequeño cuando la distancia entre el ápex pulmonar y la cúpula torácica es menor de 3 cm.15 Por otro lado, la British Thoracic Society, diferencia el neumotórax en pequeño o grande con base en la presencia de una franja de aire < 2 o > 2 cm, respectivamente, entre el borde pulmonar y la pared torácica.16
Para cuantificar de manera cuantitativa el neumotórax, se han descrito los criterios de Rhea y Light, ilustrado en la Figura 5.17,18
Conclusiones
La radiografía de tórax es una herramienta muy útil en el estudio de un gran número de patologías pediátricas y forma parte de la evaluación inicial. Su interpretación adecuada puede ser el punto de partida en la sospecha diagnóstica. Es importante que ésta se realice de manera sistemática y que se consideren las diferencias propias de la edad pediátrica.











 nueva página del texto (beta)
nueva página del texto (beta)