INTRODUCCIÓN
En los años 80 se reportó la presencia de Mycoplasma en el tracto genitourinario, tanto en hombres como en mujeres. Actualmente se sabe que el M. hominis y M. genitalium son los causantes de la uretritis no gonocócica en el hombre; en mujeres, se han diagnosticado como agentes patógenos de la enfermedad pélvica inflamatoria.
También se ha asilado de procesos crónicos respiratorios1. El género de Ureaplasma se encuentra dentro de la familia del Mycoplasma. Las 2 especies con influencia en el ámbito reproductivo son Ureaplasma urealyticum y Ureaplasma parvum.
El Mycoplasma es un microorganismo de 0.2-1 µm de diámetro que no tiene pared celular. Pertenece a la familia de los mollicutes y posee un ADN de 500.000 pares de bases. Su virulencia se debe a su carácter parasitario y a su capacidad de invadir la célula y multiplicarse en ella2. Su capacidad de metabolizar el triptófano lo hace muy selectivo para su cultivo, por lo que se han desarrollado pruebas como la reacción en cadena de la polimerasa (PCR)3-5, la inmunofluorescencia directa (DIF)6, cultivos con medios selectivos y bioquímica enzimática para mejorar su diagnóstico7. En las clínicas de reproducción humana, se ha considerado el diagnóstico de Mycoplasma y su tratamiento como coadyuvantes en hombres con infertilidad. En la mayoría de los casos, es asintomático ya que se considera un habitante normal de la uretra masculina8. La literatura reporta que el Mycoplasma es capaz de adherirse al espermatozoide y de generar en la mujer alteraciones como endometriosis y trastornos en el embarazo que pueden causar pérdida embrionaria9.
Investigaciones realizadas con infecciones in vitro señalan la disminución en la viabilidad espermática demostrando su adhesión en todas las partes del espermatozoide9-11(figura 1); también han reportado la disminución en todos los demás parámetros de la espermatobioscopía, entre los que cabe citar la capacidad de penetración en ovocitos de hámster sin zona pelúcida9 y el aumento en el índice de fragmentación del ADN espermático12,13. Los estudios respecto a los hallazgos en el espermograma de pacientes asintomáticos son contradictorios ya que no reportan correlación alguna con ningún parámetro de evaluación del eyaculado3,14(tabla 1).

Figura 1 Deteccion por microscopia de adherencia de Mycoplasma spp. y Ureaplasma spp. en espermatozoide. a) M. hominis DilC18 pieza media (Diaz-Garcia et al 2006). b) M. genitalium incrustado en region ecuatorial (Svenstrup et al. 2003). c) M. hominis fueron tenidos con el flurocromo DilC18, microscopio cofocal (Lopez-Hurtado et al. 2008). d) M. genitalium en pieza media (Svenstrupet al. 2003). e) M. hominis en cola de espermatozoide (Diaz-Garcia et al. 2006).
Tabla 1 Estudios realizados con diagnostico y correlaciones con espermiograma de Mycoplasma spp. y Ureaplasma spp.

ADN: acido desoxirribonucleico; PCR: reaccion en cadena de la polimerasa
Jones y cols. (2013) realizaron un metaanálisis para establecer la prevalencia y la incidencia mundial de M. hominis, M. genitalium y Ureaplasma. El estudio involucró 172 estudios en 53 países realizados entre 1975 y 2011 con un total de 96.361 pacientes. De estos pacientes, 27.952 fueron diagnosticados con M. genitalium, 23.928 con M. hominis y 44.481 con Ureaplasma. En México se han reportado prevalencias variables del 5 al 30%. El U. urealyticum es la más diagnosticada16.
El objetivo del estudio fue determinar la incidencia de Mycoplasma spp. y Ureaplasma spp. en pacientes del Distrito Federal (México) y evaluar las posibles correlaciones con sus resultados en la espermatobioscopía.
MATERIAL Y MÉTODO
Pacientes
Este estudio retrospectivo fue realizado con los expedientes del Centro de Fertilidad Humana en México. Fueron evaluadas 89 muestras para el diagnóstico de M. genitalium, M. hominis y Ureaplasma. Se contemplaron resultados desde el año 2012 hasta el segundo semestre de 2013. La edad de los pacientes fue de los 25 a los 55 años, ninguno presentó síntomas compatibles con enfermedad genitourinaria. Fueron divididos en 2 grupos según su edad: mayores y menores de 30 años. Dichos estudios fueron realizados por rutina en la selección de donantes de semen o porque se halló un aumento en la concentración de células inflamatorias en el eyaculado de pacientes que llegaron al centro por algún problema de fertilidad.
Colección de semen
Los pacientes, donantes y no donantes, son instruidos para que mantengan abstinencia de 2 a 5 días antes de colectar la muestra. Ésta se obtiene por masturbación, y se deposita en frascos estériles manteniendo las indicaciones de la World Health Organization (WHO)23,24. Las muestras se analizan después de la licuefacción total del semen que no debe exceder de 60 minutos a 37° C. Luego, son criopreservadas a -70° C en alícuotas.
Análisis del semen
Los análisis se realizan bajo las normas de la WHO (2010), se determinaron los parámetros clásicos de espermatobioscopía, y se definió como paciente normoespérmico al sujeto cuya concentración espermática está en el rango de 20 × 106/ml, su motilidad (a+b) es mayor al 50%, y morfología normal por encima del 30% de los espermatozoides evaluados. En presencia de células inflamatorias, se les realiza el conteo con la técnica que usa peroxidasa indicada por la WHO (2010).
Detección de M. genitalium, M. hominis y Ureaplasma
La detección de estos organismos fue realizada con el kit A.F. Genital System (GS- ref 74156; Liofilchem, Roseto degli Abruzzi, Teramo, Italia). Esta prueba proporciona una identificación rápida de varios agentes patógenos del tracto genital, tanto en el hombre como en la mujer. En este caso, la muestra fue un hisopo de semen puro, el cual fue inoculado en el reactivo e incubado a 36 ± 1° C de 18 a 24 horas. Los pozos contienen diversos tipos de reactivos químicos y antibióticos que son susceptibles a la presencia de determinada bacteria. La diferenciación de la presencia de M. genitalium, M. hominis y Ureaplasma25-27 es colorimétrica y semicuantitativa.
ANÁLISIS ESTADÍSTICO
Los parámetros de la espermatobioscopía fueron analizados como variables categóricas. Se evaluaron con la prueba de χ2 (chi cuadrado), con la prueba de Fisher cuando ésta es < 5. Se consideraron diferencias significativas con P < 0.05. Para las pruebas de probabilidad, se realizó una regresión logística multivariada. El paquete estadístico utilizado fue SAS 9.3.
RESULTADOS
Los pacientes de este estudio fueron divididos en 2 grupos, y se separaron por año. El Ureaplasma fue significativamente mayor que el Mycoplasma en el año 2012. Se observó la aparición de infecciones mixtas; el diagnóstico de éstas fue mayor en el primer semestre del 2013. Llamó la atención el aumento del número de casos de infección por estos 2 microorganismos en el transcurso de este año: un 15% mayor, respecto a los diagnósticos del primer semestre del año 2012. No hubo diferencias entre los diagnosticados con Ureaplasma y Mycoplasma entre los 2 grupos (tabla 2).
Tabla 2 Asociacion de variable edad y ano con pacientes diagnosticados con Mycoplasma y Ureaplasma entre los años 2012 y 2013

a,bLiterales distintos muestran diferencias significativas p < 0.05 (χ2).
* Diferencia altamente significativa p < 0.001.
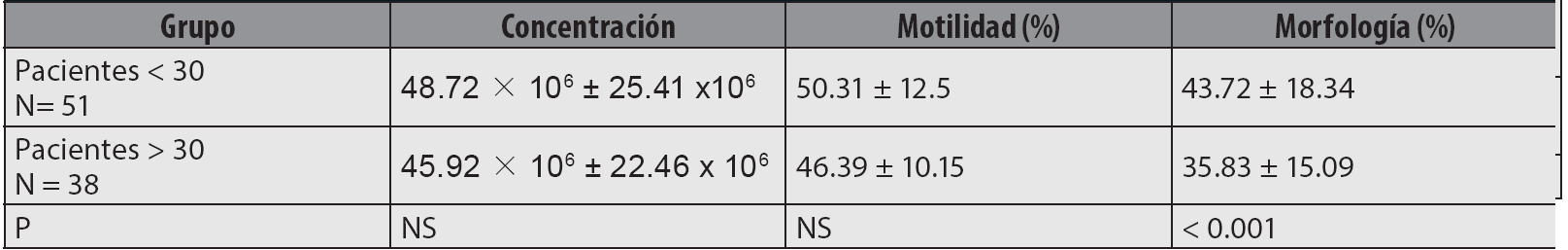
Los pacientes con diagnóstico de Mycoplasma o Ureaplasma fueron divididos en 2 grupos en razón de su edad. No hubo diferencias significativas en pH, color, viscosidad, concentración y vitalidad. Las diferencias de motilidad y concentración se describen en la tabla 3. Hubo diferencias significativas en morfología espermática (p < 0.001).
Los grupos fueron comparados en los parámetros del espermograma con pacientes negativos a Mycoplasma y Ureaplasma, y se encontró una correlación positiva débil entre los positivos a alguno de estos microorganismos con motilidad (r = 0.42; P < 0.001) y con morfología ( r= 0.35; P < 0.001).
DISCUSIÓN
La disminución de los porcentajes de normalidad en la morfología de espermatozoides incubados con Chlamydia y Mycoplasma ha sido reportada por varios autores18,21. En nuestro estudio la diferencia se hizo evidente, y aunque no hubo variaciones significativas en los otros parámetros, numerosos estudios han demostrado alteraciones en la vitalidad17, en el aumento del daño del ADN espermático13,19 y en las alteraciones de membrana18. Otros, en cambio, no han encontrado diferencia alguna en los parámetros evaluados4,20,22,28. Aun así, el considerar a estos patógenos como flora normal del tracto genitourinario del humano y la carencia de sintomatología hacen que estos estudios dependan exclusivamente de la intensidad de la infección3,29. Otro estudio reporta que la prevalencia de Ureaplasma fue mayor en las parejas infértiles (32%) que en las parejas fértiles (12,5%, P = 0,022)30. Hay que anotar que la mayoría de estos estudios se han realizado con incubación in vitro, con lo cual es más probable la adhesión del microorganismo al espermatozoide excluyendo las formas de defensa naturales existentes en el humano.
Estudios reportan la formación de peróxido de hidrógeno y, por ende, aumento en la generación de especies reactivas de oxígeno (ROS) que inducen peroxidación de los lípidos del espermatozoide, lo que provoca una alteración interna que lo incapacita para moverse. Además, las alteraciones en el acrosoma disminuyen la probabilidad de fertilizar un óvulo31, siendo completamente un daño mecánico lo que afecta al espermatozoide. La capacidad de adhesión del Mycoplasma al espermatozoide in vitro tiene lugar a los 10 min de incubación. El Mycoplasma es capaz de adherirse en todas las partes del espermatozoide, lo que conlleva alteraciones morfológicas visibles como enrollamientos de colas y vesículas en el cuello. Se ha confirmado que la capacidad de adhesión del M. hominis guarda relación con la afinidad que demuestra éste con los glicolípidos sulfatados presentes en el espermatozoide32. Se han hallado otras proteínas que propician la adhesión, como las adhesina P140, P110 y las MG218 y MG31733,34; lo que puede explicar, la rápida adhesión del microorganismo a las células espermáticas.
El Mycoplasma es detectado visiblemente utilizando tinciones como el DiIC189 y es de utilidad en laboratorios, deben tenerse en cuenta pruebas de biología molecular para su identificación y aislamiento35,36. Necesariamente, se deben tener equipos de alto costo para su visualización, debido a esto un espermograma con un alto porcentaje de anormalidades morfológicas y aumento de leucocitos por campo debe ser considerado para realizar un diagnóstico más exhaustivo, incluyendo en los diagnósticos diferenciales Mycoplasma y Ureaplasma. Este criterio ha de aplicarse también a pacientes con historial de baja fertilidad, actualmente existen en el mercado reactivos que eliminan bacterias después de la centrifugación del semen, este podría ser una medida preventiva en centros de reproducción asistida37.
La terapia antibiótica en estos pacientes es eficiente y mejora su calidad seminal. Se reportan tratamientos eficaces con fluoroquinolonas38, tetraciclinas y cloranfenicol. Otros ya se han descartado, como aquellos que utilizaban las cefalosporinas y la rifampicina39. Sin embargo, la proporción de cepas resistentes a los tratamientos ha ido en aumento (20%), sobre todo a las tetraciclinas40. En nuestros resultados, también se evidencia un aumento en los pacientes positivos respecto al año 2012 (tabla 2). Otros antibióticos como la azitromicina y a ofloxacina pueden ser suficientes para el tratamiento de la uretritis no gonocócica41. Un estudio realizado por Gallegos y colaboradores (2008) determinó que con terapia antibiótica hay una disminución significativa en la fragmentación del ácido desoxirribonucleico (ADN) espermático: de 37.7 ± 13.6% a 24.2 ± 11.2%; además, se logró que de 14 parejas que intentaron el embarazo, el 85.7% lo consiguiera.
Es importante considerar la terapia antibiótica correcta para no incidir en la resistencia bacteriana ya que se ha reportado en varios tratamientos antibióticos, incluyendo los macrólidos y fluoroquinolonas42,43. En infecciones persistentes se ha recomendado la combinación de doxiciclina y azitromicina44, aunque estudios han demostrado mayor eficacia en la primera45. Trabajos realizados con sitofloxacina (100 mg 2 veces al día durante 7 días) mostraron que se erradicó clínicamente y por pruebas de laboratorio el 95.7% de C. trachomatis, 93.8 % deM. genitaliumy 100 % ofU. urealyticum 46.
CONCLUSIONES
Si bien el Mycoplasma y el Ureaplasma se consideran como flora normal del tracto genitourinario, su diagnóstico y su correlación con los hallazgos de la espermatobioscopía deben hacerse de manera rutinaria en pacientes con historial de fertilidad y subfertilidad. Se ha demostrado que el diagnosticar y el tratar con una terapia antibiótica adecuada trae beneficios como el mejoramiento de la calidad espermática y el aumento de la tasa de embarazos.
El aumento de porcentaje de anormalidades morfológicas y de motilidad baja son considerados como un hallazgo anormal, donde el Mycoplasma y el Ureaplasma deben incluirse en los diagnósticos diferenciales. Éstos no son visibles en microscopio de campo claro, lo que dificulta su diagnóstico. Han de emplearse, en el futuro, técnicas rápidas y confiables, o tinciones específicas para determinar su presencia en el espermatozoide en microscopio de florescencia, y aun mejor, en campo claro.
Los resultados obtenidos son un aproximado de la casuística existente en la Ciudad de México. Aun así, son necesarios más estudios para determinar la incidencia total de estos microorganismos y, en consecuencia, determinar una terapia antibiótica congruente con los antibiogramas para no aumentar la resistencia bacteriana.











 nueva página del texto (beta)
nueva página del texto (beta)